குழந்தை பிறப்பு
| குழந்தை பிறப்பு | |
|---|---|
| ஒத்தசொற்கள் | பிள்ளைப்பேற்று வலி மற்றும் பிள்ளைப்பேறு, பிறப்பு, பிரசவம்[1][2] |
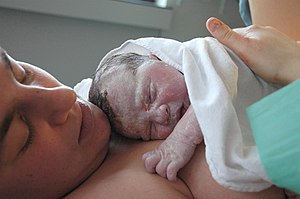 | |
| தாய் மற்றும் புதிதாகப் பிறந்த குழந்தை வெர்னிக்ஸ் கேசோசா உறையுடன் காட்டப்பட்டுள்ளது | |
| சிறப்பு | மகப்பேறியல், மருத்துவச்சி |
| சிக்கல்கள் | வலிமிகு மகப்பேறு, பிரசவத்துக்குப் பிந்தைய குருதிப்பெருக்கு, சூல்வலிப்பு, பிரசவத்துக்குப் பிந்தையத் தொற்றுகள், பிரசவத்துக்கு முந்தைய மூச்சுத்திணறல், பிறந்த குழந்தை உடல் வெப்பக் குறைப்பு[3][4][5] |
| வகைகள் | யோனி மகப்பேறு, அறுவைசிகிச்சை மகப்பேறு[6][7] |
| காரணங்கள் | கருத்தரிப்பு |
| தடுப்பு | கருத்தடை, கருக்கலைப்பு |
| நிகழும் வீதம் | 135 மில்லியன் (2015)[8] |
| இறப்புகள் | ஒரு வருடத்திற்கு 500,000 மகப்பேறு மரணம்[5] |

மனிதர்களில் கர்ப்பகாலம் அல்லது கருத்தரிப்புகாலம் முடிவடையும்போது, கருவானது வளர்ச்சியடைந்த குழந்தையாக உருமாற்றம் பெற்று, ஒன்று அல்லது அதற்கு மேற்பட்ட கைக்குழந்தையாக பெண்ணின் கருப்பையிலிருந்து வெளியேறும் நிகழ்வையே குழந்தை பிறப்பு என அழைக்கிறோம்[9].
உலகம் முழுவதும் 2015 -இல் சுமார் 135 மில்லியன் பிறப்புகள் நிகழ்ந்தன.[10] கருத்தரிப்புக் காலத்தில், 37 கிழமைகளுக்கு முன்னராக குறைப்பிரசவப் பிறப்பாக சுமார் 15 மில்லியன் குழந்தைகள் பிறந்தன[11], அதே வேளையில் 42 வாரங்களுக்குப் பிறகு பிந்தியகாலப் பிறப்பாக 3 முதல் 12% வரையிலான குழந்தைகள் பிறந்தன.[12] வளர்ந்த நாடுகளில் பெரும்பாலான பிரசவங்கள் மருத்துவமனையில் நிகழ்கின்றன[13][14], அதே வேளையில் வளர்ந்துவரும் நாடுகளில் பெரும்பாலான பிறப்புகள் பாரம்பரியமான பிரசவ உதவியாளரின் உதவியுடன் வீட்டில் நிகழ்கின்றன.[15]
கருத்தரிப்புகாலம் முழுமைக்கும் கருப்பையினுள் குழந்தை வளர்ச்சிக்கான தேவைகளைப் பூர்த்தி செய்வதற்காக உருவாக்கப்பட்டிருந்த நஞ்சுக்கொடி அல்லது சினைக்கொடி என அழைக்கப்படும் சூல்வித்தகமும் (placenta), இந்த குழந்தை பிறப்பின்போது, குழந்தையுடன் சேர்த்து வெளியேற்றப்படும். இயற்கையாக சாதாரண முறையில், பெண்ணின் யோனியூடாக குழந்தையானது வெளியேற முடியாத நிலை ஏற்படும்போது, வேறு கருவிகள் கொண்டு வெளியே இழுத்து எடுப்பதன் மூலமோ, அல்லது வயிற்றில் வெட்டு ஒன்றை ஏற்படுத்தி அறுவைச் சிகிச்சையின் மூலமோ குழந்தை செயற்கையாக பெண்ணின் கருப்பையிருந்து வெளியேற்றப்படுவதுமுண்டு. அறுவைச் சிகிச்சை மூலம் குழந்தை பிறப்பு நிகழும் வீதம் அதிகரித்து வருவதாக ஆய்வுகள் சுட்டுகின்றன[16]. அமெரிக்காவில் 31.8% உம், கனடாவில் 22.5% உம் குழந்தை பிறப்பு அறுவைச் சிகிச்சை மூலமே நிகழ்வதாக அறியப்படுகிறது[17][18] தற்போது இந்த குழந்தை பிறப்பானது மருத்துவமனைகளிலேயே நிகழ்கின்றதாயினும், 20 ஆம் நூற்றாண்டுக்கு முன்னைய காலத்தில் வீட்டில் பெண்களின் உதவியுடன் இது நிகழ்ந்து வந்தது.[19].
அறிகுறிகள்
[தொகு]சாதாரண குழந்தை பிறப்பின்போது, பெண்களுக்கு ஆரம்ப நிலையில் மெதுவாகவும், அதிகரித்த இடைவெளியிலும் வயிற்றில் வலியெடுக்க ஆரம்பிக்கும். நேரம் செல்லச் செல்ல வலியின் அளவு அதிகரிப்பதுடன், வலிகளுக்கிடையிலான இடைவெளியும் குறைந்து செல்லும். இந்த வலியின் தன்மை ஒவ்வொரு பெண்ணுக்கும் மிகவும் வேறுபடும். இந்தத் தன்மை குறிப்பாக பிரசவம்பற்றிய பயம், மற்றும் ஆர்வத்தில் தங்கியிருக்கும். ஏற்கனவே குழந்தை பெற்றுக் கொண்ட அனுபவம், வயது, அவர்களின் சமூக அமைப்பு, அவர்கள் செய்யும் தொழில், இயற்பியல் சூழல், தயார்ப்படுத்தல் போன்ற பல்வேறு காரணிகளும், இந்த வலியின் தன்மையை மாற்ற வல்லன.
குழந்தை பிறப்பின்போது சில எளிய உடற் பயிற்சிகளைச் செய்வதன்மூலம் வலியின் தன்மையைக் குறைக்க முடியும் என நம்பப்படுகிறது. மூக்கினால் மூச்சை எடுத்து, வாயினால் வெளியேற்றும் பயிற்சியானது வலியைக் குறைக்க மிகவும் பயன்படுகிறது. குழந்தை பிறப்பின்போது, எவ்வாறு ஒரு பெண் இருப்பது என்பதும் பெண்ணுக்கு பெண் வேறுபடும். சிலர் படுத்திருக்கையில் வலி குறைவாக இருப்பதாகவும், சிலர் எழுந்து நிற்கையில் குறைவதாகவும், வேறு சிலர் நீரினுள் அமர்ந்திருக்கையில் வலி குறைவதாகவும் உணர்கின்றனர்.
உளவியல் தொடர்பான அறிகுறிகள்
[தொகு]பெண்களில் குழந்தை பிறப்பானது மிகவும் தீவிரமான நேர்மறையானதும், எதிர் மறையானதுமான உணர்வுகளை வெளிப்படையாகக் காட்டக் கூடிய நிலமையை ஏற்படுத்த வல்லது. பல பெண்கள் குழந்தை பிறந்ததும் மிகவும் மகிழ்ச்சியாகவும், நிம்மதியாகவும் உணரக்கூடிய அதே வேளையில், சில பெண்களுக்கு குழந்தை பிறப்பிற்குப் பின்னர், மனநிலையில் ஒழுங்கின்மை ஏற்படும்[20][21]. பொதுவாக 13% மான கர்ப்பம் தரித்திருக்கும் பெண்களும், குழந்தை பிறந்த பெண்களும் மனத்தளர்ச்சிக்கு உட்படுவதாகக் கூறப்படுகிறது[22]. அமெரிக்காவில், 70-80% மான பெண்கள் குழந்தை பிறப்பிற்குப் பின்னர், ஏதொ ஒரு வகை கவலையை அல்லது மனநிலை வேறுபாடுகளை உணர்கின்றனர்[23]. 15% மான பெண்களுக்கு, குழந்தைப் பேறிற்குப் பின்னர் மனத்தளர்ச்சி ஏற்படுவதாகக் கூறப்படுகிறது[24]. சிலரில் அசாதாரண, தொடர்ந்திருக்கும் மன அழுத்தம் காணப்படும். இந் நிலையைத் தவிர்க்க குழுவாக அமர்ந்து பெற்றுக் கொள்ளும் சிகிச்சை முறை மிகுந்த பலனளிக்கிறது[25] குழந்தை பிறப்பின்போது, பிறக்கும் குழந்தைக்கும் பாதுகாப்பான உள் சூழலை விட்டு வெளியேறுவதும், வேறு பல காரணிகளும் மன அழுத்தத்தை கொடுக்கக்கூடும்.
சாதாரண மனித குழந்தை பிறப்பு
[தொகு]யோனியூடான பிறப்பு
[தொகு]மிகவும் பொதுவான குழந்தைப்பிறப்பு முறை யோனி மூலமான பிரசவம் ஆகும்.[26] மனிதரில் பெண்களின் இடுப்பு வளையமானது, குழந்தை இயல்பாக பிறப்பதற்கு ஏற்றவாறான அமைப்பையே கொண்டுள்ளது. மனிதன் நிமிர்ந்த நிலையில் இருப்பதனால் இடுப்புக்கு மேலான பகுதியின் நிறையை முழுமையாக தாங்கும் வல்லமையுடனேயே இடுப்பு எலும்பின் அமைப்பு உள்ளது. அத்துடன் பெண்களில் சிறுநீர்க் குழாய், யோனி, குதம் ஆகிய மூன்று வழிகளும் திறக்கும் இடமாக இடுப்புப் பகுதி அமைவதால், அவற்றையும் தாங்கக் கூடிய நிலமையில் இருப்பதுடன், குழந்தை பிறப்புக்கு ஏற்றவாறு இடுப்பு வளைவு (Pubic arch) என அழைக்கப்படும் இடுப்பு எலும்பின் கீழ்ப்பகுதி, நன்கு விரிந்த நிலையில் காணப்படும்.
மனிதரில் பெரிய தலையும், தோள் பகுதிகளும், பிறப்பின்போது பிரச்சனையின்றி இடுப்பு எலும்பினூடாக வெளியேறுவதற்கு ஏற்ற வகையில் ஒரு ஒழுங்கில் பிறப்பு செயல்முறை அமைய வேண்டும். இந்த ஒழுங்கில் குழப்பம் ஏற்படும்போது, குழந்தை பிறப்பானது நீண்ட நேரத்தை எடுப்பதுடன், வலி மிகுந்ததாகவும் ஆகி விடுகிறது. சில சமயம் குழந்தை பிறப்பு இயல்பாக நிகழ முடியாமலும் போய் விடுகிறது. கருப்பை வாய்ப்பகுதி, குழந்தை பிறக்கும் குழாய்ப்பகுதியிலுள்ள மென்மையான இழையங்களில் ஏற்படும் மாற்றங்கள் பின்வரும் ஆறு நிலைகளையும் உறுதிப்படுத்தும்.
- குழந்தையின் தலையானது இடுப்புப் பகுதியின் குறுக்காக, தாயின் இடுப்பெலும்பின் ஏதாவது ஒரு பக்கத்தை நோக்கி இருக்கும்.
- அந்நிலையில் தலையானது இடுப்பின் கீழ்ப்புறம் வெளியேறும் பகுதியை நோக்கி சரிசெய்து இறங்கும்.
- பின்னர் குழந்தையின் தலையானது 90 பாகையில் திரும்பி தாயின் குதப் பகுதியை நோக்கியிருக்கும்.
- குழந்தையானது பிறப்புக் குழாய் வழியாக வெளியேறும். இவ்வெளியேற்றத்தின்போது, குழந்தையின் தலை பின்பக்கம் சாய்வாக இருப்பதால், முன் நெற்றிப் பகுதியானது முதலில் யோனியூடாக வெளியேற முடியும்.
- சாய்வாக இருக்கும் தோளுடன் தனது வழமையான நிலைக்கு வருவதற்காக தலையானது 45 பாகையில் திரும்பும்.
- தலை திருகாணியில்/புரியில் மூடி திரும்புவதுபோன்ற அசைவை ஏற்படுத்தியது போலவே தோள்பகுதியும் அசைந்து முழந்தை வெளியேற உதவும்.
தலை வெளியேறும்போது, தலை சிறிது நீளமாகி, தனது அமைப்பில் மாற்றமேற்படுத்திக் கொள்வதன் மூலம் இலகுவான வெளியேற்றத்திற்கு உதவும். இப்படியான தலையின் வடிவமைப்பில் ஏற்படும் மாற்றம் முதன் முதலில் யோசியூடாக குழந்தை பெற்றுக் கொள்ளும் பெண்களில் தெளிவாகத் தெரியும்[27].
தளர்த்துதல் தொழில்நுட்பங்கள், ஓப்பியாய்டுகள் (opioids) மற்றும் தண்டுவடத் தடுப்புகள் போன்ற பல வழிமுறைகள் வலியைக் குறைப்பதில் உதவும்.[28]
கருத்தரிப்பின் இறுதி நிலை
[தொகு]கருத்தரிப்பு காலத்தின் இறுதி நிலையில் கிட்டத்தட்ட 26 ஆம் கிழமையளவில் கருப்பையில் சுருக்கம் அல்லது இறுக்கம் தோன்றுவதால், பிறப்பு நேர்கையில் ஏற்படுவதுபோல ஒருவகை வலி தெரியலாம். இது 'பொய்யான வலி' என அழைக்கப்படுகிறது. இது கருப்பை வாய்ப்பகுதியில் (Cervix) ஏற்படும் இழுவையால் ஏற்படுவதாகும். பிறப்பின் முதலாம் நிலை ஆரம்பிக்கையில், இந்த கருத்தரிப்பின் இறுதி நிலை முடிவுக்கு வரும். இந்நிலையில் பொதுவாக கருப்பை வாயானது கிட்டத்தட்ட 3 cm விரிவடைந்திருக்கும்.
குழந்தை பிறக்கும் முன்பு சிலருக்கு பனிக்குடம் என்னும் திரவம் உடைந்து லேசாக கசிய துவங்கும் அப்போது குழந்தை பிறக்க தயாரான நிலையில் இருக்கிறது, சிலருக்கு பனிக்குடம் உடைந்து சிறுநீர் போல் வெளியெறும் இந்நிலையில் சிலருக்கு இயல்பாக பிரசவம் நிகழாது. அறுவை சிகிச்சை செய்ய வேண்டியிருக்கலாம்
குழந்தை பிறப்பின் நிலைகள்
[தொகு]குழந்தை பிறப்பின் முதலாம் நிலை: கர்ப்பப்பை வாய் விரிதல்
[தொகு]கருப்பையின் குறுகிய கீழ்ப்பாகம் விரிவடையும் நிலையாகும். இந்நிலை பன்னிரண்டு முதல் பத்தொன்பது மணிநேரம் வரை நீடிக்கலாம்[29]. பிடிப்புடன் கூடிய அடிவயிற்று அல்லது முதுகு வலிகளுடன் முதல் நிலை தொடங்குகிறது, அவை சுமார் அரை நிமிடத்துக்கு நீடிக்கும் மற்றும் ஒவ்வொரு பத்து முதல் முப்பது நிமிடங்களுக்கும் நிகழும்.[29] நேரம் போகப்போக பிடிப்புடன் கூடிய வலிகளின் கடுமை அதிகமாகும் மற்றும் அவை மேலும் அடிக்கடி நிகழும்.[28]
குழந்தை பிறப்பு இயல்பாக, பிரச்சனைகளின்றி இரண்டாவது நிலைக்கு செல்லுமா என்பதை மருத்துவர்கள், உதவியாளர்கள் பல காரணிகளை வைத்து ஆய்ந்து அறிவார்கள். பொதுவாக இந்நிலையில் கருப்பை வாயானது 3 cm விரிந்திருக்கும். இந்நிலையில் சில பெண்களுக்கு கருப்பை சுருக்கம் சுறுசுறுப்பாக ஆரம்பித்து விடும். வேறு சிலரில் இந்த சுருக்கமே ஆரம்பிக்காமலும் இருக்கும். கருப்பை வாயில் விரிதல் தொடர்ந்து நிகழ்ந்தால் அது ஒரு இயல்பான பிறப்பு நடப்பதற்கான சாத்தியத்தைக் காட்டும். கருப்பை வாய்ப்பகுதியில் இருக்கும் மென்சவ்வில் கிழிவு ஏற்படல், குருதிக் கறைபடுதல் என்பன இந்நிலையில் ஏற்படவோ அல்லது ஏற்படாமல் இருக்கவோ கூடும். கருப்பையில் ஏற்படும் ஒரு ஒழுங்குபடுத்தப்பட்ட சுருக்கம் பிறப்பை இலகுவாக்க முயலும். கருப்பையின் மேல் பகுதி தசைகளில் ஆரம்பிக்கும் சுருக்கமானது கருப்பையின் கீழ்ப்பகுதியை மெல் நோக்கி இழுக்கும். அப்போது கருப்பை வாயும் மேல் நோக்கி இழுபடும், இதனால் வாய்ப் பகுதி குழந்தையின் தலையை வெளியேற அனுமதிக்கும் அளவுக்கு மேலும் விரிவடையும். முழு விரிதல் ஏற்பட்டிருப்பின் துவாரமானது 10 cm அளவில் விரிவடைந்திருக்கும்.
குழந்தை பிறப்பின் இரண்டாம் நிலை: குழந்தையை வெளியேற்றல்
[தொகு]
1. திருவெலும்பு
2. Ilium
3. Ischium
4. Pubic bone
5. Pubic symphysis
6. Acetabulum
7. Foramen obturator
8. Coccyx
Red line: Terminal line/pelvic brim
இரண்டாவது நிலையின்போது சுருங்குதல்களுடன் கூடிய தள்ளுதல் நிகழலாம்.[28] இந் நிலையானது கருப்பை வாய்ப் பகுதியானது முற்றாக விரிவடைந்த நிலையில் ஆரம்பித்து, குழந்தை பிறந்ததும் முடிவடைகிறது. குழந்தை வெளியேறுவதற்கு ஆயத்தமாக கீழ்நோக்கி நகர்ந்திருப்பதால், கருப்பை வாய்ப் பகுதியில் அமுக்கம் அதிகமாகும். இவ்வமுக்கம் அதிகரிக்க அதிகரிக்க, கருப்பையில் ஏற்படும் சுருக்கமும் அதிகரிக்கும். இதனால் ஒவ்வொருமுறை வரும் வலிகளுக்கு இடையிலான இடைவெளி குறைவதுடன், வலி தொடரும் நேரமும் அதிகரித்துச் செல்லும்[29].
குழந்தையின் தலைப் பகுதி முற்றாக தாயின் இடுப்பு எலும்பின் கீழ்ப் பகுதியிலுள்ள இடைவெளிக்கு வந்திருக்கும். குழந்தையின் தலையின் அகன்ற பகுதி, இடுப்பின் விளிம்பைத் (Pelvic brim) கடந்து வந்து, பின்னர் அங்கிருக்கும் ஒடுங்கிய பகுதியையும் கடந்து இடுப்பு வளைவைக் கடப்பதற்கு ஆயத்தமாகும். இந்நிலையில் குழந்தை வெளி உலகிற்கு வெளித்தள்ளப்படுவதற்கு தாயின் உதவியும் தேவைப்படும். தாய் தனது முயற்சியால் மூச்சையடக்கி குழந்தையை வெளித்தள்ள உதவ வேண்டும். அப்போது எரிவு அல்லது குத்துவது போன்ற உணர்வு தாய்க்கு ஏற்படக் கூடும். குழந்தையின் தலை வெளியே வந்துவிட்டால், அது 4ஆம், 5ஆம், 6ஆம் நிலைகள் சரியாக நிக்ழந்து விட்டதை உணர்த்தும்.
இந்நிலை இருபது நிமிடங்கள் முதல் இரண்டு மணிநேரம் வரை நீடிக்கலாம்[28] During the second stage pushing with contractions may occur.[28]. இந்த இரண்டாம் நிலையில் தனிப்பட்ட ஒவ்வொருவரின் முயற்சிக்கு ஏற்ப சிறிய வேறுபாடு காணப்படலாம்.
குழந்தை பிறப்பின் மூன்றாம் நிலை: நஞ்சுக்கொடி வெளியேற்றல்
[தொகு]
இந்த நிலையில், குழந்தை தாயின் வயிற்றிலிருந்து வெளியேறிய பின்னர் நஞ்சுக்கொடியானது வெளியேற்றப்படும். பொதுவாக இது குழந்தை வெளியேறிய பின்னர் 15-30 நிமிடங்களில் நிகழும். நஞ்சுக்கொடி வெளியேறிய பின்னர் கருப்பைச் சுருக்கம் நிறுத்தப்படுவதால், குருதி வெளியேறலும் நிறுத்தப்படும். பொதுவாக குழந்தை பிறப்பின்போது குருதியிழப்பானது 600 மில்லி லீட்டரை விடக் குறைவாகவே இருக்கும்.
இந்த நஞ்சுக்கொடி வெளியேற்றமானது, மருத்துவ உதவியின்றி, சாதாரணமான உடற்தொழிற்பாட்டினால் நிகழலாம். பிறந்த குழந்தைக்கு தாய்ப்பால் ஊட்டுவதாலும், கருப்பையின் மேற்பகுதியை பிடித்து விடுவதாலும், நஞ்சுக்கொடி வெளியேற்றத்தை ஏற்படுத்தலாம். அல்லது சில மருத்துவ உதவியுடனும் இது நிகழலாம். சில oxytocic பொருட்கள் பாவனையால் கருப்பை சுருக்கத்தை அதிகரிப்பதாலும், கொடியை இழுத்து விடுவதால் நஞ்சுக்கொடி வெளியேற்றத்தை துரிதப்படுத்தலாம். இவ்வகையாக தூண்டப்படும் நஞ்சுக்கொடி வெளியேற்றத்தால் குழந்தை பிறப்பின் பின்னரான குருதி இழப்பு குறைக்கப்படுவதாக நம்பப்படுகிறது[30]. ஆனாலும், இவ்வகையான தூண்டலின்போது, குமட்டல், வாந்தி, மன அழுத்த அதிகரிப்பு ஏற்படுவதாகவும் சொல்லப்படுகிறது. மேலும் இவ்வாறான தூண்டலின்போது உடனடியாக தொப்புட்கொடியை கருவிப் பாவனை மூலம் இறுக்கி வைத்தல் அவசியமாகின்றது. இந்நிலை ஐந்து தொடக்கம் முதல் முப்பது நிமிடங்கள் வரை நீடிக்கும்.[28]

பரிந்துரைகள்
[தொகு]தலை முதலில் வெளிவருதலுடன் பெரும்பாலான குழந்தைகள் பிறக்கின்றன, எனினும், சுமார் 4% குழந்தைகள் பாதங்கள் அல்லது புட்டம் முதலில் வெளிவருதலுடன் பிறக்கின்றன.[28][31] கருவும், நஞ்சுக்கொடியும் கருப்பையை விட்டு நீங்குகிற செயல்முறையின்போது ஒரு பெண்ணால் பொதுவாக, அவர் விரும்புவதைப் போல உண்ணவும், சுற்றி நடமாடவும் முடியும்; முதல் நிலையின்போது அல்லது தலை பிரசவிக்கப்படும்போது தள்ளுதல் மற்றும் குடல் கழுவுதல் திரவமேற்றுதல்கள் பரிந்துரைக்கப்படவில்லை.[32] பெண்ணுறுப்பின் வெட்டுத் திறப்பு என்று அறியப்படும் யோனித் திறப்பில் வெட்டு ஒன்றைச் செய்வது பொதுவாக நிகழ்வது, அதேவேளையில் அது பொதுவாகத் தேவைப்படுவதில்லை.[28] 2012 -இல் சுமார் 23 மில்லி.ன் பிரசவங்கள் சிசேரியன் அறுவை என்று அறியப்படும் ஓர் அறுவைச்சிகிச்சை நடைமுறையின் மூலமாக நிகழ்ந்தன.[33] இரட்டைக் குழந்தைகளுக்கு, வளர்ந்த சினைக் கரு துன்பமடைதலுக்கு, பாதங்கள் அல்லது புட்டம் முதலில் வெளிவரும் நிலைக்கு சிசேரியன் அறுவைகள் பரிந்துரைக்கப்படலாம்.[28] இந்தப் பிரசவ வழிமுறை ஆறுவதற்கு நீண்ட காலம் எடுத்துக்கொள்ளலாம்.[28]
சிக்கல்கள்
[தொகு]ஒவ்வோர் ஆண்டும், கர்ப்பம் மற்றும் குழந்தைப்பிறப்பு தொடர்பான சிக்கல்கள், பெண்கள் கர்ப்பமாக இருக்கும் காலத்தில் அல்லது அதை ஒட்டி மரணம் அடைதல்கள் சுமார் 500,000 -ஐ விளைவிக்கின்றன.[5] இவற்றில் பெரும்பாலானவை வளர்ந்துவரும் நாடுகளில் நிகழ்கின்றன.[5] குறிப்பிட்ட சிக்கல்களில் கருவும், நஞ்சுக்கொடியும் கருப்பையை விட்டு நீங்குகிற செயல்முறை தடுக்கப்படுவது, பிரசவத்துக்குப் பிந்தைய இரத்தக்கசிவு, பிரசவக் காலத்தில் வலிப்பு மற்றும் பிரசவத்துக்குப் பிந்தையத் தொற்றுகள் ஆகியவை அடங்கும்.[5] குழந்தைக்கு ஏற்படும் சிக்கல்களில் பிறக்கும்போது மூச்சடைப்பு அடங்கும்.[34]
அடிக் குறிப்புகள்
[தொகு]- ↑ "confinement – Definition of confinement in English by Oxford Dictionaries".. "காப்பகப்படுத்தப்பட்ட நகல்". Archived from the original on 2018-11-23. பார்க்கப்பட்ட நாள் 2023-01-05.
- ↑ "Confinement – meaning in the Cambridge English Dictionary"..
- ↑ "The global burden of neonatal hypothermia: systematic review of a major challenge for newborn survival". BMC Medicine 11 (1): 24. January 2013. doi:10.1186/1741-7015-11-24. பப்மெட்:23369256.
- ↑ Martin RJ, Fanaroff AA, Walsh MC (2014). Fanaroff and Martin's Neonatal-Perinatal Medicine: Diseases of the Fetus and Infant (in ஆங்கிலம்). Elsevier Health Sciences. p. 116. பன்னாட்டுத் தரப்புத்தக எண் 978-0-323-29537-6. Archived from the original on 11 September 2017.
- ↑ 5.0 5.1 5.2 5.3 5.4 Education material for teachers of midwifery : midwifery education modules (PDF) (2nd ed.). Geneva [Switzerland]: World Health Organisation. 2008. p. 3. பன்னாட்டுத் தரப்புத்தக எண் 978-92-4-154666-9.
- ↑ "Vaginal childbirth and pelvic floor disorders". Women's Health 9 (3): 265–77; quiz 276–77. May 2013. doi:10.2217/whe.13.17. பப்மெட்:23638782.
- ↑ Martin E (2015). Concise Colour Medical l.p.Dictionary (in ஆங்கிலம்). Oxford University Press. p. 375. பன்னாட்டுத் தரப்புத்தக எண் 978-0-19-968799-2. Archived from the original on 11 September 2017.
- ↑ "The World Factbook". www.cia.gov. 11 July 2016. பார்க்கப்பட்ட நாள் 30 July 2016.
- ↑ Martin, Elizabeth. Concise Colour Medical Dictionary (in ஆங்கிலம்). Oxford University Press. p. 375. பன்னாட்டுத் தரப்புத்தக எண் 9780199687992.
- ↑ "The World Factbook". www.cia.gov. 11 July 2016. Archived from the original on 16 நவம்பர் 2016. பார்க்கப்பட்ட நாள் 30 July 2016.
{{cite web}}: Unknown parameter|=ignored (help) - ↑ "Preterm birth Fact sheet N°363". WHO. November 2015. பார்க்கப்பட்ட நாள் 30 July 2016.
- ↑ Buck, Germaine M.; Platt, Robert W. (2011). Reproductive and perinatal epidemiology. Oxford: Oxford University Press. p. 163. பன்னாட்டுத் தரப்புத்தக எண் 9780199857746.
- ↑ Co-Operation, Organisation for Economic; Development (2009). Doing better for children. Paris: OECD. p. 105. பன்னாட்டுத் தரப்புத்தக எண் 9789264059344.
- ↑ Olsen, O; Clausen, JA (12 September 2012). "Planned hospital birth versus planned home birth.". The Cochrane database of systematic reviews (9): CD000352. பப்மெட்:22972043.
- ↑ Fossard, Esta de; Bailey, Michael (2016). Communication for Behavior Change: Volume lll: Using Entertainment–Education for Distance Education. SAGE Publications India. பன்னாட்டுத் தரப்புத்தக எண் 9789351507581. பார்க்கப்பட்ட நாள் 31 July 2016.
- ↑ ChildbirthConnection.org பரணிடப்பட்டது 2013-02-17 at the வந்தவழி இயந்திரம் 50% increase in US Caesarean section from 1996-2006
- ↑ CDD.gov
- ↑ CTV.ca பரணிடப்பட்டது 2006-12-02 at the வந்தவழி இயந்திரம் CTV News on caesarean sections
- ↑ Stearns, Peter N. (1994). Encyclopedia of Social History. பன்னாட்டுத் தரப்புத்தக எண் 0815303424.
- ↑ "Pregnancy and birth: Depression after childbirth – What can help?". National Center for Biotechnology Information. U.S. National Library of Medicine. பார்க்கப்பட்ட நாள் 27 மே 2017.
- ↑ "Postpartum Depression". WebMD, LLC. பார்க்கப்பட்ட நாள் 27 மே 2017.
- ↑ "Depression during and after pregnancy fact sheet". Office on Women’s Health. பார்க்கப்பட்ட நாள் 27 மே 2017.
- ↑ "Baby Blues". American Pregnancy Association - Promoting Pregnancy Wellness. பார்க்கப்பட்ட நாள் 27 மே 2017.
- ↑ "The Statistics - Postpartum Progress". Postpartum Progress, INC. Archived from the original on 2017-05-22. பார்க்கப்பட்ட நாள் 27 மே 2017.
- ↑ Zlotnick C, Johnson SL, Miller IW, Pearlstein T, Howard M. Postpartum depression in women receiving public assistance: pilot study of an interpersonal-therapy-oriented group intervention, Am J Psychiatry. 2001 Apr;158(4):638-40. PubMed
- ↑ Memon, HU; Handa, VL (May 2013). "Vaginal childbirth and pelvic floor disorders.". Women's health (London, England) 9 (3): 265-77; quiz 276-7. பப்மெட்:23638782.
- ↑ Healthline > Types of Forceps Used in Delivery பரணிடப்பட்டது 2012-03-01 at the வந்தவழி இயந்திரம் February 2006. Reviewer: Douglas Levine, Gynecology Service/Department of Surgery, Memorial Sloan Kettering Cancer Center, New York, NY.
- ↑ 28.00 28.01 28.02 28.03 28.04 28.05 28.06 28.07 28.08 28.09 "Pregnancy Labor and Birth". Women's Health. 27 September 2010. Archived from the original on 28 ஜூலை 2016. பார்க்கப்பட்ட நாள் 31 July 2016.
{{cite web}}: Check date values in:|archive-date=(help); Unknown parameter|=ignored (help) - ↑ 29.0 29.1 29.2 "Birth". The Columbia Electronic Encyclopedia (6 ed.). Columbia University Press. 2016. பார்க்கப்பட்ட நாள் 2016-07-30 from Encyclopedia.com.
{{cite web}}: Check date values in:|accessdate=(help) - ↑ எஆசு:10.1002/14651858.CD000007
This citation will be automatically completed in the next few minutes. You can jump the queue or expand by hand - ↑ Hofmeyr, GJ; Hannah, M; Lawrie, TA (21 July 2015). "Planned caesarean section for term breech delivery.". The Cochrane database of systematic reviews (7): CD000166. பப்மெட்:26196961.
- ↑ Childbirth: Labour, Delivery and Immediate Postpartum Care (in ஆங்கிலம்). World Health Organization. 2015. p. Chapter D. பன்னாட்டுத் தரப்புத்தக எண் 978-92-4-154935-6. பார்க்கப்பட்ட நாள் 31 July 2016.
- ↑ Molina, G; Weiser, TG; Lipsitz, SR; Esquivel, MM; Uribe-Leitz, T; Azad, T; Shah, N; Semrau, K et al. (1 December 2015). "Relationship Between Cesarean Delivery Rate and Maternal and Neonatal Mortality". JAMA 314 (21): 2263–70. doi:10.1001/jama.2015.15553. பப்மெட்:26624825. https://archive.org/details/sim_jama_2015-12-01_314_21/page/2263.
- ↑ Martin, Richard J.; Fanaroff, Avroy A.; Walsh, Michele C. Fanaroff and Martin's Neonatal-Perinatal Medicine: Diseases of the Fetus and Infant (in ஆங்கிலம்). Elsevier Health Sciences. p. 116. பன்னாட்டுத் தரப்புத்தக எண் 9780323295376.
