வயிற்றுப் புண்
இக்கட்டுரை கூகுள் மொழிபெயர்ப்புக் கருவி மூலம் உருவாக்கப்பட்டது. இதனை உரை திருத்த உதவுங்கள். இக்கருவி மூலம்
கட்டுரை உருவாக்கும் திட்டம் தற்போது நிறுத்தப்பட்டுவிட்டது. இதனைப் பயன்படுத்தி இனி உருவாக்கப்படும் புதுக்கட்டுரைகளும் உள்ளடக்கங்களும் உடனடியாக நீக்கப்படும் |
| குடற்புண் | |
|---|---|
 | |
| இரைப்பைக் குடற்புண் | |
| வகைப்பாடு மற்றும் வெளிச்சான்றுகள் | |
| சிறப்பு | இரையகக் குடலியவியல் |
| ஐ.சி.டி.-10 | K25.–K27. |
| ஐ.சி.டி.-9 | 531–534 |
| நோய்களின் தரவுத்தளம் | 9819 |
| ஈமெடிசின் | med/1776 ped/2341 |
| ம.பா.த | D010437 |
குடற் புண் (Peptic ulcer) அல்லது வயிற்றுப் புண், அல்லது வயிற்றுப் புண் நோய் என்று அறியப்படுவது,[1] இரைப்பை உணவுக்குழாய்க்குரிய பாதையில் ஏற்படும் சீழ்ப்புண் ஆகும் இது 0.5 செ.மீ.க்கும் அதிகமாகவோ சமமாகவோ இருக்கும் மியூகோசல் அரிப்பு என்று விவரிக்கப்படுவது. இது பொதுவாக அமிலத்தன்மையுடையது அதனால் மிக அதிக வலியுடையதாக இருக்கிறது. சுமார் 80% சீழ்ப்புண் ஹெலிகோபேக்டர் பைலோரி யுடன் தொடர்பு கொண்டிருக்கிறது, இது வயிற்றின் அமிலச் சூழலில் வாழும் ஒரு சுருள் வளைய வடிவிலான நுண்கிருமியாகும், எனினும் இந்த நிலைமைகளின் 40% மட்டுமே மருத்துவரின் கண்காணிப்புக்குச் செல்கின்றன. ஆஸ்பிரின் மற்றும் இதர NSAIDகள் போன்ற மருந்துகளால் கூட சீழ்ப்புண் ஏற்படலாம் அல்லது மோசமடையலாம்.
பொதுவாக இருக்கும் நம்பிக்கைக்கு மாறாக, அதிகமான வயிற்றுப் புண்கள் வயிற்றைக் காட்டிலும் சிறுகுடல் மேற்பகுதியில் (சிறுகுடலின் முதல் பகுதி, வயிற்றுக்கு அடுத்திருப்பது) உருவாகிறது. சுமார் 4% வயிற்றுப்புண்கள் உயிருக்கு ஆபத்தான கட்டிகளால் ஏற்படுகின்றன, அதனால் புற்றுநோயைத் தவிர்ப்பதற்குப் பன்மடங்கு உடல் திசு ஆய்வுகள் தேவைப்படுகிறது. சிறுகுடல் மேற்பகுதிக்குரிய சீழ்ப்புண் பொதுவாக கனிவானவை. இரைப்பையும் சிறுகுடலும் சேர்ந்த செரிமானப் பகுதி உட்புறத்தின், மேற்பகுதியில் ஏற்படும் புண் அல்லது காயம் குடற் புண் எனப்படுகிறது. பொதுவாக வயிற்றுப் புண், சூலை நோய் எனவும் அழைக்கப்படும் இந்நோய், வயது வித்தியாசமின்றி அனைவரையும் தாக்கவல்லது. இதனால், அடிக்கடி வயிற்று வலியும், சாப்பிட முடியாத பிரச்சினையும் ஏற்படும்.
உடலில் செரிமானப் பகுதிகள் எப்போதும் ஈரமாகவும் மூடப்படாமலுமே இருக்கின்றன. இதனால், இரைப்பையில் செரிமானத்திற்குத் தேவையான ஹைட்ரோகுளோரிக் அமிலத்தால் உடற் செரிமானப் பகுதிகள் பாதிப்புக்குள்ளாகின்றன. குடற்புண் உள்ள சிலருக்கு இந்த அமிலம் அதிகமாகச் சுரப்பதும் உண்டு. இதனை அமிலக் குடற்புண் என்பர். குடல்புண் ஹேலிக்கொபேக்டர் பைலோரி எனும் பாக்டீரியாவினால் தோன்றுகிறது.
வரலாறு[தொகு]
இந்த நோய்க்கான முக்கிய காரணமாக இருப்பது நுண்கிருமி என்பதைப் பொதுவாக அறியப்படுவதற்கு நீண்ட காலத்திற்கு முன்பே, கிரீஸ் நாட்டைச் சார்ந்த பொது மருத்துவரான ஜான் லைகௌடிஸ் 1958 ஆம் ஆண்டு தொடங்கி வயிற்றுப் புண் நோய்களுடைய நோயாளிகளுக்கு நோய்எதிர்ப்புகள் மூலம் சிகிச்சை அளித்துவந்தார்.[2]
ஹெலிகோபேக்டர் பைலோரி தான் சீழ்ப்புண்களுக்கான ஒரு காரண காரியாக இருப்பதை, 1982 ஆம் ஆண்டில் இரு ஆஸ்திரேலிய விஞ்ஞானிகளான ராபின் வாரென் மற்றும் பார்ரி ஜெ. மார்ஷல் ஆகியோரால் மீண்டும் கண்டுபிடிக்கப்பட்டது.[3] பெரும்பாலான வயிற்று சீழ்ப்புண்கள் மற்றும் இரைப்பை அழற்சிகள் இந்த நோய்க் கிருமியின் குடியேற்றத்தினால் ஏற்பட்டவை என்றும் முன்னர் கருதப்பட்ட மனஅழுத்தம் அல்லது காரசார உணவு காரணம் அல்ல என்றும் வாரென் மற்றும் மார்ஷல் தங்களுடைய மூல ஆய்வில் வலியுறுத்தினர்.[4]
எச். பைலோரி' கற்பிதக் கொள்கை மிகவும் மோசமான வரவேற்பைப் பெற்றது,[மேற்கோள் தேவை] இதனால் ஒரு சுயபரிசோதனையாக, ஒரு நோயாளியிடமிருந்து பெறப்பட்ட வளர்ம உயிர்ப்பொருள் உள்ளடக்கிய ஒரு பெட்ரி உணவை மார்ஷல் குடித்து விரைவிலேயே இரைப்பை அழற்சியைப் பெற்றார். அவருடைய நோய்அறிகுறிகள் இரு வாரங்கள் கழித்து மறைந்துவிட்டது, ஆனால் அவருடைய மனைவியின் வற்புறுத்தலால் மீதமிருந்த நுண்கிருமிகளை அழிப்பதற்கு அவர் நோய்எதிர்ப்பான்களை எடுத்துக்கொண்டார், ஏனெனில் ஹலிடோசிஸ் இந்த நோய்த்தாக்க அறிகுறிகளில் ஒன்றாகும்.[5] இந்த ஆராய்ச்சி 1984 ஆம் ஆண்டின் ஆஸ்திரேலிய மருத்துவ ஆய்வு இதழில் வெளியிடப்பட்டு, அந்தச் செய்திப் பத்திரிக்கையில் அதிகம் மேற்கோள்காட்டப்பட்ட கட்டுரைகளில் ஒன்றாக இருந்தது.
1997 ஆம் ஆண்டில் நோய் கட்டுப்பாடு மற்றும் தடுப்பு மையங்கள், இதர அரசு அமைப்புகள், கல்வி நிலையங்கள் மற்றும் தொழில்துறையுடன் இணைந்து உடல்நல பராமரிப்பு வழங்குனர்கள் மற்றும் நுகர்வோர்களிடத்தில் எச்ச். பைலோரி மற்றும் சீழ்ப்புண்களுக்கிடையில் இருக்கும் தொடர்பு பற்றி தெரிவிப்பதற்காக ஒரு தேசிய கல்வி பிரச்சாரத்தைத் தொடங்கியது. எச். பைலோரி பற்றிய தகவல்களை விளம்பரப்படுத்தியதன் மூலம் சீழ்ப்புண்கள் குணப்படுத்தக்கூடிய நோய்தாக்கங்கள் என்றும் உடல்நலம் பெரிதும் மேம்படுத்தப்பட்டு பணம் மிச்சப்படுத்தப்படலாம் என்னும் செய்தியையும் இந்தப் பிரச்சாரங்கள் வலுப்படுத்தியது.[6]
"நோய்க்கிருமி ஹெலிகோபாக்டெர் பைலோரி யின் கண்டுபிடிப்பு மற்றும் இரைப்பை அழற்சி, வயிற்றுப் புண் நோய் ஆகியவற்றில் அவற்றின் பங்கு குறித்தும் கண்டுபிடித்தமைக்கு" மார்ஷல் மற்றும் அவருடைய நீண்ட கால உடனுழைப்பாளி வாரென் ஆகியோருக்கு 2005 ஆம் ஆண்டில், ஸ்டாக்ஹோமில் உள்ள காரோலின்ஸ்கா இன்ஸ்டிடியூட் உடலியல் அல்லது மருத்துவத்திற்கான நோபல் பரிசை வழங்கியது. மார்ஷல் 'எச். பைலோரி தொடர்பாக இன்னும் தொடர்ந்து ஆராய்ச்சி செய்துவருகிறார், மேலும் மேற்கு ஆஸ்திரேலியாவின், பெர்த்தின் UWAவில் ஒரு மூலக்கூறு உயிரியல் ஆராய்ச்சிக்கூடத்தை நடத்தி வருகிறார்.
சூவிங் கம் பயன்பாடு இரைப்பைப் புண் ஏற்படுத்துகிறது என்னும் தவறான புரிதல் முன்னர் பரவலாக ஏற்றுக்கொள்ளப்பட்டிருந்தது. ஏனெனில் அந்த சூவிங் கம்மை மெல்லும் செயல் வயிற்றில் ஹைட்ரோக்ளோரிக் அமிலத்தை உருவாக்குவதற்கு மிக அதிகமாக ஊக்குவிக்கிறது என்று மருத்துவ தொழில்துறை நம்பியது. குறைந்த (அமிலத்தன்மையுடைய) pH (pH 2), அல்லது ஹைபெர்க்ளோரைட்ரியா உணவு இல்லாத போது வயிற்றின் உள்வரியில் அரிப்பை ஏற்படுத்துவதாக அப்போது நம்பப்பட்டது, இவ்வாறு அது இரைப்பை அழற்சி புண்கள் உருவாவதற்குக் காரணமாக இருக்கிறது.[7]
இதற்கு நேர்மாறாக, சில காலங்களுக்கு முன்னர் இயற்கை மரப் பிசின் சாறான மரக்கசிவு கோந்து, எச். பைலோரி நுண்கிருமியை மிகச் செயலூக்கத்துடன் நீக்குவதாக சிலர் நம்பினர்.[8] எனினும் பன்மடங்கு தொடர் ஆய்வுகள், எச். பைலோரி நிலைகளைக் குறைப்பதில் மரக்கசிவு கோந்து பயன்படுத்துவது எந்த விளைவையும் ஏற்படுத்துவதில்லை என்று கண்டறியப்பட்டது.[9][10]
குடற்புண் ஏற்படுவதற்கான காரணங்கள்[தொகு]
- புகைபிடித்தல்
- புகையிலைப் பயன்பாடு
- மதுவருந்துதல்
- வாயுக்கோளாறு
- அசுபிரின் முதலான வலிநீக்கல் மருந்துகள்

குடற்புண்ணுக்கான அறிகுறிகள்[தொகு]
- காரணமின்றிப் பற்களைக் கடித்தல்
- வயிற்றில் எரிச்சலுடன் கூடிய கடுமையான வலி
- நெஞ்செரிவு
- மார்பு என்புப் பகுதிகள் இல்லாதது போல் தோன்றுதல்
- வயிறு வீங்குதல்
- பசியின்மை
குடற்புண் கண்டறிதல் முறைகள்[தொகு]
- சிறுநீர் உப்பு, மூச்சு பரிசோதனை
- ஒரு ஈ.ஜீ.டீ.(EGD) உடல் திசு ஆய்வு மாதிரியிலிருந்து நேரடி வளர்மம்
- விரைவான யூரியேசு பரிசோதனை மூலம் உடல் திசு ஆய்வு மாதிரி செயல்பாட்டில் யூரியேசு|விரைவான யூரியேசு பரிசோதனை மூலம் உடல் திசு ஆய்வு மாதிரி செயல்பாட்டில் யூரியேசியின் நேரடி கண்டறிதல்;
- இரத்தத்தில் நோய் எதிர்ப்பு நிலைகளின் அளவீடு
- மல எதிரியாக்கி பரிசோதனை
- உயிர்த்தசை பரிசோதனைகள் மற்றும் ஒரு ஈ.ஜீ.டீ. உடல் திசு ஆய்வை வண்ணமிடுதல்.
குடல்புண் வகைகள்[தொகு]
- உணவுக் குழாயில் தோன்றும் குடற்புண் (வாயிலிருந்து இரைப்பைக்குச் செல்கின்ற வழியில் ஏற்படுவது)
- கீழ் வயிற்றுக் குடற்புண் (வாயுக் கோளாறால் ஏற்படுவது)
- இரைப்பையின் மேற்பகுதிக் குடற்புண் (இரைப்பை சேதமடைவதால் ஏற்படுவது)
- சிறுகுடலில் ஏற்படும் குடற்புண் (இரைப்பையில் சுரக்கும் “கேஸ்ட்ரி ஜுஸ்“ எனும் புளிப்புத் தன்மை வாய்ந்த ஒருவகை செரிப்பு நீரின் மூலம் ஏற்படுவது)
முன்குடல் புண்[தொகு]
குடல் புண்களில் முன்குடல் புண்ணே அதிகமாகத் தோன்றுகிறது. பொதுவாக இது 25-45 வயதுடையவர்களை அதிகம் தாக்குகிறது.
இரைப்பைப் புண்[தொகு]
50 வயதிற்கு மேற்பட்டவர்கள் இரைப்பைப் புண்ணால் பாதிக்கப்படலாம்.
குடல்புண்ணைத் தடுத்தல்[தொகு]
குடல்புண் பாதிப்பின் அளவை உள்நோக்கு கருவியால் அளக்கலாம். புண்ணில் ஓட்டை ஏற்பட்டிருந்தாலோ அல்லது இரத்தக்கசிவு ஏற்பட்டாலோ உடனடிச் சிகிச்சை அவசியமாகும். பொதுவாக இதற்கான சிகிச்சை முறைகள் புண் ஆறுவதற்கான முறைகளாகவும், அது மீண்டும் ஏற்படாத வகையிலும் அமைக்கப்படுகிறது. வாழ்க்கை முறைகளை மாற்றியமைத்தல், புகைப்பிடித்தலைத் தவிர்த்தல், மது அருந்தாதிருத்தல், கவலை, மன அழுத்தம் ஆகியவற்றை தவிர்த்தல் போன்றவற்றின் மூலமும் குடல்புண்ணைத் தவிர்க்க இயலும்.
குடலிறக்கம்[தொகு]
குடலிறக்கத்தினைப் பொதுவாகக் கீறல்கள் என்பர்.வயிற்றுப்புறத் தசைகளில் வலிமை குன்றிய இடங்களில் இக்குறைப்பாடு நேரிடலாம். இந்நிலை திடீரென எடை மிகுந்த பொருட்களைத் தூக்குவதால் ஏற்படும். இதனால் ஓர் பிதுக்கம் வெளியாகத் தென்படும். அதனுள் கொழுப்புத் திசுக்களோ அல்லது குடலின் பகுதியோ பிதுங்கியிருக்கும். கடின உடலுழைப்பு மேற்கொள்ளும் ஆண்களில் கீழ்வயிற்று குடலிறக்கம் தோன்றும்.
குடலிறக்கக் குடல்பிதுக்கம்[தொகு]
குடலிறக்கத்தில் குடலின் ஒரு பகுதி திருகலடைந்து பிதுக்கத்தினுள் நுழைந்துவிடும். அப்பகுதியில் இரத்த ஓட்டம் தடைப்படலாம். இதற்குக் குடலிறக்கக் குடல்பிதுக்கம் என்று பெயர். மிக அதிக வலியிருப்பின் உடனடி அறுவைச் சிகிச்சை தேவை.
குடல்பிதுக்க வகைகள்[தொகு]
கவட்டைப்பிதுக்கம் குடலின் ஒரு பகுதி அடிவயிற்றுப் பகுதியில் வலிமைக் குறைவு காரணாமாகக் கீழிறங்கி விடும்.
மேல்தொடைப் பிதுக்கம்[தொகு]
வயிறும் தொடையும் சேருமிடத்தில் துடைத்தமனியும் சிரையும் கீழ்வயிற்றிலிருந்து தொடைப்பகுதிக்கு இறங்கும். இங்கு குடல்பிதுக்கம் ஏற்படலாம். அதிக உடல் எடை அல்லது பல குழந்தைகளைப் பெறல் ஆகிய காரணங்களால் பெண்களுக்கு இக்குறை நேரிடலாம்.
கொப்பூழ் குடலிறக்கம்[தொகு]
இக்குறைபாடு சிறு குழைந்தைகளுக்கு ஏற்படும். நாபியைச் சுற்றியுள்ள பகுதியில் வயிற்றுத் தசைகள் தளர்ச்சியடைவதால் இவ்விறக்கம் தோன்றும்.
குடல்வால் அழற்சி[தொகு]
குடல்வாலில் வீக்கம் ஏற்பட்டுக் கடுமையான வயிற்றுவலி தோன்றலாம். பெருங்குடல் துவங்கும் இடத்தில் ஓர் சிறிய குழலாகக் குடல்வாலுள்ளது. இக்குடல்வால் அழற்சி வளர் இளம் பருவத்தினரிடையே பொதுவாகத் தோன்றும். நார்ப்பொருள்குறைவாகவுள்ள உணவுண்ணும் வளர்ச்சியடைந்த நாட்டினரிடையே இந்நோய் அதிகம். குடல்வால் வீகத்தால் தடுப்பு நிலை ஏற்படும். துவக்கத்தில் திடீரென மேல் வயிற்றில் வலியும், வாந்தியுணர்வும்,காய்ச்சலும் தோன்றும். சிகிச்சை காலதாமதமானால் நோயுற்ற குடல்வால் வெடித்து வயிற்றறையில் தொற்று நேரிடலாம். இவ்வகையில் தோன்றும் பாதிப்பிற்கு உதரப்பை அழற்சி எனப்படும். அறுவைச் சிகிச்சையால் குடல்வாலை நீக்கலாம்.
பித்தக்கற்கள்[தொகு]
பித்தப்பையில் தோன்றும் பித்தக்கற்கள் பல அளவுகளில் அமையலாம். 40 வயதிற்கு மேற்பட்டவர்களில் பத்தில் ஒருவருக்கு இக்கற்கள் தோன்றலாம். இக்கற்கள் பித்தநீரில் தோன்றும். பித்தநீரில் கொலஸ்டிரால்,நிறமிகள் மற்றும் சில உப்புகள் உள்ளன. பித்தநீரின் தன்மைகளில் மாற்றங்கள் ஏற்பட்டால் கல் தோன்றுதல் நிகழலாம். இக்கற்கள் கொலஸ்டிராலால் ஆனவை. கல் தோன்றுதலுக்கான மிகச் சரியான காரணங்கள் தெரியவில்லை. உடற்பருமன் அதிகரிப்பு,உணவில் கொழுப்பு அதிகரித்தல் போன்ற காரணங்களால் கல் தோன்றலாம்.மிகுந்த பாதிப்பு நிலையில் கற்களால் பித்தநீர் நாளத்தில் அடைப்பு ஏற்பட்டு மஞ்சள் காமாலை தோன்றும்.
கல்லீரல் அழற்சி[தொகு]
பல காரணாங்களால் கல்லீரல் அழற்சி ஏற்படுகிறது. இந்நோயில் வைரஸ்களின் தாக்குதலால் கல்லீரலில் வீக்கம் ஏற்படுகிறது. தொற்று நோயற்ற கல்லீரல் அழற்சி அதிக அளவு மது அருந்துதலால் ஏற்படும். ஆரம்ப நிலையில் இதன் அறிகுறிகள் தெளிவாக இருப்பதில்லை. இந்நோயால் உடற்சோர்வு, வாந்தியெடுத்தல், காய்ச்சல், வலது மேல் வயிற்றுப்பகுதியில் ஓர் வசதியற்ற உள்ளுணர்வு போன்றவை ஏற்படும். இந்நோய்க்கு குறிப்பிட்ட சிகிச்சை எதுவும் இல்லை. இந்நிலையுள்ளோருக்கு நல்ல ஓய்வு தேவை. மது அருந்துதலைத் தவிர்க்க வேண்டும்.
வகைப்பாடு[தொகு]
- வயிறு (இரைப்பை சீழ்ப்புண் என்று அழைக்கப்படுகிறது)
- சிறுகுடல் மேற்பகுதி (சிறுகுடல் மேற்பகுதிக்குரிய சீழ்புண் என்றழைக்கப்படுகிறது)
- உணவுக்குழாய் (உணவுக்குழாய்க்குரிய சீழ்ப்புண் என்றழைக்கப்படுகிறது)
- மெக்கெல்ஸ் டைவர்டிகுலம் (மெக்கெல்ஸ் டைவர்டிகுலம் சீழ்ப்புண் என்றழைக்கப்படுகிறது)
வயிற்றுப் புண் வகைகள்:
- வகை I: வயிற்றின் சிறிய வளைவு நெடுகிலும் சீழ்ப்புண்
- வகை II: இரு சீழ்ப்புண்கள் இருக்கும் - ஒன்று இரைப்பை மற்றொன்று சிறுகுடல் மேற்பகுதி
- வகை III: ப்ரீபைலோரிக் சீழ்ப்புண்
- வகை IV: இரைப்பை உணவுக்குழாய்க்கு அருகாமையிலுள்ள சீழ்ப்புண்
- வகை V: எந்த இடத்திலும்
அறிகுறிகள் மற்றும் நோய்அறிகுறிகள்[தொகு]
வயிற்றுப் புண்ணுக்கான நோய் அறிகுறிகள் பின்வருமாறு தோன்றலாம்
- உணவுநேரங்களில் இரைப்பையின் மேற்பகுதியில் தீவிரத்தன்மை உடையவை, உணவு உட்கொண்ட சுமார் மூன்று மணிநேரத்திற்குப் பின்னர் அடிவயிற்றில் வலி, (சிறுகுடல் மேற்பகுதிக்குரிய சீழ்ப்புண்கள் உணவு கிடைத்தவுடன் வலி தணிந்துவிடுகிறது, ஆனால் இரைப்பை சீழ்ப்புண்கள் அவற்றின் மூலம் அதிகமாகும்);
- வீக்கம் மற்றும் அடிவயிறு நிரம்பியிருத்தல்;
- நெஞ்சுக்கரிப்பு (திரவத்தை வெளியே தள்ளும் ஒரு நிகழ்விற்குப் பிறகு உணவுக்குழாயில் இருக்கும் அமிலத்தின் செறிவைக் குறைப்பதற்கு உமிழ் நீர் சுரத்தல்);
- குமட்டல் மற்றும் அளவுக்கு அதிகமான வாந்தி;
- பசியின்மை மற்றும் எடை இழப்பு;
- ஹிமாடெமிசிஸ் (இரத்த வாந்தியெடுத்தல்); இரைப்பை சீழ்ப்புண் அல்லது கடுமையான/தொடர்ச்சியான வாந்தியெடுத்தலினால் உணவுக் குழாயிலிருந்து நேரடியாக இரத்தக் கசிவு ஏற்படும் காரணத்தால் அவ்வாறு ஏற்படலாம்.
- கருமலம் (ஈமோகுளோபினிலிருந்து பிராணவாயுவாக்கப்பட்ட இரும்புச்சத்து காரணமாக கருமையான துர்நாற்றமுடைய மலம்));
- சீழ்ப்புண் எப்போதாவது இரைப்பை அல்லது சிறுகுடல் மேற்பகுதியில் துளையை ஏற்படுத்தும். இது மிகவும் வலியுடையதாக இருக்கும் மேலும் உடனடி அறுவைசிகிச்சை தேவைப்படும்.
நெஞ்செரிச்சல், இரைப்பைஉணவுக்குழாய் ரிஃப்ளக்ஸ் நோய் (GERD) மற்றும் சில குறிப்பிட்ட வகையான மருந்துமாத்திரைகளின் பயன்பாடு ஆகியவை வயிற்றுப் புண் ஏற்படுவதற்கான சந்தேகத்தை அதிகரிக்கிறது. வயிற்றுப் புண்ணுடன் தொடர்புடைய மருந்துகளில் அடங்குபவை சைக்ளோஆக்சிஜீனேசைத் தடைச்செய்யும் NSAID (நான்-ஸ்டீராய்ட் ஆன்டி-இன்ஃப்ளமேடரி டிரக்ஸ்) மற்றும் பெரும்பாலான க்ளூகோகார்டிகாய்ட்கள் (எ-டு: டெக்ஸாமீதாசோன் மற்றும் ப்ரெட்னிசோலோன்).
மேலே குறிப்பிட்ட நோய்அறிகுறிகளுடன் இரண்டு வாரங்களுக்கு மேல் தொடர்ந்திருக்கும் 45 வயதுக்கும் மேற்பட்ட நோயாளிகளில் வயிற்று சீழ்ப்புண் ஏற்படுவதற்கான வாய்ப்புகள் மிக அதிகமாக இருப்பதால், EGD ஆல் துரிதமாகப் பரிசோதிக்கப்படவேண்டிய அவசியம் இருக்கிறது (கீழே பார்க்கவும்).
உணவு தொடர்பான அறிகுறிகளின் நேரம் இரைப்பை மற்றும் சிறுகுடல் மேற்பகுதி சீழ்ப்புண்களுக்கிடையில் வேறுபடக்கூடும் : ஒரு இரைப்பைக்குரிய சீழ்ப்புண் உணவின் போது இரைப்பை மேற்பகுதி வலியை ஏற்படுத்தும், ஏனெனில் இரைப்பை அமிலம் சுரக்கப்படுகிறது அல்லது அல்கலைன் டியோடெனால் பொருள்கள் வயிற்றுக்குள் திரும்பச் செல்வதால் உணவுக்குப் பின்னர் வலியை ஏற்படுத்துகிறது. சிறுகுடல் மேற்பகுதி சீழ்ப்புண்களுக்கான அறிகுறிகள் பெரும்பாலும் உணவுக்கு முன்னர் வெளிப்படும் — அப்போது அமிலம் (பசியால் தூண்டப்பட்ட உற்பத்தி) சிறுகுடலின் மேற்பகுதிக்குள் நுழைந்துவிடுகிறது. எனினும், மருத்துவரீதியான நடைமுறையில் இது நம்பத்தகுந்த அறிகுறியல்ல.
சிக்கல்கள்[தொகு]
- இரைப்பை உணவுக்குழாய் இரத்தம் வடிதல் தான் மிகப் பொதுவான சிக்கல். திடீரென அதிகமாக இரத்தம் வடிதல் உயிர் அபாயத்தை ஏற்படுத்தலாம்.[11] சீழ்ப்புண், இரத்த நாளங்களில் ஒன்றை அரிக்கும்போது இது ஏற்படுகிறது.
- துளை (சுவரில் ஏற்படும் ஓட்டை) அவ்வப்போது பேரழிவு விளைவுக்குக் கொண்டு செல்கிறது. சீழ்ப்புண்ணினால் ஏற்படும் இரைப்பை குடலுக்குரிய சுவர் அரித்தழிப்பு, வயிறு அல்லது குடல் உள்ளடக்கங்கள் அடிவயிற்று பள்ளத்தில் சிந்திவிடும் விளைவை ஏற்படுத்துகிறது. வயிற்றின் முன்புற பரப்பில் ஏற்படும் துளை கடுமையான அடிவயிற்று சவ்வு அழற்சியை ஏற்படுத்துகிறது, ஆரம்பத்தில் இரசாயனப் பொருளாகவும் பின்னர் நுண்கிருமி அடிவயிற்று சவ்வு அழற்சியாகவும் ஏற்படுகிறது. முதல் அறிகுறி பெரும்பாலும் திடீர் கடுமையான அடிவயிற்று வலியாக இருக்கும். கீழ்ப்புற சுவர் துளை கணைய அழற்சி ஆக உருவாகும்; இந்நிலையில் இது பெரும்பாலும் வலியைப் பின்புறத்திற்குப் பரப்பும்.
- ஊடுருவுதல் , என்பது கல்லீரல் மற்றும் கணையம் போன்று அடுத்தடுத்து இருக்கும் உடலுறுப்புகளுக்குள் சீழ்ப்புண் தொடர்வது.[12]
- சீழ்ப்புண்ணினால் ஏற்படும் வடுக்கள் மற்றும் வீக்கங்கள், சிறுகுடல் மேற்பகுதி மற்றும் இரைப்பை வெளியேறுதல் தடுப்பு ஆகியவற்றை குறுகலாக்குகிறது. நோயாளி அடிக்கடி கடுமையான வாந்தியுடன் தோன்றுவார்.
- பைலோரிக் ஸ்டெனோசிஸ்
காரணம்[தொகு]
விளைவுகளை ஏற்படுத்துகிற பெரும் காரணிகள் (60% இரைப்பைக்குரியது மற்றும் 90% வரையில் சிறுகுடல் மேற்பகுதிக்குரிய சீழ்ப்புண்) நீடித்திருக்கும் வீக்கம் இது அன்ட்ரால் மென்சவ்வை குடியேற்றும் ஹெலிகோபாக்டர் பைலாரி யின் விளைவாக ஏற்படுகிறது. நோய் எதிர்ப்புகள் இருந்தபோதிலும் இந்த நோய்தாக்கத்தைச் சரிப்படுத்த நோய் எதிர்ப்பு அமைப்பினால் இயலுவதில்லை. இவ்வாறு நோய்க்கிருமி நீடித்து செயல்புரியும் இரைப்பை அழற்சியை (பி வகை இரைப்பை அழற்சி) ஏற்படுத்தக்கூடும், இதன் விளைவாக அந்தப் பகுதி வயிற்றில் உற்பத்தியாகும் காஸ்ட்ரின் ஒழுங்குபடுத்துதலில் குறைபாடுகளை ஏற்படுத்தும், மேலும் காஸ்ட்ரின் சுரத்தல் அதிகரித்துவிடும் அல்லது 648குறைந்துவிடும் (பெரும்பாலான வழக்குகளில்) - இதன் விளைவாக ஏற்படுவது ஹைபோ அல்லது அக்லோர்ஹைட்ரோயா. வெளிப்புறச் செல்கள் மூலம் காஸ்ட்ரின், காஸ்ட்ரிக் அமில உற்பத்தியைத் தூண்டுகிறது, மேலும் காஸ்ட்ரீனை அதிகரிக்கச் செய்யும் எச். பைலாரி குடியேற்ற பிரதிச் செயல்களில் அமிலத்தின் அதிகரிப்பு மென்சவ்வின் அரிப்புக்குக் காரணமாக இருந்து சீழ்ப்புண்ணை உண்டு பண்ணுகிறது.
மற்றொரு பெரும் காரணமாக இருப்பது NSAIDகளின் பயன்பாடு (மேலே பார்க்கவும்). இரைப்பை மென்சவ்வு, ஒரு சவ்வுப் படலம் மூலம் காஸ்ட்ரிக் அமிலத்திடமிருந்து தன்னையே பாதுகாத்துக்கொள்கிறது, இந்த சவ்வின் சுரத்தல் சில குறிப்பிட்ட ப்ராஸ்டோகிளாண்டின்ஸ்களால் தூண்டப்படுகிறது. இத்தகைய ப்ராஸ்டோகிளாண்டின்ஸ்களை உற்பத்தி செய்வதற்கு அத்தியாவசியமாக இருக்கும் சைக்ளோஆக்ஸிஜீனேஸ் 1 (COX-1 ) செயல்பாட்டை NSAID க்கள் தடுக்கின்றன. COX-2 தேர்ந்தெடுப்புக்குரிய ஆன்டி-இன்ஃப்ளமேட்டரிகள் (செலிகோக்ஸிப் அல்லது இப்போது திரும்பப்பெறப்பட்ட ரோஃபோகோக்ஸிப் போன்றவை) இரைப்பை சவ்வில் குறைந்த அத்தியாவசியமானதாக இருக்கும் cox-2-ஐ சாதகமாக தடைசெய்கின்றன, மேலும் NSAID-தொடர்பான இரைப்பை புண் ஆகிவிடும் இடர்ப்பாட்டைப் பாதியாகக் குறைக்கிறது. பரவலாய் உள்ள எச். பைலோரி -ஏற்படுத்திய புண்ணாதல், மேற்கு உலகில் அதிகரித்த மருத்துவ சிகிச்சை காரணமாகக் குறைந்துவருவதால், சீழ்ப்புண்ணுக்கான பெரும் பகுதி நோய் அறிகுறி தொகுப்புடன் இருக்கும் தனிநபர்களிடத்தில் NSAID யின் அதிகரித்த பயன்பாடு மற்றும் மூட்டு வலியுடன் இருக்கும் முதியோர்களின் எண்ணிக்கை அதிகரிப்பில் தான் இருக்கிறது.
கடந்த 30 ஆண்டுகளில் சிறுகுடலின் மேற்பகுதி சீழ்ப்புண் ஏற்படும் நிகழ்வுகள் குறிப்பிடும் வகையில் இறங்கியிருக்கிறது, அதேநேரத்தில் இரைப்பை சீழ்ப்புண்கள் சிறிதளவு அதிகரித்திருக்கிறது, இது முக்கியமாக NSAID க்களின் பரந்துவிரிந்த பயன்பாட்டினால் ஏற்பட்டிருக்கிறது. நிகழ்தல் குறைந்துவருவது நோய் சிகிச்சைக்கான வளர்ச்சியின் தற்சார்பான ஒன்றுசேர்தல் இயல் நிகழ்வாகக் கருதப்படுகிறது. எச். பைலோரி நோய்தாக்கங்களின் நிகழ்வைக் குறைத்திருக்கும் வாழ்க்கைத் தரங்களின் மேம்பாடுகள் மூலம் இந்த ஒன்றுசேர்தல் இயல் நிகழ்வு விவரிக்கிறது.[13]
புகைப்பிடித்தல் மற்றும் சீழ்ப்புண் ஏற்படுதலுக்கிடையில் தொடர்பு இருப்பதை சில ஆய்வுகள் கண்டறிந்தபோதிலும் [14], இதர ஆய்வுகள், ஈடுபட்டிருக்கும் இடர்ப்பாட்டினை ஆராய்வதில் மிகக் குறிப்பாக இருந்திருக்கின்றன, மேலும் ஹெச். பைலோரி நோய்த்தாக்கத்துடன் தொடர்புகொண்டிருந்தால் தவிர புகைப்பிடிப்பதுவே அத்தனை இடர்ப்பாட்டுக்குக் காரணியாக இருக்காது என்றும் கண்டறிந்துள்ளது[15][16][17] [nb 1]. இருபதாம் நூற்றாண்டின் பிந்தைய காலங்கள் வரை உணவு முறை, காரசாரப் பொருட்கள், குடித்தல் மற்றும் இரத்த வகை போன்ற பரிந்துரைக்கப்பட்ட சில இடர்ப்பாட்டுக் காரணிகள் அல்சரொஜென்களாக (சீழ்ப்புண் ஏற்படுவதற்கு உதவக்கூடியன) கற்பிதம் செய்யப்பட்டிருந்தது, ஆனால் வயிற்றுப் புண்களின் வளர்ச்சியில் ஒப்பீட்டளவில் இது குறைந்த முக்கியத்துவம் கொண்டதாகவே காணப்படுகிறது.[18]. அது போலவே எச். பைலோரி நோய்த்தாக்கத்துடன் தொடர்புபடுத்தும்போது மது அருந்துதல் இடர்ப்பாட்டை அதிகரிக்கும் என்று ஆய்வுகள் கண்டறிந்த அதே வேளையில் அது மட்டுமாகவே இடர்ப்பாட்டை அதிகரிப்பதில்லை மேலும் எச். பைலோரி நோய்த்தாக்கத்துடன் இணையும்போது இந்த அதிகரிப்பு முதன்மை இடர்ப்பாட்டுக் காரணியுடன் ஒப்பிடும்போது அளவானதாகவே இருக்கிறது [15][19][nb 2].
அரிய காஸ்ட்ரின்-சுரப்பிக்கும் காஸ்ட்ரிநோமோக்கள் (ஸோல்லிங்கெர் எல்லிசன் நோய் அறிகுறித் தொகுதி), பன்மடங்கான மற்றும் குணப்படுத்துவது கடினமான சீழ்ப்புண்களை ஏற்படுத்துவதற்கும் காரணமாக இருக்கிறது.
மன அழுத்தம்[தொகு]
சீழ்ப்புண் உருவாக்கத்தில் மனஅழுத்தத்தை ஒரு சாத்தியமான காரணமாக, அல்லது குறைந்தபட்சம் அதன் கடுஞ்சிக்கலுக்கான காரணமாகவே ஆராய்ச்சியாளர்கள் தொடர்ந்து கவனித்து வருகிறார்கள். வயிற்றுப் புண்கள் உருவாக்கத்தில் மனஉளைச்சல் அழுத்தம் பாதிப்பை ஏற்படுத்துமா என்பதில் சர்ச்சைகள் இருக்கிறது. எனினும், தீக்காயங்கள் மற்றும் தலை கோளாறுகள் உடல்கூற்று அழுத்த சீழ்ப்புண்களாக ஏற்படலாம், இயந்திர இயக்க காற்றோட்டத்தில் இருக்கும் பல நோயாளிகளிடத்தில் இவை காணப்படுகிறது.
நடத்தைக்குரிய மருத்துவ ஆராய்ச்சி கழகத்தால் கூட்டப்பட்ட ஒரு நிபுணர் குழு, சீழ்ப்புண்கள் முழுமையாக ஒரு தொற்று நோய் அல்ல என்றும் ஆனால் உளவியல் காரணிகள் முக்கியப் பங்காற்றுவதாக முடிவு செய்தனர்.[1] எச். பைலோரி நோய்தாக்கத்தை மனஅழுத்தம் எவ்வாறு முன்னேற்றம் கொள்ளச் செய்கிறது என்று ஆராய்ச்சியாளர்கள் கண்காணித்து வருகின்றனர். உதாரணத்திற்கு, ஹெலிகோபாக்டர் பைலோரி அமிலத்தன்மையுடைய சூழலில் பெருமளவில் வளர்ச்சிபெறுகிறது மற்றும் மன அழுத்தம் தான் அதிகரித்த வயிற்று அமிலம் ஏற்படுத்துவதாக வெளிப்பட்டிருக்கிறது. நீண்ட கால நீர் உட்கிருகித்து அடக்கப்பட்ட அழுத்தம் மற்றும் எச். பைலோரி நோய்த்தாக்கம் இரண்டுமே வயிற்றுப் புண்களின் உருவாக்கத்தில் தனித்தனியாகவே தொடர்புகொண்டிருப்பதாக எலியின் மீது மேற்கொள்ளப்பட்ட ஒரு ஆய்வு மூலம் நிரூபிக்கப்படுகிறது.[20]
தாய்லாந்து நாட்டு மருத்துவமனை ஒன்றில் வயிற்றுப் புண் நோயாளிகளிடத்தில் மேற்கொள்ளப்பட்ட ஆய்வு ஒன்று நீடித்திருக்கிற மனஅழுத்தம், வயிற்றுப் புண்ணின் அதிகரித்த இடர்ப்பாட்டுக்குத் தொடர்பு கொண்டிருப்பதாகவும் நீடித்திருக்கிற மனஅழுத்தம் மற்றும் ஒழுங்கற்ற உணவுநேரங்கள் இரண்டும் இணைந்து ஒரு முக்கியமான இடர்ப்பாட்டுக் காரணியாகவும் அமைகிறது என்று கூறுகிறது.[21]
நோய்கண்டறிதல்[தொகு]
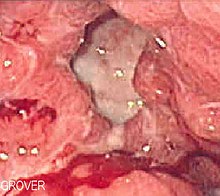
வயிற்றுப் புண் இருப்பதாகச் சந்தேகிக்கப்படும் நோயாளிகளிடத்தில் ஈஸோபாகோகாஸ்ட்ரோடியோடெனோஸ்கோபி (EGD), காஸ்ட்ரோஸ்கோபி என்றும் அறியப்படும் ஒரு வகையான என்டோஸ்கோபி, மேற்கொள்ளப்படுகிறது. நேரடியாக அடையாளங்காணுதல் மூலம், சீழ்ப்புண்ணின் இடம் மற்றும் தீவிரத்தன்மை விவரிக்கப்படலாம். மேலும் எந்த சீழ்ப்புண்ணும் காணப்படவில்லையென்றால் EGD பெரும்பாலும் ஒரு மாற்று நோய்கண்டறிதலை வழங்கும்.
ஹெலிகோபாக்டர் பைலோரி நோய்கண்டறிதல் பின்வரும் வழிமுறைகளில் செய்யப்படலாம்:
- சிறுநீர் உப்பு, மூச்சு பரிசோதனை (உடலுக்குள் செலுத்தப்படாதது மற்றும் EGD தேவைப்படாது);
- ஒரு EGD உடல் திசு ஆய்வு மாதிரியிலிருந்து நேரடி வளர்மம்; இதைச் செய்வது கடினமானது மேலும் இது விலையுயர்ந்ததும் கூட. பெரும்பாலான பரிசோதனைக் கூடங்கள் 'எச். பைலோரி வளர்மத்தைச் செய்வதற்காக அமைக்கப்பட்டிருப்பதில்லை;
- [[விரைவான யூரியேசு பரிசோதனை/0} மூலம் உடல் திசு ஆய்வு மாதிரி செயல்பாட்டில் யூரியேசு|விரைவான யூரியேசு பரிசோதனை/0} மூலம் உடல் திசு ஆய்வு மாதிரி செயல்பாட்டில் யூரியேசியின் நேரடி கண்டறிதல்;
- இரத்தத்தில் நோய்எதிர்ப்பு நிலைகளின் அளவீடு (இதற்கு EGD தேவைப்படுவதில்லை). EGD இல்லாமல் ஒரு உடன்பாடான நோய்எதிர்ப்பு மட்டுமே நிர்மூலமாக்கும் சிகிச்சைக்கான உத்திரவாதமாக இருக்குமா என்பது இன்னமும் சற்று சர்ச்சைக்குரியதாகவே இருக்கிறது;
- மல எதிரியாக்கி பரிசோதனை;
- உயிர்த்தசை பரிசோதனைகள் மற்றும் ஒரு EGD உடல் திசு ஆய்வை வண்ணமிடுதல்.
சீழ்ப்புண் ஏற்படுவதற்குச் சாத்தியமான இதர காரணங்கள், குறிப்பாக கடுமைத்தன்மை (இரைப்பை புற்றுநோய்), நினைவில் கொள்ள வேண்டி இருக்கிறது. குறிப்பாக வயிற்றின் பெரும் (விசாலமான) வளைவில் ஏற்படும் சீழ்ப்புண்களில் இது உண்மையாக இருக்கிறது; பெரும்பாலானவை நீடித்திருக்கிற எச். பைலோரி நோய்தாக்கத்தின் விளைவாகவும் இருக்கிறது.
வயிற்றுப் புண் ஊடுருவிச்சென்றால் இரைப்பை குடல்சார்ந்த வழிப்பாதையின் (இதில் எப்போதும் காற்று இருக்கும்) உள்ளிருந்து காற்று கசிய ஆரம்பித்து பெரிடோனியல் பள்ளத்திற்கு (இதில் பொதுவாக காற்று இருப்பதில்லை) அனுப்பிவிடும். இது பெரிடோனியல் பள்ளத்துக்குள் "தடங்கலற்ற காற்று"க்கு வழி செய்கிறது. மார்பு எக்ஸ்ரே எடுக்கும்போது ஒரு நோயாளி நேராக நிமிர்ந்து நின்றால், இந்த வாயு உதரவிதானத்தின் அடியில் மிதந்து நிலைபெறும். அதனால் நிமிர்ந்த மார்பு எக்ஸ்ரே அல்லது மல்லாந்து படுத்திருக்கிற அடிவயிற்று எக்ஸ்ரேவில் காட்டப்படும் பெரிடோனியல் பள்ளத்தில் இருக்கும் வாயு துளை செய்து வயிற்றுப் புண் நோய்க்கான முன்னறிகுறியாக இருக்கிறது.
பார்வைக்குப் புலப்படுகிற தோற்றம்[தொகு]
இரைப்பை சீழ்ப்புண்கள் பெரும்பாலும் வயிற்றின் குறைந்த வளைவிலேயே உருவாகியிருக்கும். அந்த சீழ்ப்புண் ஒரு வட்டத்திலிருந்து முட்டைவடிவமான பாரீடெல் குறையாக ("ஓட்டை") இருக்கிறது, அது இரண்டு முதல் நான்கு செ.மீ. விட்டத்துடன் மிருதுவான அடிபாகத்தையும் செங்கோண எல்லைகளையும் கொண்டிருக்கும். வயிற்றுப் புண்ணின் நுட்பமான வடிவில் இந்த எல்லைகள் ஒழுங்கற்றதாகவோ மேலெழும்பியோ இல்லை, சீர்கெட்ட நிலையில் ஒழுங்கான முறையில் ஆனால் மேலெழும்பிய எல்லைகளைக் கொண்டிருக்கும். இரைப்பைப் புற்றுநோயின் சீழ்ப்புண்ணுள்ள வடிவில் எல்லைகள் ஒழுங்கற்றதாக இருக்கும். இந்த பாரியீடல் வடுவின் காரணமாக சுற்றியிருக்கும் மென்சவ்வு ஆரங்கள் மடிப்புகளை வெளிப்படுத்தும்.
நுண்ணோக்கித் தோற்றம்[தொகு]
இரைப்பை வயிற்றுப் புண் என்பது ஒரு மென்சவ்வில் ஏற்படும் குறை, பெப்சின்-அமில தாக்குதலால் உற்பத்தியாகி மஸ்குலாரிஸ் மியூகோசே மற்றும் மஸ்குலாரிஸ் ப்ரோப்ரியாவை ஊடுருவுகிறது. சீழ்ப்புண் விளிம்புகள் செங்கோணமுடையவை மற்றும் நீடித்திருக்கும் இரைப்பை அழற்சியை ஏற்படுத்துகிறது. செயலூக்கக் கட்டத்தின்போது, சீழ்ப்புண்ணின் அடித்தளம் நான்கு பகுதிகளைக் காட்டுகிறது: இன்ஃப்ளமேடரி எக்ஸிக்யூடேட், ஃபைப்ரனாய்ட் நெக்ரோசிஸ், கிரானுலேஷன் திசு மற்றும் ஃபைப்ரோஸ் திசு. சீழ்ப்புண்ணின் ஃபைப்ரோஸ் அடித்தளம் தடித்த சுவர்களுடன் அல்லது இரத்தக் கட்டிகளுடன் கூடிய இரத்தக் குழாய்களைக் கொண்டிருக்கும்.[22]
இரைப்பைமேற்புற வலியின் வேறுபடுத்துகிற நோய்கண்டறிதல்கள்[தொகு]
- வயிற்றுப் புண்
- இரைப்பை அழற்சி
- வயிற்றுப் புற்றுநோய்
- காஸ்ட்ரோ ஈசோபேகியல் ரிஃப்ளக்ஸ் நோய்
- கணைய அழற்சி
- கல்லீரலில் இரத்தம் கட்டுதல்
- பித்தப்பை அழற்சி
- பித்தநீர்க் குழாய் வலி
- நலிந்த இதயத்திசு இறப்பு
- பரவும் வலி (ப்ளியூரிசி, பெரிகார்டிடிஸ்)
- மேலான மெசென்ட்ரிக் தமனி நோய் அறிகுறித் தொகுதி
சிகிச்சைமுறை[தொகு]
சீழ்ப்புண் போன்ற நோய் அறிகுறி கொண்டிருக்கும் இளம் நோயாளிகள் பெரும்பாலும் EGD மேற்கொள்ளப்படுவதற்கு முன்னர் அமிலமுறிவுகள் அல்லது H2 எதிரிகளால் சிகிச்சையளிக்கப்படுகின்றனர். பிஸ்மத் தனிமங்கள் உண்மையிலேயே உயிர்ப்பொருள்களைக் குறைக்கலாம் அல்லது அவற்றைச் சுத்தப்படுத்தலாம், இருந்தாலும் சில பிஸ்மத் சப்சாலிசைலேட் பொருட்களின் எச்சரிக்கை லேபில்களில் வயிற்றுப் புண் கொண்டிருக்கும் நபர்கள் இந்தப் பொருட்களைப் பயன்படுத்தக்கூடாது என்று குறிப்பிட்டிருப்பதையும் கவனத்தில் கொள்ளவேண்டும்.
நான்ஸ்டீராய்டல் ஆன்டி-இன்ஃப்ளமேடரி (NSAIDs)களை எடுத்துக் கொள்ளும் நோயாளிகள் ப்ரோஸ்டோகிளாண்டின் அனலாக் (மிசோப்ரோஸ்டோல்) கூட எடுத்துக் கொள்ளும்படி பரிந்துரைக்கப்படுவார்கள், இது NSAID களின் பக்க விளைவுகளாக இருக்கக்கூடிய வயிற்றுப் புண்களைத் தடுப்பதற்கு உதவியாக இருக்கும்.
எச். பைரோலி நோய்த்தாக்கம் இருக்கும்போது, மிகச் சிறப்பாக செயல்படுத்தக்கூடிய சிகிச்சையாக இருப்பது இரு நோய் எதிர்ப்புகளின் கூட்டு (எ-டு: க்ளாரித்ரோமைசின், அமாக்சிசிலின், டெட்ராசைக்ளின், மெட்ரோனைடேஸோல்) மற்றும் ஒரு ப்ரோடான் பம்ப் இன்ஹிபிடர் (பிபிஐ), சிலநேரங்களில் பிஸ்மத் சேர்மங்களும் உடன் சேர்த்துக்கொள்ளப்படுகிறது. சிக்கலான சிகிச்சை-எதிர்ப்பு நிலைமைகளில் மூன்று நோய்எதிர்ப்பான்கள் (அமாக்சிசிலின் + க்ளாரித்ரோமைசின் + மெட்ரோனைடேஸோல்) பிபிஐ-யுடன் சேர்த்தும் மற்றும் சிலநேரங்களில் பிஸ்மத் சேர்மங்களுடன் இணைத்தும் பயன்படுத்தப்படலாம். சிக்கலற்ற நிலைமைகளுக்கு மிகவும் பயனளிக்கக்கூடிய முதல் நிலை சிகிச்சையாக இருப்பது அமாக்சிசிலின் + மெட்ரோனைடேஸோல் + பாண்டோப்ராஸோல் (இது ஒரு பிபிஐ). எச். பைலோரி இல்லாதபோது, பெரும்பாலும் நீண்ட கால உயர்ந்த பிபிஐ களின் டோஸ்கள் பயன்படுத்தப்படுகிறது.
எச். பைலாரி யின் சிகிச்சை வழக்கமாக நோய்த்தாக்கம் சுத்தமாக்கல், நோய்அறிகுறிகள் தணிப்பு மற்றும் இறுதியில் சீழ்ப்புண்களின் குணப்படுத்தலுக்கு வழி வகுக்கிறது. நோய்த்தாக்கம் மீண்டும் ஏற்பட்டு மறுசிகிச்சை தேவைப்படலாம். அப்போது அவசியம் ஏற்பட்டால் இதர நோய் எதிர்ப்பு மருந்துகளுடன் குணப்படுத்தலாம். 1990 ஆம் ஆண்டுகளில் பிபிஐகளின் பரந்துவிரிந்த பயன்பாடு காரணமாக சிக்கலற்ற வயிற்றுப் புண்களுக்கான அறுவை சிகிச்சை நடைமுறைகள் ("உயர் தேர்வுடைய வாகோடோமி" போன்றவை) வழக்கற்றுப்போனது.
துளையேற்பட்ட வயிற்றுப் புண் அறுவைசிகிச்சை செய்யவேண்டிய ஒரு அவசரநிலையாக இருக்கிறது, மேலும் அந்த துளைகளைச் சீர்படுத்த அறுவைசிகிச்சை செய்யவேண்டிய அவசியமும் இருக்கிறது. பெரும்பாலான இரத்தம் வெளியேறும் சீழ்ப்புண்களுக்கு ஒரு என்டோஸ்கோபி உடனடியாகத் தேவைப்படுகிறது, இது தீய்ப்பான், ஊசிபோடுதல் அல்லது க்ளிப்பிடுதல் மூலம் வெளியேறும் இரத்தத்தை நிறுத்துகிறது.
நோய் பரவல்[தொகு]

வயிற்றுப் புண் ஏற்படுவதற்கான வாழ்நாள் இடர்ப்பாடு தோராயமாக 10% ஆக இருக்கிறது.[24]
மேற்கத்திய நாடுகளில் ஹெலிகோபாக்டர் பைலோரி நோய்தாக்கங்களின் பரவும்தன்மை ஏறக்குறைய வயதுடன் பொருந்தி இருக்கிறது (அதாவது, 20 வயதில் 20%, 30 வயதில் 30%, 80 வயதில் 80% போன்று). மூன்றாம் உலக நாடுகளில் நோய் பரவியுள்ளமை மிக உயர்ந்து காணப்படுகிறது. உணவு, நிலத்தடி நீர் தூய்மைக்கேடு மற்றும் மனித எச்சில் (முத்தமிடுதல் அல்லது உணவுப் பாத்திரங்களைப் பகிர்ந்துகொள்ளுதல்) மூலம் நோய் பரவுகிறது.[சான்று தேவை]
ஹெலிகோபேக்டர் நோய்த்தாக்கத்தின் குறைந்த நிலைமைகளே இறுதியில் சீழ்ப்புண்ணாக உருவாகும், மேலும் பெரும் சதவிகித மக்கள் குறிப்பிடமுடியாத அசௌகரியம், அடிவயிற்று வலி அல்லது இரைப்பை அழற்சியைப் பெறுவார்கள்.
குறிப்புகள்[தொகு]
- ↑ குராடா 1997 இவ்வாறு விவரிக்கிறது, "எல்லா தீவிரமான மேற்புற ஜிஐ நோய்களிலும் 89% NSAID க்கள் மற்றும் எச். பைலோரியால் ஏற்படுவதையும், இதில் சிகரெட் புகைத்தல் ஒரு இணைந்த கூட்டு-காரணியாக இருப்பதையும் படம் எட்டில் உள்ள தகவல்தரவு குறிக்கிறது."(14)
- ↑ சோன்னென்பெர்க் தன்னுடைய ஆய்வில், சீழ்ப்புண் குணப்படுத்தலில் தொடர்பிருப்பதாகக் கண்டறியப்பட்ட ஆற்றல்மிக்க இதர காரணிகளுடன் "மிதமான மது அருந்துதல் [கூட] சீழ்ப்புண் குணப்படுத்தலில் அனுகூலமாக இருக்கலாம்" என்று எச்சரிக்கையுடனே முடிக்கிறார். (ப. 1066)
குறிப்புதவிகள்[தொகு]
- ↑ 1.0 1.1 "GI Consult: Perforated Peptic Ulcer". Archived from the original on 2007-08-15. பார்க்கப்பட்ட நாள் 2007-08-26.
- ↑ மார்ஷல் பி.ஜெ., எட். (2002), "ஹெலிகோபாக்டெர் பையோனீர்ஸ்: ஃபர்ஸ்ட்ஹாண்ட் அகௌண்ட்ஸ் ஃப்ரம் தி சைன்டிஸ்ட்ஸ் வூ டிஸ்கவர்ட் ஹெலிகோபாக்டெர்ஸ், 1892–1982", ஐஎஸ்பிஎன் 0-86793-035-7. பசில் ரிகாஸ், எஃப்ஸ்டாத்தியாஸ் டி. பாபாவாசாஸ்ஸிலியோ. ஜான் லைகௌடிஸ். 1958 ஆம் ஆண்டில் வயிற்றுப் புண் நோய்க்கான காரண காரியம் மற்றும் சிகிச்சையைக் கண்டுபிடித்த கிரீசின் பொது மருத்துவர் .
- ↑ Marshall B.J. (1983). "Unidentified curved bacillus on gastric epithelium in active chronic gastritis". Lancet 1 (8336): 1273–5. பப்மெட்:6134060.
- ↑ Marshall B.J., Warren J.R. (1984). "Unidentified curved bacilli in the stomach patients with gastritis and peptic ulceration". Lancet 1 (8390): 1311–5. doi:10.1016/S0140-6736(84)91816-6. பப்மெட்:6145023.
- ↑ Van Der Weyden MB, Armstrong RM, Gregory AT (2005). "The 2005 Nobel Prize in physiology or medicine". Med. J. Aust. 183 (11–12): 612–4. பப்மெட்:16336147. http://www.mja.com.au/public/issues/183_11_051205/van11000_fm.html#0_i1091639.
- ↑ சீழ்ப்புண், நோய்கண்டறிதல் மற்றும் சிகிச்சை - சிடிசி பாக்டீரியல், மைகோடிக் நோய்கள்
- ↑ மெடிசின்ஸ் ஃபார் நர்சஸ் (டூஹே, 1974)
- ↑ Huwez FU, Thirlwell D, Cockayne A, Ala'Aldeen DA (December 1998). "Mastic gum kills Helicobacter pylori [Letter to the editor, not a peer-reviewed scientific article"]. N. Engl. J. Med. 339 (26): 1946. பப்மெட்:9874617. http://content.nejm.org/cgi/content/extract/339/26/1946. பார்த்த நாள்: 2008-09-06. [http://content.nejm.org/cgi/content/extract/340/7/576 அடுத்த தொகுப்பில் உள்ள அவற்றின் திருத்தங்களையும் பார்க்கவும்.
- ↑ Loughlin MF, Ala'Aldeen DA, Jenks PJ (February 2003). "Monotherapy with mastic does not eradicate Helicobacter pylori infection from mice". J. Antimicrob. Chemother. 51 (2): 367–71. doi:10.1093/jac/dkg057. பப்மெட்:12562704. http://jac.oxfordjournals.org/cgi/pmidlookup?view=long&pmid=12562704.
- ↑ Bebb JR, Bailey-Flitter N, Ala'Aldeen D, Atherton JC (September 2003). "Mastic gum has no effect on Helicobacter pylori load in vivo". J. Antimicrob. Chemother. 52 (3): 522–3. doi:10.1093/jac/dkg366. பப்மெட்:12888582. http://jac.oxfordjournals.org/cgi/pmidlookup?view=long&pmid=12888582.
- ↑ Cullen DJ, Hawkey GM, Greenwood DC, et al. (1997). "Peptic ulcer bleeding in the elderly: relative roles of Helicobacter pylori and non-steroidal anti-inflammatory drugs". Gut 41 (4): 459–62. பப்மெட்:9391242. பப்மெட் சென்ட்ரல்:1891536. http://gut.bmj.com/cgi/pmidlookup?view=long&pmid=9391242.
- ↑ "Peptic Ulcer: Peptic Disorders: Merck Manual Home Edition". பார்க்கப்பட்ட நாள் 2007-10-10.
- ↑ Johannessen T. "Peptic ulcer disease". Pasienthandboka. http://www.pasienthandboka.no/default.asp?mode=document&parentid=2104&menuid=2105&documentid=26957. பார்த்த நாள்: 2010-05-15.
- ↑ Kato, Ikuko; Abraham M. Y. Nomura, Grant N. Stemmermann and Po-Huang Chyou (1992). "A Prospective Study of Gastric and Duodenal Ulcer and Its Relation to Smoking, Alcohol, and Diet". American Journal of Epidemiology 135 (5): 521-530. PubMed. http://aje.oxfordjournals.org/cgi/content/abstract/135/5/521. பார்த்த நாள்: 2010-03-18.
- ↑ 15.0 15.1 Salih, Barik; M Fatih Abasiyanik, Nizamettin Bayyurt, Ersan Sander (June 2007). "H pylori infection and other risk factors associated with peptic ulcers in Turkish patients: A retrospective study". World Journal of Gastroenterology 13 (23): 3245-3248. PubMed.
- ↑ Martin, U.S.A.F.M.C. (Major), David F.; Captain Elizabeth Montgomery, U.S.A. M.C., Arthus S, Dobek, Ph.D., Geoffrey A, Patrissi, M.A., Colonel David A, Peura, U.S.A. M.C., F.A.C.G. (28 Jun 2008). "Campylobacter pylori, NSAIDS, and Smoking: Risk Factors for Peptic Ulcer Disease". American Journal of Gastroenterology 84 (10): 1268-1272. PubMed எஆசு:10.1111/j.1572-0241.1989.tb06166.x. http://www3.interscience.wiley.com/journal/120151138/abstract?CRETRY=1&SRETRY=0. பார்த்த நாள்: 2010-03-18.[தொடர்பிழந்த இணைப்பு]
- ↑ Kurata Ph.D.,M.P.H., John H.; Nogawa, Aki N. M.S. (Jan 1997). "Meta-analysis of Risk Factors for Peptic Ulcer: Nonsteroidal Antiinflammatory Drugs, Helicobacter pylori, and Smoking". Journal of Clinical Gastroenterology 24 (1): 2-17. PubMed. http://journals.lww.com/jcge/Abstract/1997/01000/Meta_analysis_of_Risk_Factors_for_Peptic_Ulcer_.2.aspx. பார்த்த நாள்: 2010-03-18.
- ↑ மனஅழுத்தம், காரசார உணவு மற்றும் மதுவினால் சீழ்ப்புண்கள் ஏற்படுவதாக சுமார் 100 ஆண்டுகள் வரை மருத்துவர்களும் விஞ்ஞானிகளும் எண்ணிவந்தனர். சிகிச்சைகளில் உள்ளடங்கியிருந்தவை படுக்கை ஓய்வு மற்றும் ஒரு கலவையான உணவுமுறையாக இருந்தது. பின்னாளில், ஆய்வாளர்கள் வயிற்று அமிலத்தை நோய் ஏற்படும் காரணங்களின் பட்டியலில் சேர்த்து அமில முறிவுகளைக் கொண்டு சீழ்ப்புண்ணுக்குச் சிகிச்சை அளிக்கத் தொடங்கினர். நேஷனல் டைஜெஸ்டிவ் டிசீசெஸ் இன்ஃபர்மேஷன் க்ளியரிங்ஹவுஸ் பரணிடப்பட்டது 2006-07-05 at the வந்தவழி இயந்திரம்
- ↑ A, Sonnenberg; Müller-Lissner SA, Vogel E, Schmid P, Gonvers JJ, Peter P, Strohmeyer G, Blum AL (1981). "Predictors of duodenal ulcer healing and relapse.". Journal of Gastroenterology 81 (6): 1061-1067. PubMed. http://www.gastrojournal.org/article/S0016-5085(81)70048-9/abstract. பார்த்த நாள்: 2010-03-18.
- ↑ Kim YH, Lee JH, Lee SS, et al. (2002). "Long-term stress and Helicobacter pylori infection independently induce gastric mucosal lesions in C57BL/6 mice". Scand. J. Gastroenterol. 37 (11): 1259–64. doi:10.1080/003655202761020515. பப்மெட்:12465722.
- ↑ Wachirawat W, Hanucharurnkul S, Suriyawongpaisal P, et al. (2003). "Stress, but not Helicobacter pylori, is associated with peptic ulcer disease in a Thai population". J Med Assoc Thai 86 (7): 672–85. பப்மெட்:12948263.
- ↑ "ATLAS OF PATHOLOGY". பார்க்கப்பட்ட நாள் 2007-08-26.
- ↑ [30]
- ↑ Snowden FM (October 2008). "Emerging and reemerging diseases: a historical perspective". Immunol. Rev. 225: 9–26. doi:10.1111/j.1600-065X.2008.00677.x. பப்மெட்:18837773.
புற இணைப்புகள்[தொகு]
- ஆழமான இரைப்பைப் புண்ணின் ஒரு என்டோஸ்கோபி வீடியோ பரணிடப்பட்டது 2010-03-07 at the வந்தவழி இயந்திரம்
- இரைப்பைப் புண் பரணிடப்பட்டது 2012-07-19 at the வந்தவழி இயந்திரம் மெட்பிக்சிலிருந்து ரேடியோலோஜி மற்றும் என்டோஸ்கோபி

