ஒளிக்குவியச் சிதைவு நோய்
| ஒளிக்குவியச் சிதைவு நோய் Macular degeneration | |
|---|---|
| ஒத்தசொற்கள் | வயது தொடர்பான ஒளிக்குவியச் சிதைவு |
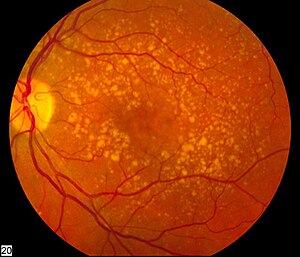 | |
| கண்ணின் பின்புறம் இடைநிலை ஒளிக்குவியச் சிதைவு நோய் | |
| சிறப்பு | கண் மருத்துவம், பார்வை அளவையியல் |
| அறிகுறிகள் | பார்வை புலத்தின் மையத்தில் மங்கலாக அல்லது பார்வை இல்லாமல் போகும் நிலை உருவாகும்[1] |
| சிக்கல்கள் | மாயத்தோற்றம்s[1] |
| வழமையான தொடக்கம் | அறுபது வயதைக் கடந்தவர்கள்[1] |
| வகைகள் | ஆரம்ப, இடைநிலை, தாமதம்[1] |
| காரணங்கள் | விழித்திரை மையப்பகுதியில் ஒளிக்குவியம் பாதிக்கப்படுகிறது.[1] |
| சூழிடர் காரணிகள் | மரபியல், புகைபிடித்தல்[1] |
| நோயறிதல் | கண் பரிசோதனை[1] |
| தடுப்பு | உடற்பயிற்சி செய்தல், நன்றாக சாப்பிடுதல், புகைபிடித்தல் கூடாது[1] |
| சிகிச்சை | இரத்தநாள அகச்சருமிய வளர்ச்சிக்காரணி எதிர் மருந்தை கண்களுக்குள் செலுத்துதல், வீச்சு உமிழ் ஒளி சிகிச்சை, ஒளியியக்கவியல் சிகிச்சை[1] |
| நிகழும் வீதம் | 2020 ஆம் ஆண்டில் உலகளாவிய பாதிப்பு 8.7%[2] |
ஒளிக்குவியச் சிதைவு நோய் (Macular degeneration) என்பது கண்ணின் விழித்திரை மையப்பகுதியில், நிறமிப் பகுப்புகளின் அருகே அமைந்துள்ள ஒளிக்குவியம் பாதிக்கப்படுவதால் ஏற்படும் ஒரு நோயாகும். அறுபது வயதைக் கடந்தவர்களுக்கு ஏற்படும் ஒரு முக்கியமான கண்பாதிப்பாக இந்நோய் கருதப்படுகிறது. இந்நோய்ப் பாதிப்பால் பார்வை புலத்தின் மையத்தில் மங்கலாக அல்லது பார்வை இல்லாமல் போகும் நிலை உருவாகலாம்.[1] தொடக்கத்திலேயே இதை கண்டறிந்தால் பார்வையிழப்பு ஏற்படுவதை தவிர்க்கவும் செய்யலாம். தாமதப்படுத்தவும் செய்யலாம்.[1]
ஆரம்பத்தில் பெரும்பாலும் அறிகுறிகள் எதுவும் இருப்பதில்லை.[1] இருப்பினும், காலப்போக்கில், சிலர் படிப்படியாக பார்வை மோசமடைவதை அனுபவிக்கிறார்கள். ஒன்று அல்லது இரண்டு கண்களையும் இந்நோய் பாதிக்கலாம்.[1] முழுமையான குருட்டுத்தன்மையை விளைவிக்காவிட்டாலும், மையப் பார்வை இழப்பால் முகங்களை அடையாளம் கண்டுகொள்வது, வாகனம் ஓட்டுவது, படிப்பது அல்லது அன்றாட வாழ்க்கையின் பிற செயல்பாடுகளைச் செய்வது கடினமாகிவிடும் நிலைக்கு உட்படுகிறார்கள். சிலருக்கு பார்வை மாயத்தோற்றங்களும் ஏற்படலாம்.[1]
ஒளிக்குவியம்[தொகு]
ஒளிக்குவியம் கோள வடிவில் இருக்கும். 5.5 மில்லி மீட்டர் விட்டம் கொண்டிருக்கும். விழித்திரையில் இரத்தநாளம் இல்லாத பகுதியாக உள்ளது. கூம்பு செல்கள் இங்கு மிகவும் அடர்த்தியாக இருக்கும். இவையே மிகவும் துல்லியமான ஒளி வாங்கிகளாகச் செயல்படுவையாகும். விழித்திரையில் விழும் பிம்பங்களை மின்தூண்டல் சமிக்கைகளாக மாற்றி மூளைக்கு அனுப்பும் பணியை இவை மேற்கொள்கின்றன.
காரணமும் நோய் கண்டறிதலும்[தொகு]
ஒளிக்குவியச் சிதைவு பொதுவாக வயதானவர்களுக்கு ஏற்படுகிறது.[1] மரபியல் காரணிகள் மற்றும் புகைபிடித்தல் ஆகியவை இதில் பங்கு வகிக்கின்றன.[1] விழித்திரையின் ஒளிக்குவியத்தில் ஏற்படும் சேதத்தால் நோய் ஏற்படுகிறது. முழுமையான கண் பரிசோதனை மூலம் நோய்க்கணிப்பு அறிய முடியும்.[1] நோயின் தீவிரத்தன்மை ஆரம்பம், இடைநிலை மற்றும் தாமத நிலை என்ற மூன்று வகைகளாகப் பிரிக்கப்படுகிறது. தாமத வகை நோய் கூடுதலாக "உலர் ஒளிக்குவியச் சிதைவு நோய்" மற்றும் "ஈர ஒளிக்குவியச் சிதைவு நோய் என்ற இரண்டு வகைகளாகப் பிரிக்கப்பட்டுள்ளது, 90% நோயாளிகளில் உலர் ஒளிக்குவியச் சிதைவு நோய் காணப்படுகிறது.[1]
இரண்டு வகைகளுக்கிடையிலான வேறுபாடு ஒளிக்குவியத்தில் ஏற்படும் மாற்றத்தால் நிகழ்கின்றன.
- உலர் ஒளிக்குவியச் சிதைவு நோய்
வயது ஆக ஆக ஒளிக்குவியத்தில் உள்ள மென்மையான உணர்வுமிக்க செல்கள் உடைகின்றன. இந்த நிகழ்வு தொடர்ந்து பல ஆண்டுகள் படிப்படியாக நிகழ்கிறது. தேவையில்லாத கழிவுப் பொருள்களும் விழித்திரையில் சேருகின்றன. திருசென் எனப்படும் கொழுப்புக் கழிவும் ஒரு சேகரமாக விழித்திரையில் சேமிக்கப்படுகிறது. இதன் அளவு அதிகமாகும்போது பார்வையின் பாதிப்பும் அதிகமாகிறது. முக்கியமாகப் பார்க்கும் பொருளின் மையப்பகுதியைப் பார்ப்பது கடினமாகிறது.[3]
- ஈர ஒளிக்குவியச் சிதைவு நோய்
ஒளிக்குவியத்தின் அடிப்புறத்தில் இரத்த நாளங்கள் தோன்றுவதால் இந்நோய் வகை ஏற்படுகிறது. இந்நிகழ்வு விழித்திரையில் சேர்ந்துள்ள கொழுப்புக் கழிவுகளை அகற்றுவதற்கான ஒரு முயற்சியாகத் தோன்றினாலும், இரத்த நாளங்கள் தவறான இடத்தில் உருவாகிவிடுதல், இரத்தமும் மற்ற திரவங்கலும் விழித்திரையில் கசிதல் போன்ற காரணங்களால் பார்வை மறைகிறது. கசிவு ஏற்பட்ட இடங்களில் வடுக்கள் எற்படுகின்றன. இவ்வடுக்கள் மென்மேலும் பார்வையை மறைக்கும். இத்தகைய பாதிப்பு பார்வை பறிபோவதற்கான ஆபத்தான நிலையைக் கூட உருவாக்கும்.
தடுப்பு மற்றும் சிகிச்சை[தொகு]
உடற்பயிற்சி செய்வது, நன்றாக சாப்பிடுவது மற்றும் புகைபிடிக்காமல் இருப்பது ஆகியவை ஒளிக்குவியச் சிதைவு நோய் அபாயத்தைக் குறைக்கலாம்.[1] ஏற்கனவே இழந்த பார்வையை மீட்டெடுக்கும் எந்த சிகிச்சையும் இதுவரை இல்லை.[1] இரத்தநாள அகச்சருமிய வளர்ச்சிக்காரணி எதிர் மருந்தை கண்களுக்குள் செலுத்துதல், வீச்சு உமிழ் ஒளி சிகிச்சை, ஒளியியக்கவியல் சிகிச்சை போன்ற ஈர ஒளிக்குவியச் சிதைவு நோய் சிகிச்சைகள் கண்கள் மோசமடைவதை மெதுவாக்கலாம். உணவில் உள்ள ஆக்சிசனேற்ற வைட்டமின்கள், தாதுக்கள் மற்றும் கரோட்டினாய்டுகள் நோய்த் தொடக்கத்தை பாதிக்காது.[4] இருப்பினும், உணவுப் பொருட்கள் ஏற்கனவே நோயால் பாதிக்கப்பட்டவர்களில் நோய் முன்னேற்றத்தை குறைக்கலாம்.[5]
தொற்றுநோயியல்[தொகு]
வயது தொடர்பான ஒளிக்குவியச் சிதைவு என்பது உலகளவில் பணிபுரியும் வயதான மக்களிடையே தோன்றும் குருட்டுத்தன்மைக்கு ஒரு முக்கிய காரணமாகும்.[6] 2020 ஆம் ஆண்டு நிலவரப்படி, இந்நோய் உலகளவில் 190 மில்லியனுக்கும் அதிகமான மக்களை பாதித்துள்ளது. மேலும் 2040 ஆம் ஆண்டளவில் 288 மில்லியனாக மக்கள் தொகையில் முதியோர்களின் விகிதம் அதிகரிக்கும் என எதிர்பார்க்கப்படுகிறது.[2] ஆண்களிலும் பெண்களிலும் இந்நோய் சமமாக காணப்படுகிறது. மேலும் ஐரோப்பிய அல்லது வட அமெரிக்க வம்சாவளியினருக்கு மிகவும் பொதுவானதாக உள்ளது.[2] 2013 ஆம் ஆண்டில் கண்புரை, குறைப்பிரசவம் மற்றும் குளுக்கோமா நோய்களுக்குப் பிறகு குருட்டுத்தன்மைக்கான நான்காவது பொதுவான காரணமாக இந்நோய் இருந்தது.[7] பொதுவாக ஐம்பது வயதுக்கு மேற்பட்டவர்களுக்கு இந்நோய் ஏற்படுகிறது அமெரிக்காவில் இந்த நோய் இந்த வயதினரின் பார்வை இழப்புக்கான பொதுவான காரணமாகும்.[1][8] 50 முதல் 60 வயதுக்குட்பட்டவர்களில் சுமார் 0.4% பேர் இந்த நோயைக் கொண்டுள்ளனர். அதே சமயம் 60 முதல் 70 வயதுடையவர்களில் 0.7% பேருக்கும், 70 முதல் 80 வயதுடையவர்களில் 2.3% பேருக்கும், 80 வயதுக்கு மேற்பட்டவர்களில் கிட்டத்தட்ட 12% பேருக்கும் ஒளிக்குவியச் சிதைவு நோய் ஏற்படுகிறது.
அறிகுறிகள்[தொகு]


ஆரம்ப அல்லது இடைநிலை ஒளிக்குவியச் சிதைவு நோய்கள் அறிகுறியற்றதாக இருக்கலாம். அல்லது ஒன்று அல்லது இரண்டு கண்களிலும் மங்கலான அல்லது குறைந்த பார்வையுடன் இருக்கலாம். ஆரம்பத்தில் வாசிப்பதில் அல்லது குறிப்பாக வெளிச்சம் குறைவாக உள்ள பகுதிகளில் வாகனம் ஓட்டுவதில் சிரமம் இருக்கலாம். மையக் காட்சிப் புலத்திலும் அதைச் சுற்றியும் குருட்டுப் புள்ளிகள் காணப்படுதல், பார்வைத் திரிபு ஆகியவை இந்நோய்க்கான இதர அறிகுறிகளாகும்.[2]
ஒளிக்குவியச் சிதைவின் மேலும் சில அறிகுறிகள் பின்வருமாறு:
- உருமாற்ற வடிவத்தில் சிதைந்த பார்வை, இதில் நேர் கோடுகளின் கட்டம் அலை அலையாகத் தோன்றும் மற்றும் கட்டத்தின் சில பகுதிகள் வெறுமையாகத் தோன்றும். நோயாளிகள் தங்கள் வீட்டில் உள்ள சிறிய திரைச்சீலைகளில் அல்லது வாகனம் ஓட்டும் போது தொலைபேசி கம்பங்கள் போன்றவற்றைப் பார்க்கும்போது இதை முதலில் கவனிக்கிறார்கள். ஒரு பகுதியளவு பார்வை இழப்பு அல்லது மற்றபடி இயல்பான காட்சிப் புலத்தில் குருட்டுப் புள்ளிகள், நிழல்களாக அல்லது பார்வை இல்லாத பகுதிகளாக இருக்கும்.
- பிரகாசமான ஒளியின் வெளிப்பாட்டிற்குப் பிறகு காட்சி செயல்பாடு மெதுவாக மீட்சியடையும்.
- பார்வைக் கூர்மை அளவு வெகுவாகக் குறைகிறது (இரண்டு நிலைகள் அல்லது அதற்கு மேல்), எ.கா: 20/20 முதல் 20/80
- மங்கலான பார்வை: உலர் குவியச்சிதைவு நோய் உள்ளவர்கள் அறிகுறியற்றவர்களாக இருப்பர். அல்லது இவர்கள் மையப் பார்வையில் படிப்படியான இழப்பைக் கவனிக்க நேரிடும். அதேசமயம் ஈர குவியச்சிதைவு நோய் உள்ளவர்கள் பார்வை இழப்பின் விரைவான தொடக்கத்தைக் கவனிக்கிறார்கள். பெரும்பாலும் அசாதாரண நாளங்களில் இரத்தக் கசிவும் இரத்தப்போக்கும் ஏற்படுவது இதற்கான காரணமாக இருக்கும்.
- வண்ணங்களைக் கண்டறிவதில் சிக்கல் உண்டாகும்.
- மாறுபட்ட உணர்திறன் இழப்பு
- மாயத்தோற்றங்கள் உருவாதலும், விளக்குகள் ஒளிர்தலும் ஈர ஒளிக்குவியச் சிதைவு நோய்க்கான அறிகுறிகளாகும்.[10]
ஒளிக்குவியச் சிதைவு தானாகவே முழு குருட்டுத்தன்மைக்கு வழிவகுக்காது. அந்த அம்சத்தில், பார்வைக் குறைபாடுள்ள ஒரு சிறிய எண்ணிக்கையிலான மக்கள் மட்டுமே முற்றிலும் பார்வையிழப்பர். ஏறக்குறைய எல்லா நிகழ்வுகளிலும், சிறிதளவு பார்வை இருக்கும். மற்ற சிக்கலான நிலைமைகள் கடுமையான பக்கவாதம், சிகிச்சையளிக்க இயலாத கண் அழுத்த நோய் போன்றவற்றுக்கும் வழிவகுக்கும். ஆனால் வெகுசில ஒளிக்குவியச் சிதைவு நோயாளிகள் மொத்த பார்வை இழப்பையும் அனுபவிக்கின்றனர்.[11]
ஒளிக்குவியத்தின் பரப்பளவு விழித்திரையில் 2.1% மட்டுமே உள்ளது, மீதமுள்ள 97.9% (புற புலம்) நோயால் பாதிக்கப்படாமல் உள்ளது. ஒளிக்குவியத்தின் காட்சிப் புலத்தின் ஒரு சிறிய பகுதியை வழங்கினாலும், பார்வைப் புறணியின் கிட்டத்தட்ட பாதி ஒளிக்குவியத் தகவல்களைச் செயலாக்க அர்ப்பணிக்கிறது.[12]
கூடுதலாக, உலர் ஒளிக்குவியச் சிதைவு நோய் உள்ளவர்கள் பெரும்பாலும் எந்த அறிகுறிகளையும் அனுபவிப்பதில்லை, ஆனால் ஒன்று அல்லது இரண்டு கண்களிலும் படிப்படியாக மங்கலான பார்வையை அனுபவிக்கலாம்.[13][14] ஈர ஒளிக்குவியச் சிதைவு நோய் உள்ளவர்கள் காட்சி அறிகுறிகளின் கடுமையான தொடக்கத்தை அனுபவிக்கலாம்.[13][14]
ஆபத்துக் காரணிகள்[தொகு]
வயது, இனக்குழு , புகைபிடித்தல் மற்றும் குடும்ப வரலாறு போன்றவை ஆபத்துக் காரணிகளாகும்.[15] 50 வயதிற்கு மேற்பட்டவர்களுக்கு வயதுசார் ஒளிக்குவியச் சிதைவு நோய் வரும் என வலுவாக முன்கணிக்கலாம்.[16]
இனக்குழுவும் வயதுசார் ஒளிக்குவிய சிதைவும்[தொகு]
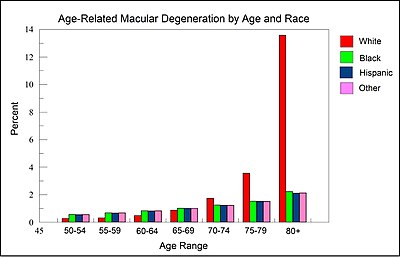
படத்தில் விளக்கப்பட்டுள்ள முடிவுகள் அமெரிக்காவின் தேசிய கண் நிறுவனம் வழங்கிய தரவுகளிலிருந்து பெறப்பட்டது. 80 வயதுக்கு மேற்பட்டவர்களில், வெள்ளை நபர்களுக்கு கருப்பு அல்லது கருப்பு நிற நபர்களைக்காட்டிலும் வயதுசார் ஒளிக்குவியச் சிதைவு நோய் உருவாக்கும் வாய்ப்பு 6 மடங்கு அதிகம். எனவே, வெள்ளை பின்னணி வயதுசார் ஒளிக்குவியச் சிதைவு நோய்க்கு ஒரு முக்கிய ஆபத்து காரணியாகும்.
மேற்கோள்கள்[தொகு]
- ↑ 1.00 1.01 1.02 1.03 1.04 1.05 1.06 1.07 1.08 1.09 1.10 1.11 1.12 1.13 1.14 1.15 1.16 1.17 1.18 1.19 1.20 "Facts About Age-Related Macular Degeneration". National Eye Institute. June 2015. Archived from the original on 22 December 2015. பார்க்கப்பட்ட நாள் 21 December 2015.
- ↑ 2.0 2.1 2.2 2.3 Apte, Rajendra S. (5 August 2021). "Age-Related Macular Degeneration". New England Journal of Medicine 385 (6): 539–547. doi:10.1056/NEJMcp2102061. பப்மெட்:34347954.
- ↑ "Age-Related Macular Degeneration". WebMD (in ஆங்கிலம்). பார்க்கப்பட்ட நாள் 2022-03-15.
- ↑ "Antioxidant vitamin and mineral supplements for preventing age-related macular degeneration". The Cochrane Database of Systematic Reviews 2017 (7): CD000253. July 2017. doi:10.1002/14651858.CD000253.pub4. பப்மெட்:28756617.
- ↑ "Antioxidant vitamin and mineral supplements for slowing the progression of age-related macular degeneration". The Cochrane Database of Systematic Reviews 7 (9): CD000254. July 2017. doi:10.1002/14651858.CD000254.pub4. பப்மெட்:28756618.
- ↑ Ramin, Shahrokh; Soheilian, Masoud; Habibi, Gholamreza; Ghazavi, Roghayeh; Gharebaghi, Reza; Heidary, Fatemeh (2015). "Age-Related Macular Degeneration: A Scientometric Analysis". Medical Hypothesis, Discovery & Innovation in Ophthalmology 4 (2): 39–49. பன்னாட்டுத் தர தொடர் எண்:2322-4436. பப்மெட்:26060829.
- ↑ Vos, Theo; Barber, Ryan M.; Bell, Brad; Bertozzi-Villa, Amelia; Biryukov, Stan; Bolliger, Ian; Charlson, Fiona; Davis, Adrian et al. (August 2015). "Global, regional, and national incidence, prevalence, and years lived with disability for 301 acute and chronic diseases and injuries in 188 countries, 1990–2013: a systematic analysis for the Global Burden of Disease Study 2013". The Lancet 386 (9995): 743–800. doi:10.1016/s0140-6736(15)60692-4. பப்மெட்:26063472.
- ↑ "Age-Related Macular Degeneration". Primary Care 42 (3): 377–91. September 2015. doi:10.1016/j.pop.2015.05.009. பப்மெட்:26319344.
- ↑ "Age-related Macular Degeneration". 22 October 2013. Archived from the original on 2013-10-22. பார்க்கப்பட்ட நாள் 5 November 2018.
- ↑ "Age-Related Macular Degeneration PPP – Updated 2015". American Academy of Ophthalmology. 2015-01-29 இம் மூலத்தில் இருந்து 2018-11-13 அன்று. பரணிடப்பட்டது.. https://web.archive.org/web/20181113210456/https://www.aao.org/preferred-practice-pattern/age-related-macular-degeneration-ppp-2015.
- ↑ Roberts, DL (September 2006). "The First Year – Age Related Macular Degeneration". Marlowe & Company: 100.
- ↑ Roberts, DL (September 2006). "The First Year – Age Related Macular Degeneration". Marlowe & Company: 20.
- ↑ 13.0 13.1 "Recognizing age-related macular degeneration in primary care". JAAPA 30 (3): 18–22. March 2017. doi:10.1097/01.jaa.0000512227.85313.05. பப்மெட்:28151737.
- ↑ 14.0 14.1 "Age-related macular degeneration". The Lancet 379 (9827): 1728–38. May 2012. doi:10.1016/S0140-6736(12)60282-7. பப்மெட்:22559899.
- ↑ Tzoumas, Nikolaos; Hallam, Dean; Harris, Claire L.; Lako, Majlinda; Kavanagh, David; Steel, David H.W. (November 2020). "Revisiting the role of factor H in age-related macular degeneration: Insights from complement-mediated renal disease and rare genetic variants". Survey of Ophthalmology 66 (2): 378–401. doi:10.1016/j.survophthal.2020.10.008. பன்னாட்டுத் தர தொடர் எண்:0039-6257. பப்மெட்:33157112. https://doi.org/10.1016/j.survophthal.2020.10.008.
- ↑ "Genetics of age-related macular degeneration: current concepts, future directions". Seminars in Ophthalmology 26 (3): 77–93. May 2011. doi:10.3109/08820538.2011.577129. பப்மெட்:21609220.
புற இணைப்புகள்[தொகு]
- ஒளிக்குவியச் சிதைவு நோய் குர்லியில்
| வகைப்பாடு | |
|---|---|
| வெளி இணைப்புகள் |
|
