மூச்சுக்குழலழற்சி
| மூச்சுக்குழலழற்சி | |
|---|---|
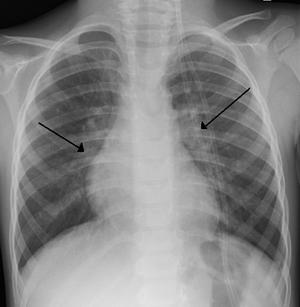 | |
| மூச்சுக்குழலற்சி நோயால் பாதிக்கப்பட்ட ஒரு குழந்தையின் இருபக்க எக்சுகதிர் படம்.. | |
| சிறப்பு | அவசரப்பிரிவு மருந்து, குழந்தைகள் பிரிவு |
| அறிகுறிகள் | காய்ச்சல், இருமல், மூக்கு ஒழுகல்,மூச்சிழுப்பு, சுவாசப் பிரச்சினைகள்[1] |
| சிக்கல்கள் | சுவாச அழுத்தம், நீர்ப்போக்கு[1] |
| வழமையான தொடக்கம் | இரண்டு வயதுக்கு குறைவான குழந்தைகள்[2] |
| காரணங்கள் | வைரசு தொற்று, மனித ரைனோவைரசு, [2] |
| நோயறிதல் | அறிகுறிகள் அடிப்படை[1] |
| ஒத்த நிலைமைகள் | ஆத்துமா, நிமோனியா, இதய செயலிழப்பு, ஒவ்வாமை வினைகள், நீர்க்கட்டிகள்[1] |
| சிகிச்சை | கவனமான பராமரிப்பு, ஆக்சிசன் சிகிச்சை, பராமரிப்பும் உணவூட்டலும், நரம்புவழியாகப் பாய்மங்கள் [3] |
| நிகழும் வீதம் | ~20% (2 வயதுக்கு உட்பட்டவர்கள்)[2][1] |
| இறப்புகள் | 1% (மருத்துவமனையில் அணுமதிக்கப்பட்டவர்களில் மட்டும்)[4] |
மூச்சுக்குழலழற்சி (Bronchiolitis) என்பது வைரசு தொற்று காரணமாக நுரையீரலில் உள்ள சிறு சுவாசக்குழலில் ஏற்படும் அடைப்பைக் குறிப்பிடும் ஒரு வகை நோயாகும் [1].பொதுவாக இரண்டு வயதிற்கும் குறைவான குழந்தைகள் மட்டுமே இந்நோயால் பாதிக்கப்படுகிறார்கள் [2].காய்ச்சல், இருமல், மூக்கு ஒழுகல், மூச்சுத் திணறல் மற்றும் சுவாச பிரச்சினைகள் ஆகியவை இந்நோய்க்கான அறிகுறிகள் ஆகும் [1]. மூக்குத்துளை அகலமாதல், தொண்டை உறுமல் அல்லது விலா எலும்புகளுக்கு இடையில் உள்ள தோல் சுவாசிக்கும்போது உள்ளிழுக்கப்படுதல் முதலானவை இந்நோயின் மிக மோசமான பாதிப்புகளாகும் [1]. ஒருவேளை குழந்தையால் ஒழுங்காக சாப்பிட முடியாவிட்டால் அதன் உடலில் நீர்வறட்சி ஏற்பட்டிருப்பதற்கான அறிகுறியாக அதைக் கருதலாம்.[1].
மூச்சுக்குழலழற்சி நோய் பொதுவாக நூற்றுக்கு 72% சுவாசப் பல்கருவூண் வைரசு தொற்று அல்லது 32% மனித ரைனோவைரசு மூலம் ஏற்படும் தொற்றுநோய் பாதிப்பின் விளைவாகவே தோன்றுகிறது [2]. பெரும்பாலும் வெளிப்படும் அறிகுறிகளை அடிப்படையாகக் கொண்டே நோய் கண்டறிதல் நிகழ்கிறது[1].. மார்பு எக்சுகதிர் ஆய்வு அல்லது வைரசு சோதனை போன்ற தீவிர சோதனைகள் இதற்காக வாடிக்கையாக மேற்கொள்ளப்பட வேண்டிய அவசியம் இருப்பதில்லை[2]. காய்ச்சல் அறிகுறி உடையவர்களுக்கு சிறுநீர் பரிசோதனை மேற்கொள்ளல் விரும்பத்தக்கது ஆகும்[2]
மேலும் இந்நோய்க்கான சிறப்புச் சிகிச்சை முறை ஏதுமில்லை [3]. வீட்டில் வைத்து கவனமாகப் பராமரித்தல் மட்டுமே போதுமானதாகும். உணவு உட்கொள்ள இயலாமை, சுவாசிப்பதில் சிக்கல், நரம்பு வழி ஊட்டம் போன்ற பாதிப்புகள் இருந்தால் மட்டுமே அரிதாக மருத்துவமனையில் அனுமதிக்க வேண்டிய நிலை ஏற்படுவதுண்டு [1]. தற்காலிக ஆதாரங்கள் உப்புநிறை உப்புநீர் கரைசல் மருந்து தெளிப்பை ஆதரிக்கின்றன [5]. நுண்ணுயிர் எதிர்ப்பிகள், வைரசு எதிர்ப்பிகள், மூச்சுக்குழாய் அழற்சி நீக்கிகள், அல்லது தெளிப்பு மருந்து எபிநெஃப்ரைன் ஆகிய சிகிக்சைகளின் பலன் குறித்த சான்றுகள் தெளிவாகவோ அல்லது ஆதரவாகவோ இல்லை [6].
இரண்டு வயதுக்குக் கீழுள்ள குழந்தைகளில் 10% முதல் 30% வரையான குழந்தைகள் ஏதோவொரு நிலையில் மூச்சுக்குழலற்சி நோய்க்கு ஆளாகிறார்கள் [1][2]. பூமியின் வடகோளப்பகுதியில் வாழ்பவர்களுக்கு பொதுவாக குளிர்காலத்தில் இந்நோய் பாதிப்பு ஏற்படுகிறது [1]. இவர்களில் மருத்துவமனையில் அனுமதிக்கப்படுகின்ற குழந்தைகளில் 1% குழந்தைகள் இறப்புக்கு உள்ளாகிறார்கள் [4]. 1940களில் இந்நோய் குறித்ததான அறிதல்கள் முதன்முதலில் விவரிக்கப்பட்டன [7].
அறிகுறிகள்[தொகு]
இரண்டு வயதுக்கு கீழ் உள்ள குழந்தைகளுக்கு இரண்டு அல்லது அதற்கு மேற்பட்ட நாட்களுக்கு மேல் இருமல், மூச்சுத்திணறல் மற்றும் சுவாசப் பிரச்சினை இருத்தல் ஆகியனவற்றை இந்நோய்க்கான அறிகுறிகளாகக் கருதலாம். மூச்சிரைப்பு அல்லது உறுமல் பொன்ற அறிகுறிகளை மார்பொலிக்காட்டி கருவியின் மூலம் கவனித்து அறிய முடியும். குழந்தையால் தொடர்ந்து பலநாட்களுக்கு இயல்பாக சுவாசிக்க இயலாமல் இருக்கலாம். கடுமையான காய்ச்சல் நோய்க்கு பிறகு பல வாரங்களுக்கு சுவாசப்பாதைகள் இயல்புநிலைக்கு திரும்பாமல் இருக்கலாம் எனவே மீண்டும் மீண்டும் இருமல் மற்றும் மூச்சிரைப்புக்கு குழந்தை ஆட்படலாம். முக்கியமான நோய் அறிகுறிகள் சில கீழே தரப்படுகின்றன :[8].
- குறைவாக உணவு எடுத்துக் கொள்ளல்
- சோர்வாக இருத்தல்
- மூச்சுவிடுவதில் சிரமம்
- நாடித்துடிப்பு விகிதம் குறைதல்
- மூக்கில் இரைச்சல் சப்தம், தொண்டையில் உறுமல்
- விலா எலும்புகளுக்கிடையில் இழுப்பு
- நீலநிறத் தோல்
விளைவுகள்[தொகு]

மூச்சுக்குழலழற்சி என்ற சொல்லின் பொருள் வழக்கமாக கடுமையான வைரசு தொற்று மூச்சுக்குழலழற்சியைக் குறிக்கவே பயன்படுத்தப்படுகிறது. சுவாசப் பல்கருவூண் வைரசு எனப்படும் மனிதநியுமோ வைரசு தொற்று காரணமாக இந்நோய் குழந்தை பருவத்தில் பொதுவாகத் தோன்றுகின்ற நோயாகும்[9]. மெட்டாநியுமோவைரசு, இன்புளுவென்சா, பாராயின்புளுவென்சா, கோரோனாவைரசு, அடினோவைரசு, ரைனோவைரசு போன்ற வைரசுகளும் இந்நோயை உண்டாக்கும் வைரசுகளாகக் கருதப்படுகின்றன.
35 வாரங்களுக்கு குறைவான வயதில் குறைந்த பிறப்பு எடையுடன் பிறக்கின்ற குழந்தைகள் அல்லது பிறவி இதய நோயுடன் பிறக்கும் குழந்தைகளுக்கு மூச்சுக்குழலழற்சி நோய் அதிக விகிதத்தில் இருக்கலாம். எனவே மருத்துவமனையில் அனுமதிக்க வேண்டிய கட்டாயமும் ஏற்படலாம். . தாய்ப்பால் ருசிக்கும் குழந்தைகளுக்கு மூச்சுக்குழலழற்சி நோய்க்கு எதிராக பாதுகாப்பு கிடைக்கிறது என்பதற்கான சான்றுகள் உள்ளன [10]
நோயறிதல்[தொகு]
நோயறிதல் பொதுவாக மருத்துவ பரிசோதனை மூலம் செய்யப்படுகிறது. மார்பு எக்சுகதிர் படம் சில நேரங்களில் நுண்ணுயிர் நிமோனியாவை தவிர்ப்பதற்கு பயனுள்ளதாக இருக்கிறது, ஆனால் வழக்கமான எல்லா நிகழ்வுகளிலும் இதைக் குறிப்பிட இயலவில்லை[11]. இந்நோயைக் கண்டறிய குறிப்பிட்ட ஒரு வைரசின் விளைவுகளை எதிர்நோக்கிய பரிசோதனையை மேற்கொள்ளலாம். ஆனால் இச்செயல் மருத்துவச் சிகிச்சை மேலாண்மையில் சில விளைவுகளை ஏற்படுத்துகிறது, இதனால் இந்நோக்கு தொடர்ந்து பரிந்துரைக்கப்படுவதில்லை[11]. தொண்டையிலுள்ள மூக்குத்துளை மூச்சொலியை நேரடி நோயெதிர்ப்பு உடனொளிர்தல் சோதனை மூலம் சுவாச பல்கருவூண் வைரசை கண்டறியமுடியும். இப்பரிசோதனையின் உணரலும் தனித்தன்மையும் முறையே 61% மற்றும் 89% அளவுகளைக் கொண்டிருக்கிறது.
நோய்த்தடுப்பு[தொகு]
மூச்சுக்குழலழற்சி நோய் தடுப்பு என்பது நோய்த்தொற்று ஏற்படுத்தும் வைரசுகளை பரவவிடாமல் தடுக்கும் நடவடிக்கைகளை வலுவாகச் சார்ந்திருக்கிறது. அதாவது கைகளைக் கழுவுதல், சுவாச நோய்த்தொற்று அறிகுறிகள் கொண்ட நபர்களிடமிருந்து விலகியிருப்பது போன்றவை இத்தகைய சில நடவடிக்கைகளுக்கு உதாரணங்களாகும். சுகாதாரமான நல்ல சுற்றுச்சூழல் இருந்தாலும் கூடுதலாக ஒரு மேம்பட்ட நோய் எதிர்ப்பு அமைப்பு இருத்தல் இந்நோய்தடுப்புக்குரிய ஒரு சிறந்த கருவியாகும். குறிப்பாக நோயெதிர்ப்புத் திட்டத்தை மேம்படுத்துவதற்கான ஒரு சிற்ந்த வழி குழந்தைகளுக்குத் தாய்ப்பால் கொடுப்பதாகும். அதிலும் குறிப்பாக குழந்தையின் முதல் மாத வாழ்க்கையின் போது தாய்ப்பால் புகட்டுவது மிகச்சிறந்த நோய்த்தடுப்பு முறையாகும். இதயநோயுடனும் சுவாசப்பிரச்சினைகளுடனும் முந்திப்பிறந்த குழந்தைகளுக்கு ஓரின எதிர்ப்பான்கள் போன்ற நோயெதிர்ப்பு திறனூட்டல் வசதிகள் உள்ளன[12]. குளிர்காலங்களில் மாதாமாதம் தடுப்பூசி போடும் சிகிச்சை வசதிகளும் உண்டு
சோதனையின் முடிவு இந்நோயை உறுதிப்படுத்தும் அம்சத்தை வெளிப்படுத்தினால் கிடைக்கும் சில உதவிகளை பின்வருமாறு கொடுக்கலாம். நோயைக் கடுமையாகக் கண்காணிக்கலாம். பலருக்கு இத்தொற்று ஏற்படாமல் தவிர்க்கலாம். பிற நோயறிதல் நடைமுறைகளை குறைத்துக் கொள்ளலாம். நோயின் தீவிரத்தை கண்டறிந்து பாதுகாப்பு நடவடிக்கைகளை மேம்படுத்தலாம். இரண்டு அல்லது மூன்று மாத வயதிற்குள் உள்ள மூச்சுக்குழலழற்சி நோய் பாதிப்பு கொண்ட சிறு குழந்தைகளுக்கு இரண்டாவதாக ஒரு முறை பாக்டீரியா தொற்று ஏற்படலாம். வழக்கமாக சிறுநீர் பாதை நோய்த்தாக்கமாகத்தான் இது இருக்கும். இந்நேரத்தில் 6% க்கும் குறைவாகவே இதற்கான வாய்ப்பு இருப்பதாகக் கருதப்படுகிறது [13]. புரோகால்சிடோனினின் உயர்ந்த நிலைகள் பாக்டீரிய இணைத்தொற்றை உறுதிசெய்ய மருத்துவர்களுக்கு தொடக்க நிலை சோதனைகள் உதவுகின்றன. இதனால் தேவையற்ற நோயெதிர்ப்பு மருந்துகளின் பயன்பாடு மற்றும் செலவுகள் குறைகின்றன [14].
நோய் மேலாண்மை[தொகு]
நோய்த்தொற்றை மையப்படுத்தும் சிகிச்சைக்குப் பதிலாக அதன் அறிகுறிகளை அடிப்படையாகக் கொண்ட சிகிச்சைகளே மூச்சுக்குழலழற்சி நோய் சிகிச்சையில் முக்கியத்துவம் பெறுகிறது [15]. தீவிர சிகிச்சை ஏதுமில்லாமலேயே பாதிக்கு மேற்பட்ட குழந்தைகள் 13 நாட்களில் நலமடைந்து விடுகின்றனர். மூன்று வாரங்களுக்கு மேல் நோய்ப்பாதிப்பு 90% வரை குறைந்தும் விடுகிறது [16]. உப்புநிறை கரைசல் (3%) தெளிப்பு நன்மையளிக்குன் என்பதற்கான தற்காலிக சான்றுகளைக் கொண்டுள்ளது [5][6][17]. எபிநெப்ரின் தெளிப்பும் மூக்கை உறிஞ்சிநீக்கலும் போன்ற சிகிச்சைகளின் பலன் குறித்த ஆதாரங்களும் ஏதுமில்லை [1]. சால்பியூட்டமால், சிடீராய்டுகள், நுண்ணுயிர் எதிர்ப்பிகள், வைரசு எதிர்ப்பிகள், மார்பு உடற்பயிற்சிகள் உள்ளிட்ட சிகிக்சைகளின் பலன் குறித்த சான்றுகளும் தெளிவாகவோ அல்லது ஆதரவாகவோ இல்லை [1]
மூச்சுக்குழாய் தளர்த்திகள்[தொகு]
மூச்சுக்குழலழற்சி கொண்ட குழந்தைகளுக்குப் பொதுவாக மூச்சுக்குழாய் தளர்த்திகள் பரிந்துரைக்கப்படுவதில்லை, ஏனெனில் இது போன்ற பயன்பாடுகளால் ஏற்படும் விளைவுகள் தரும் சான்றுகள் ஆதரிக்கப்படுவதாக இல்லை [18] கார்டிகோசிடீராய்டுகளுடன் கூடிய எபிநெப்ரினை சுவாசித்தால் மருத்துவமனையில் சேர்க்க வேண்டிய அவசியம் தவிர்க்கப்படவில்லை என்று 2017 ஆம் ஆண்டில் மேற்கொள்ளப்பட்ட ஆய்வுகள் தெரிவிக்கின்றன[19].
செயல்திறனற்ற சிகிச்சைகள்[தொகு]
மற்ற மருத்துவ சிகிச்சைகள் தற்போது இந்நோய்க்கான சிகிச்சையாகப் பயன்படுத்தப்படுகின்றன என்பதற்கான ஆதாரங்கள் ஏதுமில்லை [20]. ரிபவிரின் என்ற வைரசு எதிர்ப்பு மருந்து மூச்சுக்குழலழற்சி நோய் சிகிச்சைக்குப் பயனுள்ளதாக இருப்பதாக தெரியவில்லை [21]. பாக்டீரியா தொற்றுக்காக கொடுக்கப்படும் நுண்ணுயிர் எதிர்ப்பிகள் பெரும்பாலும் மூச்சுக்குழலழற்சியை மேலும் சிக்கலாக்குகின்றன. ஆனால் அவற்றால் அடிப்படை வைரசு தொற்று மீது எந்த விளைவும் ஏற்படுவதில்லை [22][21]. கார்டிகோசிடீராய்டுகள் மூச்சுக்குழலழற்சி சிகிச்சையில் எந்த நிரூபணமான பயனையும் கொடுத்ததில்லை மற்றும் இது அறிவுறுத்தப்படுவதுமில்லை [21]. இந்நோயின் சிகிச்சையில் டியாக்சிரிபோநியூக்ளியேசுகளாலும் எந்த பயனும் விளையவில்லை [23].
நோய்த்தொற்றியல்[தொகு]
மூச்சுக்குழலழற்சி நோய் வழக்கமாக இரண்டு வயதுக்கும் குறைவான குழந்தைகளைப் பாதிக்கிறது, முக்கியமாக குளிர்காலத்தில் இந்நோய் பாதிப்பு நிகழ்கிறது. குழந்தைகளின் வயதுக்காலத்தில் இரண்டு முதல் ஆறு மாதங்களுக்கு இடையில் ஒரு உச்ச நிகழ்வாக மருத்துவமனையில் அனுமதிக்கப்படுவது அமைகிறது. மேலும் முதல் இரண்டு ஆண்டுகால வயதுவரை அவர்களிடன் சுவாச நோயையும் நிலைத்திருக்க வைப்பதற்கு குறிப்பிடத்தக்க ஒரு காரணமாகவும் உள்ளது. இதுவே குழந்தைகளையும் சிசுக்களையும் மருத்துவமனையின் அனுமதிப்பதற்கு முக்கிய காரணியாகிறது [24]
மேற்கோள்கள்[தொகு]
- ↑ 1.00 1.01 1.02 1.03 1.04 1.05 1.06 1.07 1.08 1.09 1.10 1.11 1.12 1.13 1.14 "Bronchiolitis: Recommendations for diagnosis, monitoring and management of children one to 24 months of age.". Paediatrics & child health 19 (9): 485–98. November 2014. doi:10.1093/pch/19.9.485. பப்மெட்:25414585.
- ↑ 2.0 2.1 2.2 2.3 2.4 2.5 2.6 2.7 Schroeder, AR; Mansbach, JM (June 2014). "Recent evidence on the management of bronchiolitis.". Current Opinion in Pediatrics 26 (3): 328–33. doi:10.1097/MOP.0000000000000090. பப்மெட்:24739493.
- ↑ 3.0 3.1 Hancock, DG; Charles-Britton, B; Dixon, DL; Forsyth, KD (September 2017). "The heterogeneity of viral bronchiolitis: A lack of universal consensus definitions.". Pediatric pulmonology 52 (9): 1234–1240. doi:10.1002/ppul.23750. பப்மெட்:28672069.
- ↑ 4.0 4.1 Kendig, Edwin L.; Wilmott, Robert W.; Boat, Thomas F.; Bush, Andrew; Chernick, Victor (2012) (in en). Kendig and Chernick's Disorders of the Respiratory Tract in Children. Elsevier Health Sciences. பக். 450. பன்னாட்டுத் தரப்புத்தக எண்:1437719848. https://books.google.ca/books?id=w1xRGEXZ_bIC&pg=PA450.
- ↑ 5.0 5.1 Zhang, L; Mendoza-Sassi, RA; Wainwright, C; Klassen, TP (21 December 2017). "Nebulised hypertonic saline solution for acute bronchiolitis in infants.". The Cochrane Database of Systematic Reviews 12: CD006458. doi:10.1002/14651858.CD006458.pub4. பப்மெட்:29265171.
- ↑ 6.0 6.1 Brooks, CG; Harrison, WN; Ralston, SL (18 April 2016). "Association Between Hypertonic Saline and Hospital Length of Stay in Acute Viral Bronchiolitis: A Reanalysis of 2 Meta-analyses.". JAMA Pediatrics 170: 577–84. doi:10.1001/jamapediatrics.2016.0079. பப்மெட்:27088767.
- ↑ Anderson, Larry J.; Graham, Barney S. (2013) (in en). Challenges and Opportunities for Respiratory Syncytial Virus Vaccines. Springer Science & Business Media. பக். 392. பன்னாட்டுத் தரப்புத்தக எண்:9783642389191. https://books.google.ca/books?id=Gx-4BAAAQBAJ&pg=PA392.
- ↑ BRONCHIOLITIS IN CHILDREN (Sign Guideline 91). Scottish Intercollegiate Guidelines Network. 2006. பன்னாட்டுத் தரப்புத்தக எண்:9781905813018 இம் மூலத்தில் இருந்து 2012-11-01 அன்று. பரணிடப்பட்டது.. https://web.archive.org/web/20121101201244/http://www.sign.ac.uk/guidelines/fulltext/91/index.html. பார்த்த நாள்: 2018-10-04.
- ↑ "Bronchiolitis". Lancet 368 (9532): 312–22. July 2006. doi:10.1016/S0140-6736(06)69077-6. பப்மெட்:16860701. http://linkinghub.elsevier.com/retrieve/pii/S0140-6736(06)69077-6.
- ↑ "Identifying risk factors for severe respiratory syncytial virus among infants born after 33 through 35 completed weeks of gestation: different methodologies yield consistent findings.". Pediatr Infect Dis J 23 (11 Suppl): S193-201. 2004.
- ↑ 11.0 11.1 Zorc, JJ; Hall, CB (February 2010). "Bronchiolitis: recent evidence on diagnosis and management". Pediatrics 125 (2): 342–9. doi:10.1542/peds.2009-2092. பப்மெட்:20100768.
- ↑ "Breastfeeding modulates neonatal innate immune responses: a prospective birth cohort study". Pediatric Allergy and Immunology 23 (1): 65–74. February 2012. doi:10.1111/j.1399-3038.2011.01230.x. பப்மெட்:22103307.
- ↑ Ralston, S; Hill, V; Waters, A (October 2011). "Occult serious bacterial infection in infants younger than 60 to 90 days with bronchiolitis: a systematic review.". Archives of Pediatrics & Adolescent Medicine 165 (10): 951–6. doi:10.1001/archpediatrics.2011.155. பப்மெட்:21969396.
- ↑ Laham, James L.; Breheny, Patrick J.; Gardner, Brian M.; Bada, Henrietta (2014). "Procalcitonin to Predict Bacterial Coinfection in Infants With Acute Bronchiolitis". Pediatric Emergency Care 30 (1): 11–15. doi:10.1097/PEC.0000000000000026.
- ↑ Wright, MExpression error: Unrecognized word "etal". (October 2008). "Pharmacological management of acute bronchiolitis". Veterinary Research 4 (5): 895–903. பப்மெட்:19209271.
- ↑ Thompson, M; Vodicka, TA; Blair, PS; Buckley, DI; Heneghan, C; Hay, AD; TARGET Programme, Team (11 December 2013). "Duration of symptoms of respiratory tract infections in children: systematic review.". BMJ (Clinical research ed.) 347: f7027. doi:10.1136/bmj.f7027. பப்மெட்:24335668.
- ↑ Zhang, L; Mendoza-Sassi, RA; Klassen, TP; Wainwright, C (October 2015). "Nebulized Hypertonic Saline for Acute Bronchiolitis: A Systematic Review.". Pediatrics 136 (4): 687–701. doi:10.1542/peds.2015-1914. பப்மெட்:26416925.
- ↑ Society of Hospital Medicine (2014), Pediatric Hospital Medicine: Five Things Physicians and Patients Should Question, பார்க்கப்பட்ட நாள் 26 April 2014
- ↑ Kua, KP; Lee, SWH (2017). "Systematic Review and Meta-Analysis of the Efficacy and Safety of Combined Epinephrine and Corticosteroid Therapy for Acute Bronchiolitis in Infants.". Frontiers in Pharmacology 8: 396. doi:10.3389/fphar.2017.00396. பப்மெட்:28690542.
- ↑ Hartling, L; Fernandes, RM; Bialy, L; Milne, A; Johnson, D; Plint, A; Klassen, TP; Vandermeer, B (6 April 2011). "Steroids and bronchodilators for acute bronchiolitis in the first two years of life: systematic review and meta-analysis". BMJ (Clinical research ed.) 342: d1714. doi:10.1136/bmj.d1714. பப்மெட்:21471175.
- ↑ 21.0 21.1 21.2 Bourke, T; Shields, M (11 April 2011). "Bronchiolitis". Clinical evidence 2011. பப்மெட்:21486501.
- ↑ "Antibiotics for bronchiolitis in children under two years of age". Cochrane Database of Systematic Reviews 2014 (10): CD005189. 2014. doi:10.1002/14651858.CD005189.pub4. பப்மெட்:25300167.
- ↑ "BestBets: Do recombinant DNAse improve clinical outcome in an infant with RSV positive bronchiolitis?".
- ↑ Up to Date. www.uptodate.com Bronchiolitis in infants and children: Clinical features and diagnosis.
புற இணைப்புகள்[தொகு]
| வகைப்பாடு | |
|---|---|
| வெளி இணைப்புகள் |
|
- Bronchiolitis. Patient information from NHS Choices
- "Bronchiolitis in children – A national clinical guideline" (PDF). Archived from the original (PDF) on 2016-03-04. பார்க்கப்பட்ட நாள் 2018-10-04. (1.74 MB) from the Scottish Intercollegiate Guidelines Network
- Ralston, SL; Lieberthal, AS; Meissner, HC; Alverson, BK; Baley, JE; Gadomski, AM; Johnson, DW; Light, MJ et al. (27 October 2014). "Clinical Practice Guideline: The Diagnosis, Management, and Prevention of Bronchiolitis.". Pediatrics 134 (5): e1474-502. doi:10.1542/peds.2014-2742. பப்மெட்:25349312.
