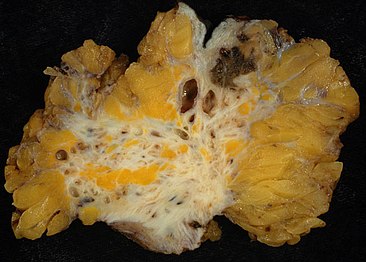
இடமகல் கருப்பை அகப்படலம்
| இடமகல் கருப்பை அகணி Endometriosis | |
|---|---|
 | |
| வயிற்று அகநோக்கி அறுவையின்போது காணப்படும் இடமகல் கருப்பை அகணி | |
| சிறப்பு | மகப்பேறியல் |
| அறிகுறிகள் | இடுப்பு வலி, இடமகல் கருப்பை அகப்படலம், கருவுறாமை[1] |
| வழமையான தொடக்கம் | 20-40 அகவை[2][3] |
| கால அளவு | நாட்பட்டது[1] |
| காரணங்கள் | அறியப்படவில்லை[1] |
| சூழிடர் காரணிகள் | குடும்ப வரலாறு[2] |
| நோயறிதல் | அறிகுறிகள் சார்ந்து, மருத்தவ படிமம் எடுத்தல், இழையக்கூறு ஆய்வு[2] |
| ஒத்த நிலைமைகள் | இடுப்பு அழற்சி நோய், வயிற்று எரிச்சல் நோய்த்தொகை, இடுக்குசார் கல அழற்சி, மூட்டிழைய வலி[1] |
| தடுப்பு | இணைநிலைக் கருத்தடுப்பு மருந்துகள், உடற்பயிற்சி, சாராயம், காபி தவிர்த்தல்[2] |
| சிகிச்சை | NSAID மருந்துகள், தொடர் கருத்தடுப்பு மாத்திரைகள், கருச்சிதைவடக்கியுடன் கருப்பையகக் கருவி, அறுவை[2] |
| நிகழும் வீதம் | 10.8 மில்லியன் (2015)[4] |
| இறப்புகள் | ≈100 (100,000 பேருக்கு, 0.0 முதல் 0.1 வரை, 2015)[4][5] |
| Endometriosis | |
|---|---|
| வகைப்பாடு மற்றும் வெளிச்சான்றுகள் | |
| சிறப்பு | மகளிர் நலவியல் |
| ஐ.சி.டி.-10 | N80. |
| ஐ.சி.டி.-9 | 617.0 |
| ம.இ.மெ.ம | 131200 |
| நோய்களின் தரவுத்தளம் | 4269 |
| மெரிசின்பிளசு | 000915 |
| ஈமெடிசின் | med/3419 ped/677 emerg/165 |
| பேசியண்ட் ஐ.இ | இடமகல் கருப்பை அகப்படலம் |
| ம.பா.த | D004715 |
இடமகல் கருப்பை அகணி (Endometriosis) அல்லது கருப்பை அகணி இடப்பெயர்வு அல்லது இடமகல் கருப்பை அகப்படலம் மகளிர் இனபெருக்கத் தொகுதியின் ஒருவகை நோயாகும். இந்நோயில் கருப்பை அகணியில்(அகப்படலத்தில்) இயல்பாக உள்ள உயிழைய அடுக்கின் உயிர்க்கலங்கள் கருப்பைக்கு வெளியிலும் வளர்கிறது.[6][7] இந்த வளர்ச்சி அடிக்கடி அண்டகங்கள் மேலோ, பலோப்பியக் குழல்களிலோ கருப்பை, அண்டகம் சார்ந்த இழையங்களிலோ நிகழ்கிறது; சில அரிய நேர்வுகளில் உடற்பகுதிகளிலும் ஏற்படுவதும் உண்டு.[2] இந்நோயின் சில அறிகுறிகளாக இடுப்புவலி, கடும் மாத விடாய்கள், வயிற்றசைவுகளில் வலி, இடமகல் கருப்பை அகணி, கருத்தரியாமைநிலை ஆகியன அமையலாம்.[1] இந்நோயுள்ள பாதி பேருக்கு நாட்பட்ட இடுப்புவலி ஏற்படுகிறது; இவரில் 70% பேருக்கு வலி மாத விடாயின்போதே வருகிறது.[1] பொதுவாக, புணர்ச்சியின்போது வலி வழக்கமாக அமைகிறது.[1] இந்நோயுள்ள பாதி பேருக்குக் கருத்தரியாமை நிலை ஏற்படுகிறது.[1] இந்நோயுள்ள 25% பேருக்கு அறிகுறி ஏதும் இருப்பதில்லை; மருத்துவமனையில் இந்நோய்வழி கருபொய்த்தல்நிலை இருப்பதாக அறிவிக்கப்பட்டவரில் 85% பேருக்கு வலி அமையவில்லை.[1][8] இந்நோய் சமூகவியல், உளவியல் ஆகிய இருவகை விளைவுகளையும் ஏற்படுத்தலாம்.[9]
நோய்க்கான காரணம் தெளிவாக அறியப்படவில்லை.[10] இடர்க்காரணிகள் நோயின் குடும்ப வரலாறு சார்ந்தும் ஆமைகின்றன.[2] ஒவ்வொரு மாதமும் மாத விடாயின்போது இடமகல் கருப்பை அகணிப் பகுதிகள் குருதியைக் கசியவிட்டு, அழற்சியோடு கறைகளையும் தருகிறது.[1][2] இடமகல் கருப்பை அகணி வளர்ச்சிகள் புற்றல்ல.[2] நோயறிதல் வழக்கமாக அறிகுறிகள் சார்ந்தும் மருத்தவ படிமம் எடுத்தல் சார்ந்தும் அமைகிறது;[2] என்றாலும், திசுக்கூறு ஆய்வு மட்டுமே உறுதிமிக்க நோயறிதல் முறையாக உள்ளது.[2] ஒத்த அறிகுறிகளின் பிற காரணங்களாக, இடுப்பு அழற்சி நோய், வயிற்று எரிச்சல் நோய்த்தொகை, இடுக்குசார் உயிர்க்கல அழற்சி, மூட்டிழைய வலிஆகியன அமைகின்றன.[1]
இடமகல் கருப்பை அகணி வழக்கமாகத் தவறாகவே நோயறியப்படுகிறது. பெண்களுக்கு அவர்களின் அறிகுறிகள் இயல்பாக உள்ளதாகவோ அல்லது பொருளற்றதாக இருப்பதாகவோ அறிவிக்கப்படுகிறது.[9] பெண்கள் தம் இடமகல் கருப்பை அகணியின் நோயறிதல் சரியாக கிடப்பதற்குள் ஏழு மருத்தவரிடம் செல்லவேண்டி நேர்கிறது; இதற்கான அறிகுறிகள் ஏற்பட்ட பிறகு, இழையக்கூறு ஆய்வு செய்து அறுவையைச் செய்வதற்குள் சராசரியாக 6.7 நாட்கள் கால தாமதம் ஏற்படுகிறது; இதுவே நோயறி நிலைமைக்கான தங்கச் செந்தரமாகக் கருதப்படுகிறது. இந்தத் தாமதம் இடமகல் கருப்பை அகணியை நோயறியும் திறமையின் மிக அறுதிநிலை முடிவுக்கே கொண்டு சென்றுவிடுகிறது.[11]
கருத்தடை மாத்திரையின் பயன்பாடு, இடமகல் கருப்பை அகணி இடரைக் குறைப்பதாக தற்காலிகச் சான்று கூறுகிறது.[2][12]. உடற்பயிற்சியும் பெருங்குடியைத் தவிர்த்தலும் இவ்விடரைத் தவிர்க்க உதவுகின்றன.[2]இடமகல் கருப்பை அகணிக்கு மருத்துவம் ஏதும் இல்லை; என்றாலும் சில மருத்துவ முறைகள் ஓரளவு அறிகுறிகளை மேம்படுத்துகின்றன.[1] இவற்ரில் வலிநீக்கிகள், இயக்குநீர் மருத்துவங்கள், அறுவை ஆகியன அடங்கும்.[2]வலிநீக்கியாக, நாப்பிரோக்சென் போன்ற பருவகம் சாராத அழற்சித் தடுப்பு மருந்துகளே பரிந்துரைக்கப்படுகின்றன.[2]கருத்தடுப்பு மாத்திரையைத் தொடர்ந்து உட்கொள்வதும் ஆண்மை இயக்குநீரை கருவகக் கருவியால் பயனபடுத்துவதும் கூட நல்லபயன் தருகிறது.[2]கருத்தரிப்பியலாமை உள்ளவருக்கு பாலியல் தூண்டலை விடுவிக்கும் இயக்குநீர் கருவளத்தைக் கூட்டும்.[2] பிற மருத்துவ முறைகளில் அறிகுறிகளைக் கட்டுபடுத்த முடியாதபோது, இடமகல் கருப்பை அகணியஐ அறிவையால் நீக்கலாம்.[2]
2015 வரையிலான ஒரு மதிப்பீடு இதனால் 10.8மில்லியன் பேர் தாக்கமுறுவதாக கூறுகிறது.[4] பொதுவாக மகளிர் மக்கள்தொகையில், 6 முதல் பத்து நூற்றன்வீதம் பேர் தாக்கமுறுவதாக பிற தகவல் வாயில்கள் உரைக்கின்றன.[1] நோயணுகுநிலை வாய்ந்த மகளிரில் 2 முதல்11 % பேர்[10] தாக்கமுறுகின்றனர். மேலும், 11% பேர் மகளிர் பொதுவாக நோயறியவியலாத இடமகல் கருப்பை அகணியைப் பெற்றுள்ளனர். காந்த ஒத்திசைவு படிம முறையால் இவர்களது நோயை அறிய்லாம்.[13][14]முப்பது, நாற்பது அகவையினருக்கு இது மிகப் பொதுவாக அமைகிறது; என்றாலும், எட்டு அகவையிலேயே இந்நிலை தொடங்க வாய்ப்புள்ளது.[2][3] It results in few deaths with unadjusted and age-standardized death rates of 0.1 and 0.0 per 100,000.[4] 1920 இல் தான் இடமகல் கருப்பை அகணி ஒரு தனி மருத்துவ நிலையாக முதலில் அறியப்பட்டது.[15] இதற்கு முன்பு வரை, இடமகல் கருப்பை அகணியும் கருப்பை அகணி அழற்சியும் இணைத்து ஒன்றாகவே கொள்ளப்பட்டன.[15] இதை முதலில் விவரித்தவர் யார் எனத் தெரியவில்லை.[15]
நோய்குறிகளும் அறிகுறிகளும்[தொகு]

வலியும் கருத்தரிக்கவியலாமையும் இரண்டு வழக்கமான அறிகுறிகளாக இருந்தாலும், 20 முதல் 25% மகளிர் அறிகுறியறறவராகவே அமைகின்றனர்.[1] வலியின் இருப்பு 50% மகளிருக்கு இடமகல் கருப்பை அகணிச் சிதைவாலும் 10% மகளிருக்கு அண்டக்கலச் சிதைவாலும் அமைய, 5% மகளிர் ஆழ்நிலை இடமகல் கருப்பை அகணியில் வலியேதும் இல்லாமலும் அமைகின்றனர்.[16]
இடுப்பு வலி[தொகு]
தொடர்ந்து மீண்டும் மீண்டும் ஏற்படும் இடுப்பு வலி இடமகல் கருப்பை அகப்படலத்தின் ஒரு முதன்மையான அறிகுறியாகும். வலியானது மிதமானது முதல் கடுமையானது வரையில் இருக்கலாம். இடுப்பின் இரு புறங்களிலும் அடுத்து அடி முதுகு, உடல் கீழ்ப்பகுதி வரையிலும், சில நேரம் கால்கள் வரையிலும் வலி இருக்கலாம். ஒரு பெண் உணரும் வலியின் அளவு எவ்வளவு உள்ளது என்பது இடமகல் கருப்பை அகப்படலத்தின் அளவும் நிலையும் (1 முதல் 4 வரை) சார்ந்து இருக்க வேண்டிய கட்டாயம் ஏதும் இல்லை. சில பெண்களுக்கு, பரவலாக தழும்புகளை ஏற்படுத்தக்கூடிய இடமகல் கருப்பை அகப்படலம் இருப்பினும் அவர்கள் சிறிதளவு வலியையே உணரவும் செய்யலாம். மற்றொரு புறம், இடமகல் கருப்பை அகப்படலம் சிறிய அளவிலான பகுதிகளில் மட்டுமே இருந்தாலும் கூட அவர்களுக்குக் கடுமையான வலி இருக்கலாம். இருப்பினும், நோயின் கடுமையைப் பொறுத்து வலி கடுமையடைவதில்லை. இடமகல் கருப்பை அகப்படலம் தொடர்பான வலியின் அறிகுறிகளில் பின்வருவனவும் அடங்கும். [17]மிகக் கடுமையான வலி மாத விடாயின்போது ஏற்படுகிறது. இந்த வலி மாத விடாய்க்கு ஒருவாரம் முன்பு தொடங்கி, அதற்கு பின்பு ஒருவாரம் நீடிக்கலாம்; இது தொடர்ந்து நிலைப்பதும் உண்டு. வலி உடல் தளர்வு உண்டாக்கி, உணர்வு இறுக்கத்தையும் உருவாக்கலாம்.[18] இடமகல் கருப்பை அகணியின் அறிகுறிகளாக வரும் வலைகளில் பின்வருவனவும் அடங்கும்:
- மாத விடாய் வலி(64%)[19] வலிமிக்க, மாத விடாய் நேரங்களில் செயலிழக்கச் செய்யும் தசைப்பிடிப்பு காணப்படலாம். நேரம் கூடுகையில் வலி முன்னேறி கடுமையுறலாம், இடுப்புடன் சேர்ந்து அடி முதுகும் வலிக்கலாம்
- நாள்பட்ட இடுப்பு வலி – வழக்கமாக அடிமுதுகு வலி அல்லது வயிற்று வலியுடன் சேர்ந்து காணப்படும்
- பாலுறவின் போது வலி
- மலங்கழிக்கும் போது வலி
- சிறுநீர்க்கடுப்பு: விரைந்தும் அடிக்கடியும் சிறுநீர் கழிப்பு நெருக்கடி; சில நேரங்களில் மலம் கழிக்கும் போது வலி ஏற்படுதல்.[20]
- மாதவிக்கிடை வலி: அண்ட உருவாக்க வலி[21]
- உடலசைவு சார்ந்த வலி: இந்த வலி உடற்பயிற்சியின்போதும் நிற்கும்போதும் நடக்கும்போதும் ஏற்படுகிறது.[20]
மேலோட்டமான இடமகல் கருப்பை அகணி நோயுள்ளவரைவிட, ஆழமான நோயடைந்தவர் மலக்குடல் வலி கடுப்புறுவதோடு உட்பகுதி கீழே இழுக்கப்படுவது போல உணர்கின்றனர்.[22] தனியிட வலியும் வலிச் செறிவும் அறுவைக்கான நோயறிதலோடு ஒத்துப்போவதில்லை; வலியிடமும் நோய்பரவிய இடமும் கூட ஒத்துபோவதில்லை.[22]
வலிக்கான காரணங்களாகப் பல காரணிகள் அமைகின்றன. மாத விடாயின்போது, இடமகல் கருப்பை அகணிச் சிதைவு இயக்குநீர் தூண்டலுடன் ஊடாடி குருதிகசியச் செய்கிறது. குருதி களத்தில் தேங்குகிறது; உடனடியாக, இயல்காப்பு, சுழற்சி, நிணநீர்த் தொகுதிகளால் வெளியேர்றப்படுவதில்லை.ஈது வீக்கத்தைத் தருவதோடு சைட்டோக்கைன்களைச் செயலூக்கி அழற்சியைக் கிளர்த்துகிறது; இதனால் வலி ஏற்படுகிறது. அக உறுப்புகளான, அண்டகங்கள், கருப்பை, அண்டக்குழல்கள், வயிற்றறை உட்சுவர், சிறுநீரகப்பை ஆகியன ஒன்றோடொன்று ஒட்டிக்கொண்டு அவறை இடம் பெயரச் செய்து வலையை உருவாக்குகின்றன். இந்த வலி மாத விடாய்ச் சுழற்சிகளில் ஏற்பட்டு, மாத விடாய் முழுவதும் தொடரும்.[23]
மேலும் இடமகல் கருப்பை அகணிச் சிதைவு தாமே தம் நரம்பு வழங்கலை உருவாக்கி, பிளவுகளுக்கும் மைய நரம்பு மண்டலத்துக்கும் இடையே நேரடி இருவழி ஊடாட்டத்தை உருவாக்குகின்றன. இது பல தனித்தனி வலி வேருபாடுகளை உருவாக்கி, சிலவேளைகளில் தனியொரு நோயாகவும் உருமாற்ற பெற்றுவிடுகிறது.[17] இடமகல் கருப்பை அகணிப் பிளவில் நாரிழையக் குழலாக்கம் எனும் உடலியக்க நிகழ்வால் நாரிழைகளும் குருதிக்குழல்களும் வளர்கின்றன.[24]
கருவுறாமை[தொகு]
கருத்தரிக்க இயலாத மகளிரில் மூன்றில் ஒருவருக்கு இடமகல் கருப்பை அகணி அமைகிறது.[1] இடமகல் கருப்பை அகணி உள்ளவரில், about 40% பேர் கருத்தரிக்கவியலாதவராக உள்ளனர்.[1] கருவூறாமைசார் நோயாக்கம் நோயின் கட்டத்தைச் சார்ந்துள்ளது: நோயிம் தொடக்கநிலைக் கட்டங்களில் நிகழும் கருவ்றல் சார்ந்த எந்தவொரு அழற்சித் துலங்கலுக்கும் துணைவிளைவாக உருவாவதாக கருதப்படுகிறது; ஆனால், பிந்தைய கட்டத்தில் உருக்குளைந்த இடுப்பு உடற்கூறும் ஒட்டுக்களும்கறுவுறல் கேட்டுக்கு வழிவகுக்கின்றன.[25]இடமகல் கருப்பை அகணி காயங்கள் சில காரணிகளை வெளியிடுகின்றன, இவை பாலினக் கலங்களுக்கும் கருக்களுக்கும் தீங்கு விளைவிக்கும் தன்மை கொண்டவையாக இருக்கலாம் அல்லது மாறாக, பிற காரணங்களால் கருவுறாமல் இருக்கும் பெண்களில் பின்னாளில் இடமகல் கருப்பை அகப்படலம் உருவாலாம், மேலும் இது இரண்டாம்நிலை நிகழ்வாகவே உள்ளது எனப் பரிந்துரைக்கப்பட்டுள்ளது. இந்தக் காரணத்தினாலேயே இது போன்ற நிகழ்வுகளில் இடமகல் கருப்பை அகணி தொடர்புள்ள கருவுறாமையைப் [26] புரிந்து வேண்டியது கட்டாயமாகிறது.
மற்றவகை அறிகுறிகள்[தொகு]
பிற அறிகுறிகளாக வயிற்றுப்போக்கு அல்லது மலச்சிக்கல், நாட்பட்ட தளர்வு குமட்டல், வாந்தி, ஒற்றைத் தலைவலி, எளிய காய்ச்சல், குருதிப்போக்கு மிகுந்த (44%) அல்லது ஒழுகற்ற மாத விடாய்கள் (60%) இரத்தச் சர்க்க்கரைக்குறை ஆகியன அமையலாம்.[19][27][28][20] இடமகல் கருப்பை அகணிக்கும் சிலவகைப் புற்றுகளுக்கும் தொடர்பு உள்ளது; குறிப்பாக அண்டகப் புற்று,[29][30] ஆடுஜுகின் சாரா நிணநீர்ப் புற்று, மூளைப் புற்று பொன்றவற்றுடன் தொடர்புல்ளது.[31] இடமகல் கருப்பை அகணிக்கும் கருப்பை அகணிப் புற்றுக்கும் தொடர்பேதும் இல்லை.[32]
மிக அருகலாகவே, உடலின் வேறு உறுப்புகளிலும் இடமகல் கருப்பை அகணி இதையொத்த இழையங்களை உருவாக்கலாம். நுரையீரலையும் நுறையீரலுறையையும் இத்தகைய இழையங்கள் தொற்றினால் நெஞ்சக கருப்பை அகணி ஏற்படும். இவ்வகை வெளிப்பாடுகளில் இறுமற்குருதி, நுறையீரல் குலைவு, நுறையிரலுறைக் குருதிக் கசிவு ஆக்கியன உள்ளடங்கும்.[10][33] இது பெருங்குடல் தொற்றிடலாம்; அப்போது உடனடி அறுவை மேற்கொள்ள வேண்டிய அளவுக்கு இது பெருங்குடலில் ஓரளவு தடுப்பை உருவாக்கலாம்.[34]
மன இறுக்கத்தால் இடமகல் கருப்பை அகணி உருவாகலாம்; இடமகல் கருப்பை அகணியால் மன இறுக்கமும் உருவாகலாம்.[35]
பிற அறிகுறிகளில் பின்வருவனவும் உள்ளடங்குகின்றன:
- கால்கள் மற்றும் தொடைகளில் அதிக வலி
- முதுகு வலி
- அடிக்கடி ஏற்படும் அண்டக நீர்க்கட்டிகளால் அதிக வலி[சான்று தேவை]
- ஒரு அண்டகத்தை இடுப்புச் சுவர்ப் பகுதியின் பக்கவாட்டில் ஒட்டிப் பிணைக்கும் ஒட்டுதல்களால் ஏற்படும் வலி அல்லது அண்டகங்கள் குடல், கருப்பை சிறுநீர்ப்பை ஆகிய பகுதிகளிடையே விரிவடைவதால் வலி ஏற்படுதல்
- மாதவிடாயுடன் அல்லது மாதவிடாயின்றி அதிக வலி ஏற்படுதல்
- மாதவிடாய்க்கு முன்பு கறையேற்படுதல்
மேலும், இடமகல் கருப்பை அகப்படலம் இருப்பதாக அறுதியிடப்பட்ட பெண்களுக்குத் தூண்டும் தன்மைகொண்ட குடல் நோய்த்தொகையைப் போன்றிருக்கும் வயிற்றுகுடல் நோய் தொடர்பான அறிகுறிகள் காணப்படலாம்.
இடமகல் கருப்பை அகப்படல நீர்க்கட்டிகள் தோன்றிய நோயாளிகளுக்கு மருத்துவ நெருக்கடியாக கடும் வயிற்றழற்சி காணப்படலாம்.இந்தப் பகுதிகளில் அவ்வப்போது வலியும் ஏற்படலாம். இந்த நீர்க்கட்டிகள் சிறுநீர்ப்பையிலும் தோன்றலாம் (இருப்பினும் இது அரிதான நிகழ்வாகும்), மேலும் இதனால் சிறுநீர் கழிக்கும் போது வலியும் சில நேரங்களில் இரத்தம் வெளியேறுதலும் கூட ஏற்படலாம். இடமகல் கருப்பை அகப்படலம் குடலுக்கும் பரவலாம். இதனால் மலங்கழித்தலின் போது வலி அல்லது வயிற்றுப்போக்கு ஏற்படலாம்.
சிக்கல்கள்[தொகு]

உடல்நலம்[தொகு]
இடமகல் கருப்பை அகணியின் சிக்கல்களாக உட்புறக் கறையாக்கம்(காயத் தழும்பு), ஒட்டுதல்கள், இடுப்பு நீர்கட்டிகள், அண்டகச் சாக்லேட் நீர்கட்டிகள் உடைந்த நீர்க்கட்டிகள், இடுப்பு ஒட்டுதல்களால் ஏற்படும் சிறுநீர்ப்பை, சிறுநீர்க்குழல் அடைப்புகள் ஆகியன அமைகின்றன.[36] இடமகல் கருப்பை அகணி சார்ந்த கருத்தரிக்கவியலாமை உட்கறையாக்கத்தாலும் இடமகல் கருப்பை அகணி உருவாக்கும் உடற்கூறுத் திரிபுகளாலும் ஏற்படலாம்.[2]
அண்டக இடமகல் கருப்பை அகணியாக்கம் கருப்பைஅகணியாலும் சீழ்க்கட்டி உள்ள அல்லது இல்லாத குலைவுகளால் கருவுறலைச் சிக்கலாக்குகிறது.[37]
நெஞ்சக இடமகல் கருப்பை அகணி, அடிக்கடி மாத விடாய் காலத்தில் வரும் நெஞ்சக இடமகல் கருப்பை அகணி நோய்த்தொகையையும் மாத விடாய் நுரையீரலுறை வளிநோயையும் 73% மகளிரிலும் மாத விடாய் நுறையீரல் குருதிக் கசிவை 14%, மகளிரிலும் மாத விடாய்[hemoptysis]] நோயை 7% மகளிரிலும் நுரையீரல் கரணையையும் 6% மகளிரிலும் உருவாக்குகிறது.[38][39]
இடமகல் கருப்பை அகணி நோயுள்ள 12,000 மகளிரில் 20 ஆண்டுகளாக நடத்திய ஆய்வில் 40 அகவைக்கும் குறைந்தவரில் உடல்நலமாக உள்ளவரோடு ஒப்பிடும்போது மும்மடங்கு இதய நோய்கள்individuals under 40 who are diagnosed with endometriosis are 3 times more likely to have heart problems than their healthy peers.[40][41]
இந்நோய் இல்லாத மகளிரோடு ஒப்பிடும்போது, இடமகல் கருப்பை அகணியால் 1% அளவு அல்லது அதற்கும் குறைவாக அண்டக, முலை, கேடயச் சுரப்பிப் புற்றுகள் மகளிரில் கூடுகிறது.[42]இதனால், 100,000 இல் 0.1 and 0.0 பேருக்கு இறப்பு நேர்கிறது.[4]
மாத விடாய் இடமகல் கருப்பை அகணி என்பது இடமகல் கருப்பை அகணியால் உருவாகிறது; இது எப்படி உருவாகிறது இதுவரை அறியப்படவில்லை. இதன் நோயறிதல் வழக்கமாக காந்த ஒத்திசைவு இடையீட்டளவியாலோ(MRI) அல்லது CT இழையவரைவியால் செய்யப்படுகிறது.[43]
மனநலம்[தொகு]
"இடமகல் கருப்பை அகணி மன இறுக்கத்தையும் மனத்தடுமாற்ற ஒழுங்கின்மைகளையும் உருவாக்கும் உயரிடரைக் கொண்டுள்ளது".[44] ஆய்வுகள் இடமகல் கருப்பை அகணி நோயாளிகளில் ஏற்படும் இடுப்புவலியால் ஓரளவு அமைவதாக முன்மொழிகிறது.
"மகளிரில் இடுப்புவலி மனநலம், வாழ்க்கைத் தரம் ஆகியவற்றின்மீது கணிசமான எதிர்மறை விளைவுகளைத் தருவது செயல்முறையில் விளாக்கப்பட்டுள்ளது; குறிப்பாக இடுப்புவலிவரும் மகளிரில் உயர் மனத்தடுமாற்றமும் மன இறுக்கமும் செயல்திற இழப்பும் சமூக செயல் பாட்டு வரம்புகளும் தரம் குறைந்த வாழ்க்கையும் அமைவதாக அறிக்கைகள் தெரிவித்துள்ளன" [45]
இடர்க்காரணிகள்[தொகு]
மரபியல்[தொகு]
இடமகல் கருப்பை அகணி மரபுவழியாகக் கையளிக்கப்படும் நோய்நிலைமையாகும்; இது மரபியல் காரணிகளாலும் சுற்றுச்சூழல் காரணிகளாலும் கட்டுபடுத்தப்படுகிறது.[46]இடமகல் கருப்பை அகணி உள்ளவர்களின் குழந்தைகளுக்கும் வழித்தோன்றல்களுக்கும் இந்நோய் உருவாகும் உயரிடர் வாய்ந்துள்ளனர்; தாழ் கருவளர்சுரப்பும் மரபியல்லகக் கையளிக்கப்படலாம்; இந்நிலை இயக்குநீர்ச் சமனின்மைக்குப் பங்களிக்கிறது.[47] இந்நோய் உள்ளவர்களின் முதல் தலைமுறை உறவுள்ள சுற்றத்தினருக்குத் தோராய்மாக ஆறுமடங்கு வரை கூடுதலாக ஏற்படுகிறது.[48]
புற்றுநோய் உருவாக்குவதையொத்த இயங்கமைப்பில் உள்ள இலக்கு மரபன்களின் தொடர் பன்முக தாக்குதல்களின் விளைவாலேயே இடமகல் கருப்பை அகணி உருவாகிறதென பரிந்துரைக்கப்பட்டுள்ளது.[46] இந்த நேர்வில் முதல் சடுதிமாற்றம்(தாக்குதல்) உடலியலானதாகவோ மரபியலானதாகவோ அமையலாம்.[46]
இடமகல் கருப்பை அகணி உருவாக்கும் தனியரின் மரபந்தொகைசார் மாற்றங்கள், மரபன்தொகை முழுதளாவிய ஆய்வு உள்ளடங்கிய மரபன் வகைமை ஆய்வால் கண்டறியபட்டுள்ளன; இம்மாற்றங்கள் மரபன்தொகை முழுதளாவிய சிறப்புள்ள பல்வேறு எம் என் ஏக்களில் பின்வரும் 9 இருப்புவரைகளில் மீள்படியாக்கம் பெற்றுள்ளன:[49][50][51][52]
| குறுமவகம் | மரபன் / உயிர்க்கலப்பட்டை | மரபன் விளைபொருள் | செயல் |
|---|---|---|---|
| 1 | WNT4/1p36.12 | சிறகிலாவகை MMTV ஒருங்கிணைப்புக்களக் குடும்ப உறுப்பினர் 4 | பெண் இனப்பெருக்க உறுப்புகள் உருவாக்கும் உயிர்மைநிலை |
| 2 | GREB1/2p25.1 | முலைப்புற்று 1 இல் வளர்ச்சி ஒழுங்குபடுத்தும் பெண்மைச் சுரப்பு/ நாரிழைப்புற்று 1 | பெண்மைச்சுரப்பு ஒழுங்குபடுத்தும் தடவழியில் முதல் துலங்கல் ஆற்றும் மரபன்/ உயிர்க்கல ஒட்டல், நகர்வுச் செயல்முறைகள்(நிகழ்வுகள்) |
| 2 | ETAA1/2p14 | (ETAA1 Activator Of ATR Kinase) ஒரு புரதக் குறிமுறையேற்ற மரபன். | ETAA1 தரும் நோய்கள்: வளர்பருவ நிணநீர்ப்புற்று, காலாட்ட நோய்த்தொகை |
| 2 | IL1A/2q13 | IL1A மரபன் குறிமுறையேற்ற இன்ட்டெர்லியூக்கின் 1 ஆல்பா (IL-1α) . | இன்ட்டெர்லியூக்கின் 1 ஆல்பா (IL-1α), IL1A மரபனால் குறிமுறையேற்றம் அடைகிறது. |
| 4 | KDR/4q12 | KDR மாந்த மரபன் குறிமுறையேற்றக் கினேசு நுழைகள ஏற்பி; இது குழல் அகணி வளர்ச்சிக் காரணி ஏற்பி 2 (VEGFR-2) எனவும் வழங்கப்படுகிறது. | KDR மாந்த மரபன் குறிமுறையேற்றக் கினேசு நுழைகள ஏற்பி; இது குழல் அகணி வளர்ச்சிக் காரணி ஏற்பி 2 (VEGFR-2) எனவும் வழங்கப்படுகிறது. |
| 6 | ID4/6p22.3 | DNA பிணைப்பு 4 ஐத் தடுப்பி | அண்டகப்புற்று மரபன் உயிரியல் செயல்பாடு அறியப்படவில்லை |
| 7 | 7p15.2 | படியெடுப்புக் காரணிகள் | கருப்பை வளர்ச்சியின் படியெடுப்புக் கட்டுபாட்டின் மீது தாக்கம் |
| 9 | CDKN2BAS/9p21.3 | சைக்ளின்சார் கினேசு தடுப்பி 2B புலன்முறி RNA | புற்று அடக்கும் மரபன்களின் கட்டுபாடு |
| 12 | VEZT/12q22 | Vezatin, ஒட்டல் சந்தி பெயர்படலப் புரதம் | புற்று அடக்கும் மரபன் |
மரபன் வெளிப்பாடும் மீமரபியலும் பல திரிபுகளை உருவாக்கியதைப் பற்றிய பல கண்டுபிடிப்புகள் உள்ளன; ஆனால் இவை சுற்றுச்சூழல் காரணிகள் திரிந்த வளர்சிதைமாற்றம் ஆகிய இரண்டன் துணைவிளைவுகளே. மரபன் வெளிப்பாட்டுக்கான காட்டாக, miRNA க்கள் அமைகின்றன.[46]
சுற்றுச்சூழல் நச்சுகள்[தொகு]
இடமகல் கருப்பை அகணி சார்ந்த சில காரணிகளாகப் பின்வருபவை அமைகின்றன:
- பெண்மைச் சுரப்பியுடனான தொடர் ஆட்பாடு; எடுத்துகாட்டாக, மாத விடாய் நிறுத்த நிகழ்வைக் குறிப்பிடலாம்.[53] or early menarche[54][55]
- மாதவிடாய் வெளியேற்றம் தடுக்கப்படுதல். எடுத்துகாட்டாக மூல்லெரியப் பிறழ்வுகளைக் குறிப்பிடலாம்[53]
இடமகல் கருப்பை அகணிக்கும் டையாக்சினுக்கும் உள்ள தொடர்புக்கான வாய்ப்பு பற்றி பல ஆய்வுகள் நடத்தப்பட்டன; ஆனால், இதற்கான வாய்ப்புள்ள இயங்கமைப்புகள் பற்றிய சான்று குறித்த புரிதல் மிகக் குறைவாகவே உள்ளது.[56] இடமகல் கருப்பை அகணிக்கும் டையாக்சின் ஆட்பாட்டுக்கும் உள்ள தொடர்புக்கான வாய்ப்பு பற்றிய 2004 ஆம் அண்டைய மீளாய்வு, இதற்கான தரவுகள் "மிக அருகியே உள்ளதாகவும் அதுவும் முரண்பட்டதாகவே உள்ளதாகவும் முடிவெடுத்துள்ளது".[57] மேலும் 2009 இல் நடத்திய மீளாய்வு இடமகல் கருப்பை அகணி உருவாக்கத்துக்கும் டையாக்சின் ஆட்பாட்டுக்கும் உள்ள தொடர்புக்கான வாய்ப்பு "போதுமானதாக இல்லை" எனவும் கண்டுபிடித்தது.[58] ஓர் 2008 இல் நடத்திய ஆய்வு முடிவு கூடுதல் ஆய்வுப்பணி தேவை எனக்கூறுகிறது; அதோடு, " இடமகல் கருப்பை அகணி நோயாக்கத்துக்கும் டையாக்சின் ஆட்பாட்டுக்கும் உள்ள தொடர்புக்கான தொடக்கநிலைப் பணி மட்டுமே நடந்துள்ளது எனவும் காரண-விளைவு பற்றித் தெளிவாக வரையறுக்கவும் வாய்ப்புள்ள நச்சாக்க இயங்கமைப்பைப் பற்றிப் புரிந்துகொள்ளவும் மேலும் கூடுதலான பணி மேற்கொள்ளவேண்டியுள்ளது" எனவும் கூறுகிறது.[59]
நோய் இடர் வாய்ப்புள்ள இடங்கள்[தொகு]
பெரும்பாலும் அடிக்கடி இடமகல் கருப்பை அகணி ஏற்பட வாய்ப்புள்ள இடங்களாக பின்வருவன அமைகின்றன:
- அண்டகங்கள்
- பலோப்பியக் குழல்கள்
- கருப்பையை இருப்பில் இறுத்தும் இழையங்கள் (கருப்பை இணைப்பிழைகள்)
- கருப்பையின் புறப்பரப்பு[2]
சிறுபான்மை பொது இடுப்புக் களங்களாக பின்வருவன அமைகின்றன:
இடமகல் கருப்பை அகணி கருவாய், புணர்புழை, அடிவயிற்று அறுவை வெட்டுக் காயங்களுக்குப் பரவலாம். பின்னது "காயத்தழும்பு அகணி அழற்சி" எனப்படும்.[60]குடல் இடமகல் கருப்பை அகப்படலம் தோராயமாக இடமகல் கருப்பை அகப்படலம் கொண்டுள்ளவர்களில் 5% முதல் 10% பெண்களைத் தாக்குகிறது, மேலும் மலங்கழித்தலின் போது குடல் அசைவோடு கடுமையான வலியை உண்டாக்கலாம்.
ஆழ்நிலை ஊடுறுவும் இடமகல் கருப்பை அகணி என்பது வயிற்றறைப் பிரிபடல இழையத்தில் 5 மிமீ ஆழத்துக்கு ஊடுறுவும் இடமகல் கருப்பை அகணி நாளங்களும் இணைப்பிழையங்களும் அமைதல் என வரையறுக்கப்படுகிறது. ஆழ்நிலை ஊடுறுவும் இடமகல் கருப்பை அகணி நோய்ப்பரவல் 1% முதல் 2% நோய் அமையும். ஆழ்நிலை ஊடுறுவும் இடமகல் கருப்பை அகணி வயிற்றறையில் 20 செமீ ஆழத்தில் அல்லது சிறுநீர்ப்பை மடிப்பில் தனி முடிச்சாக அமைகிறது. ஆழ்நிலை இடமகல் கருப்பை அகணி அடிக்கடி கடுமையான வலியை ஏற்படுத்தும்.[61]
இடுப்புக்கு அப்பாலான இடமகல் கருப்பை அகணி[தொகு]
மிக அருகிய நிலையில் , இடுப்புக்கு அப்பாலான உடற்பகுதிகளில் இடமகல் கருப்பை அகணி நுரையீரல், மூளை, தோலில் ஏற்படுகிறது.[2][39][60] "தழும்புக் காய இடமகல் கருப்பை அகணி" அடிவயிற்று அறுவை வெட்டுகளில் ஏற்படலாம்.[60] "தழும்புக் காய இடமகல் கருப்பை அகணி" வேற்பட வாய்ப்புள்ள இடர்க் காரணிகளாக, கருப்பையறுவை, மகப்பேற்று அறுவை, இடமகல் கருவுறலறுவை, பலோப்பியக்குழல் அறுவை மகப்பேறு தொற்றுநீக்கம், வயிற்றுத் திறப்பு, பனிக்குட உறைத்துளைப்பு, குடல்வால் அறுவை, , கருவாய்க் கீறல், புணர்புழை கருப்பைத் திறப்பு, குடற்பிதுக்க அறுவை, போன்ற முந்தைய அடிவயிற்று அறுவைகள் அமைகின்றன.[62][63][64]
இடமகல் கருப்பை அகணி, தோல் சார்ந்த இடமகல் கருப்பை அகணியாக்கத்தின் போது தோலிலும் காயத்தழும்புகளை ஏற்படுத்தலாம். இது தோல்சார் இடமகல் கருப்பை அகணி எனாப்படுகிறது.[60]
அரிதாக, பிரிப்புத் தசையில் காயங்கள் காணப்படலாம். பிரிப்புத் தசையிலான இடமகல் கருப்பை அகப்படலம் என்பது அரிதான நிகழ்வாகும், பெரும்பாலும், பிரிப்புத் தசையின் வலது புறப் பாதியிலேயே காணப்படும், மேலும் மாதவிடாய்க்கு சற்று முன்பு அல்லது மாதவிடாயின் போது வலது தோள்பட்டையில் அல்லது கருவாய்க் கழுத்தில் அடிக்கடி வலியைக் கொடுக்கக்கூடும். அரிதாக, இடமகல் கருப்பை அகப்படலம் வயிற்றறை உறையை(பிரிபடலத்தை)த் தாண்டிப் பரவும். [65] நுரையீரல் இடமகல் கருப்பை அகணி, மாதவிடாயின் போது அடிக்கடி தொடர்ந்து ஏற்படும் வலது நெஞ்சக வளிம நோய்த்தொகையுடன் தொடர்புள்ளதாக அமையலாம். இந்நோய்த்தொகை 73% மகளிரிலும் மாதவிடாய் நெஞ்சக வளிம நோய் 14% மகளிரிலும் நுரையீரல் முடிச்சுகள் 6% மகளிரிலும் அமைகிறது.[39]
நோய் அறுதியிடல்[தொகு]

உடல்நல வரலாறும் உடலியல் ஆய்வும் பல நோயாளிகளுக்கு இடமகல் கருப்பை அகணி இருப்பதை அறுதியிடும் வாய்ப்புள்ளது. அறுவை முறையே நோய் அறுதியிடலில் தங்கத் தரநிலையாகக் கருதப்படுகிறது. இருப்பினும், பெரும்பாலான காப்பீட்டுத் திட்டங்கள், நோயாளி முன்னரே முயற்சித்து கருவுறுவதில் தோல்வியடைந்தாலொழிய அறுவை முறைவழி அறுதியிடலுக்கு காப்பீடு வழங்குவதில்லை.

படிமமெடுத்தல் வழியாக இடமகல் கருப்பை அகணிக் கட்டிகள் அல்லது பெரிய இடமகல் கருப்பை அகணிப் பகுதிகள் இருப்பதைக் கண்டறிய உதவலாம். ஒருவழிக்குழியில் உள்ள திரவத்தையும் இதன் மூலம் கண்டறியக்கூடும். படிமம் எடுக்க, புறஒலி அலகீடும் காந்த ஒத்ததிர்வு குறுக்கீட்டு அளவியும் (MRI) பயன்பாட்டில் உள்ள இருமுறைகளாகும். இந்த முறைகளின் முடிவுகள் இடமகல் கருப்பை அகணி ஏற்படுவதற்கான சாத்தியக்கூறை அகற்றுவதில்லை. இடமகல் கருப்பை அகணி உள்ள இடங்கள் இந்த முறைகளின் மூலமும் கண்டறிய முடியாத அளவுக்கு சிறிய பகுதிகளாக உள்ளன. என்றாலும், இடமகல் கருப்பை அகணிக்கான முன்னாய்வாக புறஒலி அலகீட்டுச் செயல்முறைகளைப்(TVUS) பயன்படுத்தல் நலம்பயப்பதாகும் .[61] பல நோயாளிகளுக்கு நோயறிதலில் கணிசமான காலத் தாழ்த்தம் அமைகிறது. இது ஐக்கிமமெரிக்காவில் 11.7 ஆண்டுகளாகவும் ஐக்கிய அரசில் 8 ஆண்டுகளாகவும் நார்வேயில் 6.7 ஆண்டுகளாகவும் உள்ளது என ஆய்வுகள் அறிவிக்கின்றன.[66] நோயறியும் முன் மூவரில் ஒருவர் ஆறு அதற்கும் மேலாக தம் மருத்துவரைச் சந்திக்க நேரிடுகிறது.[66]
இடமகல் கருப்பை அகணியின் வழக்கமான இடங்களாக அண்டகங்களும் தவுகிளாசுப்பையும் பின்புற இடுப்பெலும்பின்(திரிகத்தின்) அகன்ற தசைநாண் மடலங்களும் திரிகக் கருப்பைத் தசைநாண்களும் அமைகின்றன.[19]
ஊடுருவாத முறையில் உணர்திறனுடனும் தெளிவாகவும் நோயறிய ஆழ்நிலை இடமகல் கருப்பை அகணிக்கு புறஒலி அலகீடுகள்(TVUS, TRUS), காந்த ஒத்திசைவுப் படிமமாக்கம்( MRI) ஆகிய நுட்பங்கள் தேர்வு செய்யப்படுகின்றன.[67] வயிற்றகநோக்கி, காயத் திசுவியல் ஆய்வுடன் கூடிய பிற வகை அறுவை முறைகளே இடமகல் கருப்பை அகணியைக் கண்டறிவதற்கான ஒரே வழியாகும். அறுதியிடல் நோயின் சிறப்பியல்புத் தோற்றங்களை அடிப்படையாகக் கொண்டுள்ளது, மேலும் இதனுடன் திசுவியல் ஆய்வையும் பயன்படுத்துவது தேவையாகும். அறுதியிடலுக்கான அறுவை முறையால் அதே நேரத்தில் இடமகல் கருப்பை அகணிக்கான மருத்துவத்தையும் வழங்க முடியும்.
மருத்துவர்கள் பெரும்பாலும் இடுப்புப் பகுதி ஆய்வின் மூலமே இடமகல் கருப்பை அகணி வளர்ச்சி இருப்பதை உணர முடியும் எனினும், அறிகுறிகள் தவறான முடிவுகளைக் காண்பிக்கலாம், ஆகவே ஒரு வயிற்றகநோக்கி ஆய்வைச் செய்யாமல் அறுதியிடலை உறுதிசெய்ய முடியாது. பெரும்பாலும், அண்டகப் புற்றுநோயின் அறிகுறிகளும் இடமகல் கருப்பை அகணியின் அறிகுறிகளைப் போலவே இருப்பதுண்டு. வயிற்றகநோக்கியினால் உறுதி செய்யப்படாததால் அறுதியிடல் தவறான முடிவுகளைத் தெரிவிக்குமானால், வெற்றிகரமான மருத்துவத்துக்கு முக்கியத் தேவையான முந்தைய அண்டகப் புற்றுநோயின் அறுதியிடலும் தவறவிடப்படலாம்.
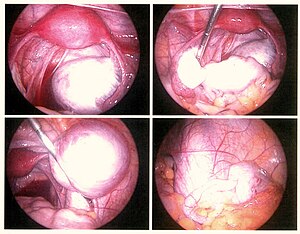
வயிற்றகநோக்கியல்[தொகு]
வயிற்றகநோக்கியியல் அறுவைமுறையில் அடிவயிற்றுக் குழியை நோக்க ஒரு ஒளிப்படக் கருவியைப் பயன்படுத்துகிறது; இம்முறையே இடுப்பு/அடிவயிற்று அகணியாக்கத்தின் அளவையும் கடுமையையும் துல்லியமாக அறிவதற்கான ஒரேவழியாகும்.[68] Laparoscopy is not an applicable test for extrapelvic sites such as umbilicus, hernia sacs, abdominal wall, lung, or kidneys.[68]
2019 இலும் 2020 இலும் மேற்கொண்ட மீளாய்வுகள், 1) உடனடியான வயிற்றகநோக்கி நோயறிதலைப் படிமம் எடுத்தலில் ஏற்பட்டுள்ள முன்னேற்றங்களைக் கருதும்போது, இடமகல் கருப்பை அகணிக்கான நோயறிதலை ஒத்ததாகக் கருதக் கூடாது எனவும் 2) இடமகல் கருப்பை அகணியை ஒரு நோய்த்தொகையாக வகைபடுத்தவேண்டும் என்றும் வயிற்றகநோக்கி வழியாக நோக்கிய சிதைவுகளையும் அறிகுறிகளையும் உறுதிபடுத்தவேண்டிய தேவை உள்ளது எனவும் முடிவு செய்தன.[69][70]
நோய்ச்சிதைவுகள் புறநிலையாக காணப்பட்டால் ஒழிய, அதை வயிற்றகநோக்கிப் பதிவுகள் காட்சிப்படுத்த முடியாது (காட்டாக, அல்குல் அகணிச் சிதைவாக்க முடிச்சு அல்லது இடுப்புக்கு அப்பாலைய நோயாக்கம் போன்றவை).[68] அகணி வளர்ச்சி அல்லது சிதைவாக்கம் காணப்படாவிட்டால், நோயறிய இழையப் பதக்கூறு ஆய்வைச் செய்யவேண்டும்.[71]நோயறிதலுக்கான அறுவை அதேவேளையில் இடமகல் கருப்பை அகணியாக்கத்துக்கான அறுவை மருத்துவத்தையும் மேற்கொள்ள உதவும். வயிற்றக நோக்கலின்போது அகணி வளர்ச்சி அல்லது நைவு கருநீலமாகவோ தூள் எரிந்த கருப்பாகவோ, சிவப்பாகவோ வெண்மையாகவோ மஞ்சளாகவோ பழுப்பு நிறமாகவோ நிறமின்றியோ அமையலாம். நைவுகள் அளவிலும் வேறுபடலாம்.[72] இடுப்புச் சுவருக்குள் அமைந்தவை காட்சிக்குப் புலப்படாமலும் போகலாம்; ஏனெனில் கருவுறாமையுள்ள மகளிரின் இயல்புநிலை வயிற்றறை உறை அல்லது பிரிபடலம்(உதர விதானம்) இழையக் கூறாய்வில் 6–13% ந்நெர்வுகளில் இடமகல் கருப்பை அ௸அனியாக்கத்தை வெளிப்படுத்துகிறது.[73] தொடக்கநிலை இடமகல் கருப்பை அணியாக்கம் இடுப்பக உறுப்புகளின் மேற்பரப்பிலும் வயிற்றகப் பகுதிகளுக்கிடையிலும் உருவாகிறது.[72] நலவாழ்வுப் பணியாளர்கள் நைவுகள், முடிச்சுகள், விழுதுகள் எனப் பல பெயர்களால் இடமகல் கருப்பை அகணியாக்கத்தை அழைக்கின்றனர். அண்டகங்களில் பேரளவுச் சிதைவுகள் நைவுக் கரணைகளாகவோ "சாக்லேட்டுக் கட்டிகளாகவோ" அமைகின்றன; ஏனெனில் இவற்றில் உறைந்த பழங்குருதி கெட்டியான பழுப்பு நிறநீர்மமாக உள்ளது.[72]
நாட்பட்ட இடுப்பு வலியுள்ள தனியரில் வயிற்றநோக்கி ஆய்வு செய்யும்போது அடிக்கடி இழைய நைவுகள காணப்படுவதில்லை;ஐதுபோல, அண்ட அல்லது குழல் இழையத் திரட்சிகளிலும் இனப்பெருக்கத் தடவழி ஒழுங்கின்மைகளாகிய கருப்பை இழையக் கட்டி, இடுப்பு ஒட்டுதல்கள், இடுப்பழற்சி நோய், பிறப்புறுப்புப் பிறழ்வுகள் ஆகியவறிறின் வழக்கமான நோய் அறிகுறிகளை ஒத்துள்ளது.[74]
புறஒலி அலகீடு[தொகு]
அறுவைக்கு முன்பு, இடமகல் கருப்பை அகணியாக்கத்தையும் அகணிக்கட்டியையும் இடஞ்சுட்ட, அல்குல் புறஒலி அலகீடு மேற்கொள்ளலாம். [75] இது இடமகல் கருப்பை அகணி பற்றிய ஐயம் மருத்துவமனைப் பட்டறிவால் தெளிவான நிலையில், நோயின் பரவலை இனங்காண உதவும்.[75] அல்குல் புறஒலி அலகீட்டுக்கு முன் ஆயத்தமேதும் தேவைப்படாது; எதிர்மறை முடிவுகள் அமையா; இடு எளிதாக அணுகக்கூடுது; செலவுகுறைவானது.[75] புறஒலி அலகீட்டை முன், பின் இடுப்பு அறைகளை நோக்கி விரிவாக்கி புறஒலி மருத்துவர் அல்லது பணியாளர்கட்டமைப்பு இயக்கத்தையும் ஆழ்நிலை இடமகல் கருப்பை அகணியாக்க முடிச்சுகளையும் கண்டு மதிப்பிட முடிகிறது.[76] புறஒலி அலகீட்டால் ஆழ்நிலை இடமகல் கருப்பை அகணியாக்கத்தைக் கண்டுபிடிப்பதால்பல தடவை வயிற்றக நோக்கலைக் குறைக்கவும் நோயைத் திறம்படக் கையாளவும் வாழ்க்கைத் தரத்தை உயர்த்தவும் முடிகிறது.[76]
காந்த ஒத்திசைவுப் படிமமாக்கம்[தொகு]
உடலை ஊடுருவாமல் நோயாக்க நைவுகளைக் கண்டுபிடிக்க காந்த ஒத்திசைவுப் படிமமாக்கமும்(MRI) மற்றொரு வழிமுறையாகும்.[68] இம்முறை செலவு மிக்கதும் அணுக அரியதுமாகையால், மிகப் பரவலாகப் பயன்படுவதில்லை; ஆனாலும் இது மிகப் பொதுவான இடமகல் கருப்பை அகணி வடிவமான கருப்பை அகணிக் கரணையைப் போதுமான அளவுக்குத் துல்லியமாக கன்டுபிடிக்க முடியும்.[68]
மல்லாந்தநிலையில் காந்த ஒத்திசைவுப் படிமம் எடுக்க, வயிறு காலியாக இருந்தால், சுருக்கு விடாய்வலி தடுக்கும் பியூட்டைல்புரோமைடை ஒரு பெரிய குவளைத் தண்ணீரில் கொடுத்து காந்த ஒத்திசைவு படிம(MRI) அலகீடு செய்ய பரிந்துரைக்கப்படுகிறது; இதன் படிமத் தரத்தை உயர்த்த அடிவயிற்றுப் பட்டை கட்டப்படுகிறது.[77] Phased coil arrays are also recommended.[77]
வரிசைமுறைகள்[தொகு]
கருப்பை அகணிக் கட்டியைக் கண்டறிய, கொழுப்பு அளவைக் கட்டுபடுத்தியோ அல்லது கட்டுபடுத்தாமலோ T1W வகை அலகீடு பரிந்துரைக்கப்படுகிறது; அதேவேளயில், ஆழ்நிலை ஊடுருவல் கருப்பை அகணியாக்கத்தைக் கண்டறிய, வில்வடிவ, அச்சுவழி, சாய்வுப்போக்கு 2 பருமான T2W வகை அல்கீடு பரிந்துரைக்கப்படுகிறது.[77]
நோய்க்கட்டங்கள்[தொகு]
அறுவையியலாக, அமெரிக்க இனப்பெருக்க மருத்துவக் கழகம் தன் 1997 ஆண்டைய திருத்திய வகைபாட்டின்படி, இடமகல் கருப்பை அகணியாக்கத்தை I முதல் IV கட்டங்களாகப் பிரிக்கிறது.[78]இந்தச் செயல்முறைநோர்நைவுகளையும் ஒட்டுதல்களையுக் மதிப்பிடும் ஒரு சிக்கலான புள்ளிமுறை அமைப்பேயாகும்; ஆனால், கட்டங்கள் உடலியலான நோயை மட்டுமே மதிப்பிடுகிறதே ஒழிய, வலியின் அல்லது கருவுறாமையின் மட்டத்தை மதிப்பிடுவதில்லை. இடமகல் கருப்பை அகணியின் முதல்கட்ட நோயாளி குறைவான நோயும் கடுமையான வலியையும் பெற்றிருக்கலாம். அதேவேளையில், இடமகல் கருப்பை அகணியின் நான்காம் கட்ட நோயாளி கடுமையான நோயும் வலியே இல்லாமலும் இருக்கலாம். . கோட்பாட்டியலாக வெவ்வேறு கட்டங்கள் இந்தக் கண்டுபிடிப்புகளைக் காட்டுகின்றன:[79]
கட்டம் I (குறைந்த நிலை)
- கண்டுபிடிப்புகளாக, மேலீடான நைவுகளும் சில படலமொத்த ஒட்டுதல்களும்.
கட்டம் II (மெலிவான நில்லை)
- கூடுதலாக சில மலக்குடல்- கருப்பையகத்தில் ஆழமான காயங்கள்(நைவுகள்) இருக்கும்.
Stage III (மிதமான நிலை)
- மேலுள்ளனவும், கூடுதலாக, அண்டகத்தில் கருப்பைக் கரணையோடு கூடுதலான ஒட்டுதல்களும் இருக்கும்.
கட்டம் IV (கடும்நிலை)
- மேலுள்ளவற்றோடு, கருப்பைக்கு அப்பால் கூடுதலாக பெரிய கரணைகலும் விரிநிலை ஒட்டுதல்களும். கருப்பைக்கு அப்பால் விழுதுகளும் ஒட்டுதல்களும். பெரிய அண்டகக் கட்டிகள் வழக்கமாக இருக்கும்.
உயிரியல் குறிப்பான்கள்[தொகு]
இந்த ஆய்வுப் புலம் இடமகல் கருப்பை அகணி சார்ந்த உயிரியல் குறிப்பான்களின் தேடலில் ஈடுபடுகிறது.[80] சாரநிலையில், 2010 ஆம் ஆண்டு நிலவரப்படி, அனைத்து பரிந்துரைக்கப்பட்ட உயிரியல் குறிப்பான்களும் தெலிவில்லாத மருத்துவ நலங்களை கொண்டுள்ளன, என்றாலும், சில நல்ல பயனை விளைவிக்கின்றன .[80] இருபது ஆண்டுகளாக பயனில் உள்ள ஓர் உயிரியல் குறிப்பான் ஊனீர் எதிர்பொருள்-125(CA-1250 ஆகும்.[80] ஓர் 2016 மீளாய்வு இடமகல் கருப்பை அகணி அறிகுறிகளில் உயிரியல் குறிப்பான்கள் இருந்ததாகக் கூறுகிறது; மேலும், அண்டகப்புற்று ஏதும் இல்லையென உறுதியானால், நேர்முக CA-125 இடமகல் கருப்பை அகணி நோய் உள்ளதை உறுதிப்படுத்தலாம் எனவும் கூறுகிறது.[81] ஆனால், இடமகல் கருப்பை அகணியை இல்லையென உறுதிபடுத்துவதில் இதன் செயல்திறம் மிகக் குறைவாகவே அமைகிறது.[81] CA-125 மட்டங்கள் நோய்க்கான மருத்துவத்தை மேற்கொள்ளும்போது குறைந்துவருகிறது; என்றாலும், நோய் துலங்கலோடு குறிப்பிட்ட ஒட்டுறவு உள்ளதாகக் காட்டப்படவில்லை.[80]
இந்தக் குறிப்பான்கள் இடமகல் கருப்பை அகப்படலத்தினால் உருவாக்கப்பட்ட அல்லது அதன் விளைவாக குருதியில் அல்லது சிறுநீரில், அளவிடக்கூடிய வகையில் உள்ள பொருள்களாகும். இந்தக் குறிப்பான்கள் கண்டறியப்பட்டால், உடல் நல கவனிப்பாளர்கள், பெண்களின் குருதியை அல்லது சிறுநீரை ஓர்வதன் மூலம் இடமகல் கருப்பை அகப்படலம் இருப்பதை அறுதியிடமுடியும்; அவர்களின் சிறுநீரில் அல்லது குருதியில் பெண்மைச் சுரப்பு கூடுதலாகவோ அல்லது கருவளர் சுரப்பு அளவு குறைவாகவோ இருக்கும், இதனால் அறுவையின் தேவை குறைகிறது. ஊனீர் இயற்காப்பூக்கியான CA-125 என்பது இடமகல் கருப்பை அகப்படலம் உள்ள பல நோயாளிகளில் கூடுதலாக இருப்பதும் மிகவும் அறிந்ததாகும்[82] ஆனாலும் இது இடமகல் கருப்பை அகப்படலம் இருப்பதற்கான தனித்தவொரு குறிப்பானல்ல.
இடமகல் கருப்பை அகப்படலத்துடன் தொடர்புடைய சாத்தியக்கூறுள்ள மரபியல் குறிப்பான்கள் பற்றிய ஆராய்ச்சியும் செய்யப்பட்டுவருகிறது, இதனால் உமிழ்நீர் அடிப்படையிலான அறுதியிடலை அறுவைவழி அறுதியிடலுக்கு பதிலாகப் பயன்படுத்த முடியும்.[83] இருப்பினும், இந்த ஆராய்ச்சி மிகவும் தொடக்க நிலையிலேயே உள்ளது. எனவே, பெரும்பாலும் நோய் அறுதியிடலில் அறுவைமுறையும் தொடர்ந்து வழக்கில் இருந்துவருகிறது.
வேறோர் 2011 மீளாய்வு, இழைய ஆய்வில் பல உயிரியல் குறிப்பான்கள் இனங்காணப்பட்டதாக, குறிப்பாக சிறு புலன்சார் நரம்பு நாரிழைகளும் பீட்டா-3 ஒருங்கிணை(இன்ட்டெகுரின்) உள்ளலகின் குறைவுறுகோவைகளும் கண்டுபிடித்துள்ளதாக கூறுகிறது.[84] இடமகல் கருப்பை அகணிக்கான எதிர்கால கருவிகளாக பல சிறப்பும் உணர்திறனும் மிக்க உயிரியல் குறிப்பான்கள் அமையும் என எடுகோள்கள் முன்வைக்கப்படுகின்றன; இவற்றில் சில பொருட்செறிவுகளும் மரபியல் சூழ்நிலைகளும் அமையும் எனவும் முன்வக்கப்படுகிறது.[80]
தரங்குறைந்த சான்றே உள்ளதால், ஓர் 2016 மீளாய்வு இடமகல் கருப்பை அகணியை அறியும் உயிரியல் குறிப்பான்களைப் பற்றிய முடிவுகலை எடுக்கமுடியாமல் உள்ளதெனக் கூறுகிறது.[85]
நோயறிதலிலும் மருத்துவமுறை சார்ந்த முடிவெடுப்புகளிலும் நுண் ஆர். என். ஏ. க்களைப் பயன்படுத்த வாய்ப்புள்ளதாக மரபியல் ஆய்வுகள் தெரிவிக்கின்றன. என்றாலும் இவை தொடக்க நிலையிலேயே உள்ளன. [86]
இழைய நோயியல்[தொகு]
இழைய நோயியல் முறை நோயறிதலுக்குக் கீழ்வரும் மூன்று வரன்முறைகள் அமையவேண்டும்:[87]
- இடமகல் கருப்பை அகணியாக்க வகைத் தழும்புகள்
- சுரப்புகளுடன் கூடிய இடமகல் கருப்பை அகணியாக்க மேற்புற இழையம்
- நாட்பட்ட கிழிவுச் சான்று, முதன்மையாக உறைகுருதிப் படிவுகள்
தழும்பு இழைய மேற்பரப்பில் CD10 எனும் இயர்காப்பூக்கி அமைவதால் இய்ற்காப்பு வேதியியல் இடமகல் கருப்பை அகணியை அறிதலில் பய்னுள்ளதாக விளங்குகிறது; எனவே, நோயியலாளர் நேரடியாக தழும்புப் பரௌப்புக்குச் சென்று, தழும்புக்கலங்களை உறுதிப்படுத்தமுடிகிறது; மேலும் வழக்கமான H&E கறையாக்கவழி கண்டறிய முடியாத சுரப்பி இழையங்களயும் இனங்காணமுடிகிறது.[88]
-
இடமகல் கருப்பை அகணி, அடிவயிற்றுச் சுவர்
-
வலதில் இடமகல் கருப்பை அகணியையும் இடதில் அண்டகத் தழும்புகளையும் காட்டும் நுண்வரைவு
வலி அளவீடு[தொகு]
இடமகல் கருப்பை அகணி சார்ந்த வலியை அளவிட, மிக வழக்கமான முறையாக காட்சிப்பட அளவுகோல் (VAS) அமைகிறது; காட்சிப்பட அளவுகோலும்(VAS) எண்ம மதிப்பீட்டு அளவுகோலும்(NRS) ஆகிய இரண்டுமே இடமகல் கருப்பை அகணி சார்ந்த வலியை அளவிட பயன்படும் சிறந்த முறைகளாகும். ஆராய்சிக்காகவும் மருத்துவமனையில் விரிவாக வலியை அளவிடவும் இடமகல் கருப்பை அகணி சார்ந்த நோய்களாகிய நோவுறு மாதவிடாய், ஆழ்நிலை நோவுறு புணர்ச்சி அல்லது கலவி, மாதவிடாய் சாராத நாட்பட்ட இடுப்பு வலி போன்ற ஒவ்வொரு நோயின் வகைமையையும் சார்ந்து காட்சிப்பட அளவுகோல் (VAS) அல்லது எண்ம மதிப்பீட்டு அளவுகோல்(NRS) முறையைப் பயன்படுத்தலாம். மேலும் இதற்கு உலக மருத்துவமனை பதிவுமுறையையும் (CGI) வாழ்க்கைத்தர அள்வுகோலையும் கூட, உடன்சேர்த்து, பயன்படுத்தலாம்.[89]
நோய் கலந்துரையாடல்[தொகு]
இடமகல் கருப்பை அகப்படலம் உள்ள நோயாளிகளுக்கான முறையான கலந்துரையாடலில் நோய்க்குறைபாட்டின் பல கூறுபாடுகளை கவனத்தில் கொள்ள வேண்டும். மருத்துவம் பற்றிய எதிர்கால முடிவுகளை எடுப்பதற்கான அடிப்படையாக அமையத் தேவையான போதிய தகவல்களைப் பெறுவதில் நோயின் தொடக்கச் செயல்பாட்டு நிலையே முதன்மை வாய்ந்த கூறுபாடாகும். நோயாளியின் அறிகுறிகள், குழந்தை பெறுவதற்கான அவரது விருப்பம் ஆகியவை பொறுத்தே எது சரியான மருத்துவம் என்பது முடிவாகும். அனைத்து நோயாளிகளுக்கும் அனைத்து மருத்துவ முறைகளும் பலனளிக்கும் என்று கூற முடியாது. சில நோயாளிகளுக்கு அறுவைக்குப் பிறகு அல்லது போலி மாதவிடாய் நிறுத்தத்திற்குப் பிறகு மீண்டும் நோய் தோன்றும் நிகழ்வுகள் ஏற்படுகின்றன. பெரும்பாலான சூழ்நிலைகளில், இந்த மருத்துவங்கள் நோயாளிகளுக்கு இடுப்பு வலியிலிருந்து குறிப்பிடத்தக்க அளவு பலன்களை வழங்குகின்றன, மேலும் கருவுறுதலுக்கும் உதவியாக உள்ளன.[90] நோயாளிகள் தங்கள் மருத்துவர்களுடன் தொடர்ந்து தொடர்பில் இருப்பதுடன், மருத்துவ நேரம் முழுவதும் திறந்த மனப்பான்மையுடனான கலந்துரையாடலில் ஈடுபடுவதும் கட்டாயமாகும். இது முழுமையாக நோயாற்றமுடிந்த முறைகளற்ற ஒரு நோயாகும். ஆனால் சரியான தகவல்தொடர்பு இருக்கும்போது இடமகல் கருப்பை அகணி உள்ள ஒருவர் இயல்பான செயல்பாடுடன் கூடிய வாழ்க்கையை நடத்தலாம்.
நோய்சார் உடலியக்கவியல்[தொகு]
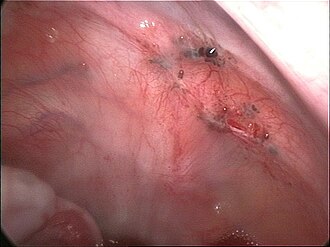
இடமகல் கருப்பை அகணி நோயாக்கத்துக்கான சரியான காரணம் அறியப்படாவிட்டாலும், நோயாக்கத்தை விளக்கவும் புரியவும் பல கோட்பாடுகள் உள்ளன. இவை ஒன்றில் இருந்து ஒன்று முற்றிலும் விலகியனவல்ல. இடமகல் கருப்பை அகணியின் நோய்சார் உடலியக்கம் பன்முகப்பட்டதாகவும் பல காரணிகளுக்கு இடையிலான ஊடாட்டத்தாலும் விளைவதாகவும் அமைகிறது.[46]
நோய் உருவாக்கம்[தொகு]
இடம்பெயர்ந்த கருப்பை அகணி இழைய உருவாக்கம் சார்ந்த முதன்மைக் கோட்பாடுகளாக 1870 களிலேயே பின்னேகு மாதவிடாய்ப் பாய்வு , மூல்லெரியப் பிறழ்வுகள், வயிற்றறை மூப்புக்கல வளர்ச்சி, முகிழ் உயிர்க்கலங்களின் குழல்சார் புரதச்(ஊன்மச்) சிதைவு, அறுவைவழி இழைய(உறுப்பு)மாற்றம் ஆகியன எடுத்துரைக்கப்பட்டுள்ளன. ஒவ்வொரு கோட்பாடும் கீழே விவரிக்கப்படுகின்றன.[10][91][92]
பின்னேகு மாதவிடாய்ப் பாய்வுக் கோட்பாடு[தொகு]
பின்னேகு மாதவிடாய்க் கோட்பாடு ( ஒட்டிழையக் கோட்பாடு அல்லது இழையமாற்றக் கோட்பாடு) இடம்கல் கருப்பை அகணியாக்கத்துக்குப் பரவலாக ஏற்கப்பட்டக் கோட்பாடாகும்.மகளிர் மாதவிடாய்ப் பாய்வில் சில கருப்பை சிதிலங்கள் அல்லது சிதைவுகள் பலோப்பியக் கழல்களுக்கும் வயிற்றறை உறை அல்லது பிரிபடலக் குழிக்கும் பின்னோக்கிப் பாய்ந்து, வயிற்றறை உறையின் மேற்பரப்பிலுமடிவயிற்றுக் குழிகளிலும் அகப்படலமாக ஒட்டிக்கொள்கின்றன என முன்மொழிகிறது. இங்கு இச்சிதைவுகள் இழையங்களை ஊடுருவுகிறது அல்லது மேற்படலமாக படிகிறது. கருப்பை அகணியின் உருமாற்றத்தின் எந்தக் கட்டத்தில் இடமகல் கருப்பை அகணியாக்க முகிழ்கலங்களும் வயிற்றகக் கலங்களும் அல்லது இழையங்களும் உருவாகின்றன என்பது இதுவரை தெளிவாக அறியப்படவில்லை.[46][91][93]
இந்தக் கோட்பாட்டை நிறுவும் சான்றுகள் முன்பு நடத்திய நோய்ப்பரவல் சார்ந்த ஆய்வுகளில் இருந்து பெறப்பட்டவையாகும். இதற்கு வயிற்றறை உறைக்குழிகளில் கருப்பை அகணி இழையங்கள் பொருத்தி கருப்பை அகணி நைவுகளாகவும் பின்னேகும் மாதவிடாய்ப் பாய்வாகவும் உருமாறுகின்றனவா என ஆய்வு செய்யப்பட்டது; இந்த ஆய்வு கொறிணி, மாந்தரல்லாத முதனிகளில் நிகழ்த்தப்பட்டபோது, கருவளர் சுழற்சி சுரப்பினால் கருப்பை அகணி இழையம் உதிர்ந்து இடமகல் கருப்பை அகணியாக்கத்தை உருவாக்க வில்லை; மாறாக, மாதவிடாய்ச் சுழற்சியுள்ள இரீசசுவகை குரங்குகளிலும் பாபூன்களிலும் நிகழ்த்தியபோது, நேர்முக விளைவுகள் ஏற்பட்டன.[94]
இடமகல் கருப்பை அகணியாக்க நேர்வுகள் அனைத்தையும் பின்னேகு மாதவிடாய்க் கோட்பாட்டால் மட்டுமே விளக்க முடியாது; எனவே, இடம்பெயர்ந்து நோய்ப்பரவலையும் பின்னேகு மாதவிடாய்ப் பாய்வு உள்ள சிலரில் ஏன் இடமகல் கருப்பை அகணியாக்கம் நிகழவில்லை என்பதையும் விளக்க, மரபியல், தன்னியற்காப்பியல், முகிழ்கல இடம்பெயர்வு வயிற்றக இழைய வளர்ச்சி போன்ற கூடுதலான காரணிகள் தேவைப்படுகின்றன. மேலும், இடமகல் கருப்பை அகணியாக்கம் பின்னேகு மாதவிடாய்ப் பாய்வு நிகழாத பெயர்பாலின ஆண்களிலும்[95] கருக்குழவிகளிலும்[96] பூப்புறாத பெண்களிலும் கூட அமைதல் அறியப்பட்டுள்ளது.[97][98]
மூளையிலும் நுரையீரல்களிலும் ஏன் இடமகல் கருப்பை அகணி நேர்வுகள் ஏற்படுகின்றன என்பதை விளக்க பின்னேகு மாதவிடாய்க் கோட்பாட்டில் மேலும் சில கூடுதல் கோட்பாட்டு விளக்கங்கள் தேவைப்படுகின்றன.[99][100] இக்கோட்பாடு பல்வேறு பல சிக்கல்களைக் கொண்டுள்ளது.[101]
ஆய்வாளர்கள் மாதவிடாய்ப் பின்னேகும் பாய்வின் தொடர் சுழற்சி தாக்கத்தை இயற்காப்பு அமைப்பினால் தாக்குபிடிக்க இயலாமைக்கான வய்ப்புள்ளதா என ஆய்வு செய்துவருகின்றனர். இந்தச் சூழலில், இடமகல் கருப்பை அகணி நோய்க்கும் தன்னியற்காப்பு நோய்க்கும் ஒவ்வாமை எதிர்வினைகளுக்கும் நச்சுப் பொருட்களின் தாக்கத்துக்கும் இடையில் உறவுள்ளதா எனும் ஆய்வில் இப்போது ஆர்வம் குவிந்துள்ளது.[102][103]இடமகல் கருப்பை அகணிக்கும் தன்னியற்காப்பு நோய்க்கும் நச்சுப் பொருட்களுக்கும் இடையில் காரண காரிய உறவுள்ளதா என்பது இன்னமும் தெள்வாகவில்லை. இடமகல் கருப்பை அகணி நோயாளிகளில் பேருண்ணிச் சுரப்பு விளைபொருட்கள் போன்ற இயற்காப்பு அமைப்பு மாற்றங்கள் அமைகின்றன; ஆனால், இவை நோயின் ஒழுங்கின்மைக்குப் பங்கலிக்கிறதா அல்லது நோயின் எதிர்வினைகளா என்பது அறியப்படவில்லை.[104]
இடமகல் கருப்பை அகணி நைவுகள் இயல்நிலை கருப்பை அகணியில் இருந்து உயிர்வேதியியல், இயக்குநீர்த் துலங்கல்(எதிர்வினை), இயற்காப்பியல், அழற்சித் துலங்கல் ஆகிய உடலியக்கங்களில் வேறுபடுகின்றன.[105][10] இடமகல் கருப்பை அகணியை உருவாக்கும் உயிர்க்கலங்கள் அல்லது இழையங்கள் நோயால் ஏற்பட்ட பக்கவிளைவுத் திரட்சியாகும்.[46] இதேபோல, இடமகல் கருப்பை அகணி நோயாளிகளில் வயிற்றறை உறை இடையடுக்கில் அணுக்கச் சந்தி இழப்பு போன்ற மாற்றங்கள் ஏற்படுகின்றன. ஆனால், இந்த மாற்றங்கள் அல்லது விளைவுகள் இந்த நோயால் ஏற்பட்டதா என்பது இதுவரை அறியப்படவில்லை.[104]
முதல் மாதவிடாய்க்கு முன்பு மிகவும் அருகியே கன்னித்திரை கிழிபடுகிறது; அப்படி கிழிதல் கண்டுபிடிக்கப்படுவதில்லை. குருதியும் கருப்பை அகணியும் கருப்பைக்குள்ளேயே சிறைபடுகின்றன; பெரும்பாலும் இந்த உள்ளடைப்பு அறுவைத் துளைப்பால் தான் நீக்கப்படுகிறது. நலவாழ்வுப் பணியாளர் இந்தக் குறைபாட்டை எதிர்கொள்ள முடிவதில்லை; காய்ச்சல் போன்ற அறிகுறிகள் ஏர்பட்டாலும் இது தவராகவே நொயறியப்பட நேர்கிறது; அல்லது பல மாதவிடாய்ச் சுழற்சிகள் கடக்கும் வரையில் புறந்தள்லப்படுகிறது. சரியாக நோயறியப்படும்போது, கருப்பை அகணியும் பாய்மங்களும் கருப்பையையும் பலோப்பியக் குழல்களையும் நிரப்பி, மாதவிடாய் எதிர்த்திசையில் பாய வைக்கின்றன. இதனால், இடமகல் கருப்பை அகணி உருவாகிறது. இடமகல் கருப்பை அகணி உருவாக்கத்தின் முதல் கட்டம் மாதவிடாய் தொடங்கியதில் இருந்து அறுவை இடையீடு மேற்கொள்ளப்படும் வரை கடக்கும் காலம் வேறுபடுகிறது.
பின்னேகும் மாதவிடாய் இடமகல் கருப்பை அகணியை உருவாக்குகிறது என முதன்முதலில் ஜான் ஏ. சாம்ப்சன் முன்மொழிந்தார்.[91][106]
பிற கோட்பாடுகள்[தொகு]
- முகிழ் உயிர்க்கலங்கள்: இடமகல் கருப்பை அகணி எலும்புநல்லியின் முகிழ் உயிர்க்கலங்களில் இருந்தும் வாய்ப்புள்ள பிற வாயில்களிலலிருந்தும் உருவாகலாம். குறிப்பாக, இந்தக் கோட்பாடு இடுப்பில் இருந்து மிகத் தொலைவில் அமைந்த நுறையீரல்களிலும் மூளையிலும் உருவாகும் இடமகல் கருப்பை அகணியை விளக்குகிறது.[92]
- குழல் ஊன்மச்(புரதச்) சிதைவாக்கம்: இக்கோட்பாடு நோயாக்கத்தில் ஈடுபட்டுள்ள எலும்புநல்லி முகிழ் உயிர்க்கலங்களின் புத்தாய்வால் செம்மைபடுத்திய 1927 ஆண்டையக் கோட்பாடாகும்.[92]
- சுற்றுச்சூழல்:சுற்றுச்சூழல் நச்சுகளான டையாக்சினும்( ஈராக்சைடு மருந்து) நிக்கலும் இடமகல் கருப்பை அகணிய உருவாக்கலாம்.[107][108]மாந்த உடலில் டையாக்சினும் அதையொத்த சேர்மங்களும் உயிரியலாகத் திரள்கின்றன. இதைப் பற்ரிய ஆய்வுகள் மேலும் தேவையாகின்றன; என்றாலும் " அழற்சி போன்ற உடலியக்கங்களை டையாக்சினை ஒத்த சுற்றுசூழல் வேதிமங்கள் உருவாக்கி இயல்புநிலை கருப்பை அகணி, இயற்காப்பு உயிர்க்கலங்கள் சாய்ந்த உடலியக்கவியலை மாற்றும் நிலைமை உருவாகிறது; இதனால் வயிற்றறை உறைக்குழிகளிலும் இயல்புநிலை இயற்காப்பு இழையங்களிலும் நிலையான அகணியாக்க இழையத்தைப் படியவைக்கின்றன".[109]வேறு சுற்றுச்சூழல் காரணிகளால் இடமகல் கருப்பை அகப்படலம் ஏற்படக்கூடும் என்ற ஐயம் வளர்ந்துவருகிறது, குறிப்பாக சில நெகிழி, நுண்ணலை அடுப்புகளில் சில நெகிழிப் பாத்திரங்களைப் பயன்படுத்தி சமைத்தல் ஆகியவற்றைக் குறிப்பிடலாம்.[110] நமது உணவில் உள்ள பூச்சிக்கொல்லி மருந்துகளாலும் இயக்குநீர்களாலும் இயக்குநீர் சமநிலையின்மை ஏற்படுவதாக பிற சில்ல சான்றுகள் பரிந்துரைக்கின்றன.
- மூல்லெரியப் பிறழ்வுகள்:இது ஒரு போட்டிக் கோட்பாடாகும், இடமகல் கருப்பை அகப்படல இழையங்களாக மாறக்கூடிய வாய்ப்புள்ள உயிர்க்கலங்கள், கரு வளர்ச்சி, உறுப்பு வளர்ச்சியின்போது பட்டைத் தழும்புகளாக அமைகின்றன என இது கூறுகிறது. கருவளர்காலத்தின் 8-10 வாரங்களில் பெண் இனப்பெருக்கத் (முல்லேரியன்) தடவழி கொஞ்சம் கொஞ்சமாக கீழ் நோக்கி நகர்வதால், இந்தத் தழும்புகள் அவற்றைப் பின் தொடர்கின்றன. தொடக்க நிலை கருப்பையக உயிர்க்கலங்கள் நகரும் கருப்பையிலிருந்து இடம் மாறி நோயாக்க விதைகள் அல்லது முகிழ்கலங்களாக செயல்படுகின்றன. இந்தக் கோட்பாட்டைக் கரு இழையக்கூறு ஆய்வு நிறுவுகிறது.[96]
- வயிற்றறை மூப்புக்கல வளர்ச்சி: வயிற்றறைக் கலங்கள் வயிற்றகணிக் கலங்களுக்கும் வயிற்றறை உறைப் பிரிபடலக் கலங்களுக்கும் மூதாதைக் கலங்க்களாகும். இவை அழற்சிவழிக் கிளரப்பெற்று ஒன்று மற்றொன்றாக உருமாற்றம் பெறவல்லவை.[91][111]
- நுண்குழலாக்கம்:இடமாறிய வயிற்றறை இழையத்தின் 37% நுண்குழல் புறணி அதன் அகணியின் முன்னோடிக் கலங்களில் இருந்து தோன்றுகிறது. இவை இயல்பாக மரபான குருதிக்குழலாக்கத்தால் உருவாகாமல் குருதியோட்ட இழையங்களால் உருவாகின்றன.[112][தெளிவுபடுத்துக]
- நரம்பிணர் வளர்ச்சி:இடமகல் கருப்பை அகணியாக்கத்தில் வெளிப்படும் புதிய நரம்பு நாரிழைகளின் உயர்வு இடமாறிய அகணி இழைய உருவாக்கத்தை முழுமையாக விளக்க முடிவதில்லை. மேலும் பின்னதன் வலியுணரும் அளவு முன்னதோடு உறுதியான ஒட்டுறவும் கொண்டிருப்பதில்லை.[113][தெளிவுபடுத்துக]
- தன்னியற்காப்பு நோய் அல்லது கிரேவ்சு நோய்: இந்தத் தன்னியற்காப்பு நோய் கேடயச் சுரப்புமிகை, கேடயச் சுரப்புக் கரணை, கண் தசை நோய், தோலகணி நோய் ஆகிய வடிவங்களாக வெளிப்படுகிறது. இடமகல் கருப்பை அகணி நோயாளிகளுக்கனிந்தக் கிரேவ்சு நோய் உயர்வீதத்தில் அமைகின்றது. கிரேவ்சு நோய்க்க்ம் இடமகல் கருப்பை அகணிக்கும் இடையிலான வலுவான இணைப்புகளில் ஒன்றாக தன்னியற்காப்பு அமைகிறது.[114][115]
- உயிரகமேற்றத் தகைவு(ஆக்சிசனேற்றத் தகைவு):வயிற்றறை உறையின் இடையடுக்கு அழிவுதரும் இரும்புப் பாய்வு இடமாறிய இடமகல் க்கருப்பை அகணி இழைய ஒட்டுதலை உருவாக்குகிறது.[116] வயிற்றறை உறை இரும்புமிகைவு குருதிச் சிவப்புக்கல அழிவால் ஏற்படுகிறது; இதில் இரும்பு பிணைந்த புரதமான குருதிப்புரதம் நிறைந்திருக்கும். இது மாந்த இரும்பு வளர்சிதை மாற்றக் குறைபாடாகும்.[116] இடமகல் கருப்பை அகணியுல்ள நோயாளிகளில் இயல்பானவர்களை விட உயிரகமேற்ற தகைவு செயல்பாடும் மீஆக்சைடு நேர்மின்னணுக்களும் பெராக்சைடுகள் போன்ற உயிரக எதிர்வினைப் பொருட்களும் உயரளவில் அமைவதாக அறிவிக்கப்பட்டுள்ளது.[116] உயிரகமேற்றத் தகைவும் கூடுதலான உயிரக எதிர்வினைப் பொருட்களும் இருப்பது இழையத்தை சிதைத்து வேகமான கலப்பிளவுகளை உருவாக்குகிறது.[116] இந்த உயிரகமேற்றத் தகைவு பல உயிர்க்கலத் தடவழிகளைத் தூண்டி இடமகல் கருப்பை அகணிக் காயத் தழும்புகளைப் பரவச் செய்கிறது. இந்தத் தடவழிகளில் உயிர்க்கலப் பிளவூக்கப் புரதக் கினேசு ( MAPK ) தடவழியும் உயிர்க்கலப்புறக் குறிகை சார்ந்த கினேசு (ERK) தடவழியும் உள்ளடங்கும்.[116]உயிர்க்கலப் பிளவூக்கப் புரதக் கினேசு ( MAPK ) தடவழி, உயிர்க்கலப்புறக் குறிகை சார்ந்த கினேசு (ERK) தடவழி ஆகியவற்றின் செயலூக்கம் c-Fos, c-Jun ஆகிய அளவுகளை உயர்த்துகிறது; பின்னவை இரண்டும்முதனிளைப் புற்றீனிகளாகும். இவை உயர்நிலைத் தழும்புகளை உருவாக்க வல்லன.[116]
- பெண்மைச் சுரப்புகள்: இடமகல் கருப்பை அகப்படலம் என்பது பெண்மைச் சுரப்பு சார்ந்துள்ள ஒரு நிலையாகும், மேலும் இதனால், இது இனப்பெருக்கக் காலத்தின் போதே முதன்மை பெறுகிறது. ஓர்வுப் பதக்கூறுகளில் இருந்து, இடமகல் கருப்பை அகணியைஉருவாக்கவும் அல்லது கட்டுக்குள் வைத்துப் பேணவும் பெண்மைச் சுரப்பி இன்றியமையாத ஒன்றாகும் என தெரியவந்துள்ளது. நோயைக் கட்டுப்படுத்துவதற்காக மருத்துவம் பெண்மைச் சுரப்பு அளவைக் குறைப்பதை மட்டுமே குறிக்கோளாகக் கொண்டிருப்பதில்லை. கூடுதலாக, பெண்மைச் சுரப்பைத் தொகுக்கும் நொதியான அரோமட்டேசு பற்றிய இந்த ஆராய்ச்சி, மாதவிடாய் நிறுத்தம், கருப்பை அகற்ற அறுவைக்குப் பின்னர் எவ்வாறு, ஏன் இந்நோய் இருக்கிறது என்பதற்கான சான்றுகளை வழங்கியுள்ளது.
வலிக்கான காரணம்[தொகு]
இடமகல் கருப்பை அகணி வலிதரும் இயங்கமைப்பு ஆராய்ச்சிநிலையிலேயே உள்ளது. ஏனேனில் இடமகல் கருப்பை அகணியுல்ள பல பெண்கள், தங்கள் மாதவிடாயின் போது அல்லது அந்த நேரத்திற்கு அருகிலேயே வலியை உணர்கிறார்கள், மேலும் இதனால் கூடுதல் மாதவிடாயானது ஒவ்வொரு மாதவிடாயின் போதும் இடுப்புப்பகுதியில் தவறிச்செல்லலாம், சில ஆராய்ச்சியாளர்கள் இடமகல் கருப்பை அகணியுள்ள நோயாளிகளில் மாதவிடாய் நிகழ்வுகள் ஏற்படுவதைக் குறைப்பதற்கு முயன்றுவருகின்றனர்.
இடமகல் கருப்பை அகப்படலக் காயங்களகியக்குநீர்த் தொடர்பான தூண்டல்களுக்கு நன்கு துலங்குகின்றன, மேலும் அவை மாதவிடாயின் போது "குருதிப்போக்கும்" ஏற்படுத்தலாம். குருதி உள்ளேயே உறைந்து வீக்கத்தை உண்டாக்குகிறது, மேலும் இது சைட்டோகின்சின் செயலாக்கத்துடன் கூடிய அழற்சித் துலங்கல்களையும் தூண்டுகிறது. இந்தச் செயலாக்கமே வலியை உண்டாக்கலாம் எனக் கருதப்படுகிறது.
உள்ளே உள்ள உறுப்புகளை ஒன்றுடன் ஒன்று பிணைத்து ஒட்டி உறுப்பு இடமாற்றத்தை உண்டாக்கும் நிகழ்வான ஒட்டுதல்களினாலும் (அக தழும்பு இழைய) வலி ஏற்படலாம். பெல்லோப்பியன் குழாய்கள், அண்டகங்கள், கருப்பை, குடல்கள் மற்றும் சிறுநீர்ப்பை ஆகிய இடங்களில், மாதவிடாய்க் காலத்தில் மட்டுமின்றி நாள்தோறும் வலி இருக்கும் வகையில் அவை ஒன்றுடன் ஒன்று கட்டுண்டிருக்கலாம்.
வருமுன் காப்பு[தொகு]
சாராயம், காபி குடித்தலைத் தவிர்ப்பதும் ஒழுங்கான உடர்பயிற்சியும் இடமகல் கருப்பை அகணி இடரைக் குறைப்பதுபோலவே, வாய்வழி கருத்தடை மாத்திரைகளை உட்கொள்வதும் இந்நொயின் இடரை மட்டுப்படுத்தும் என்பதைச் சில சான்றுகள் காட்டுகின்றன.[2][12]
நோய் மேலாண்மை[தொகு]
இடமகல் கருப்பை அகணிக்கு முழுத்தீர்வேதும் இல்லையென்றாலும், நோய்தரும் வலி, நோய்சார்ந்த கருவுறாமை இரண்டையும் எதிர்கொள்ள இருவகை மருத்துவ இடையீடுகள் பயனுள்ளன.[117] பல நேர்வுகளில் மாதவிடாய் நிறுத்தம்( இயற்கையானதோ அறுவை வழியானதோ) நோய்ச் செயலாக்கத்தை மட்டுபடுத்துகின்றன.[118] இனப்பெருக்க ஆண்டுகளில் இடமகல் கருப்பை அகணிதரும் வலியைக் கையாள்வதும் நோய்ச் செய்லாக்க முன்னேற்றத்தைக் கட்டுக்குள் வைப்பதும் தேவைப்படும்போது கருவுறுதிறத்தைப் பேணுவதுமே இலக்காக அமைந்துவிடுகிறது. இளமகளிரில்லிடமகல் கருப்பையகணி இழையங்களை நீக்குவதற்கும் அண்டகங்களின் இயல்புநிலை இழையங்கள் சிதையாமல் பேணவும் அறுவைமுறை மேற்கொள்ளப்படுகிறது.[10][119]
அறிகுறிகளை வைத்து, புறஒலி அலகீட்டுக் கண்டுபிடிப்புகளும் விரிவான மருத்துவரின் ஆய்வுக்கும் பிறகு வேறு வலிமையான காரணங்கள் இல்லையென உறுதியானதும் வலிக் கையாளுகை(நீக்க/குறைப்பு) மருந்துகளைத் தர தொடங்கிவிடலாம்.[120]
பொதுவாக, அறுவைவழி உறுதியாக இடமகல் கருப்பை அகணி நோயறிந்ததும், நோய்த்தணிக்கும் நடவடிக்கைக்களை மேற்கொள்ளலாம். அடுத்த தொடர் நடவடிக்கைகள் மருதுவ நடைமுறைச் சூழலைச் சார்ந்தமையும்: கருவுறாமை சிக்கல் இல்லாதவர்களுக்கு அறிகுறிகள் சார்ந்து வலிக் கையாளும் மருந்துகளையும் வாய்ந்தவர்களுக்கு இயற்கை மாதவிடாய்ச் சுழற்சியைக் கட்டுபடுத்தும் மருந்துகளையும்தரலாம்; கருவுறாமைச் சிக்கல் உள்ளவர்களுக்கு, அறுவைக்குப் பிறகு, கருவுறலை மேம்படுத்தும் மருந்துகளைத் தரலாம் அல்லது செயற்கைக் கருத்தரித்தலுக்கான மருத்துவத்தை மேற்கொள்ளலாம்.
ஓர் முறையான 2020 ஆம் ஆண்டைய கோச்சிரான் மீளாய்வு, அனைத்து வகை இடமகல் கருப்பை அகணியாக்கத்துக்கும், " நோயறிதலுக்கான வயிற்றக நோக்கல் அறுவைமுறையை விட முறையான வயிற்றக நோக்கல் அறுவைமுறை வலியை மேம்படுத்துகிறது என்பதை உறுதிபடுத்த முடியாது".[121]
அறுவை மருத்துவம்[தொகு]
வயிற்றகநோக்கி அறுவை செய்யப்பட்டால், பொதுவாக அதை திறந்த முறையில் செய்யாமல் திறவுத்துளைப்பு முறையில் மட்டுமே செய்யவேண்டும்.[71] அறுவை மருத்துவத்திலமிடமகல் கருப்பை அகணியையும் மின்நுண்திரட்சியையும் வெட்டியெடுத்தல் அல்லது மட்டுபடுத்தல்,[122] கருப்பை ஒட்டுதல்களை வெட்டியெடுத்தல், கருப்பைக் கட்டிகளை அகற்றல் ஆகியவற்றால் கூடியவரை இயல்பான இடுப்பக உடற்கூறு மீட்கப்படவேண்டும்.[71][123]
வயிற்றநோக்கியியல் அறுவையைப் பயன்படுத்தும்போது, இடமகல் கருப்பை அகணீழையத்தையும் ஒட்டுதல்க்களையும் நீக்க திறவுத்துளைப்பின் உள்ளே சிறு கருவிகள் நுழைக்கப்படுகின்றன. திறவுத்துளைகள் மிகச் சிறியதாக அமைவதால் அறுவை முடிந்த பிறகு மிகச் சிறிய தழும்புகளே அமைகின்றன. இதனால், நோயாளிகள் அறுவைக் காயத்தில் இருந்து வேகமாக மீள்கின்றனர்; ஒட்டுதல் சார்ந்த இடரும் குறைகிறது.[124]
ஆழ்நிலை இடமகல் கருப்பை அகணியைப் பொறுத்தவரையில், முடிச்சுகளைத் துண்டு துண்டாக வெட்டியெடுத்தல் அல்லது சீவியெடுத்தலே விளைவு மிக்கதாக அமைந்தாலும், இதனால் விளையும் சிக்கல்களில் 4.6% வீதம் பெரும்பான்மையதாய் அமைந்துவிடுகிறது.[125]
வரலாற்றியலாக, கருவுற விரும்ம்பாதவர்களுக்கு கருப்பையகற்றம் இடமகல் கருப்பை அகணிக்கான தீர்வாக அமைகிறது. கருப்பை சுரப்பிழையக் கட்டியுள்ளவர்களுக்கு கருப்பையகற்றம் நலம்பயப்பதாக உள்ளது. என்றாலும், இதை இடமகல் கருப்பை அகணி இழையத்தை வெட்டியெடுப்பதோடு செய்யவேண்ன்டும். கருப்பையகற்றத்தோடு கருப்பை அகணி இழையத்தை வெட்டியெடுக்காவிட்டால், வலிதொடரும் வாய்ப்புள்ளது.[71]
இடமகல் கருப்பை அகப்படலத்திற்கான முழுமையான மருத்துவத்தில் கருப்பை மற்றும் குழாய்களும் மற்றும் அண்டகங்களும் அகற்றப்படுகின்றன; இதனால் இனப்பெருக்கத்திற்கான வாய்ப்பும் இல்லாமல் போகிறது. பொதுவாக செயலிழக்கவைக்கும் அளவிலான நாள்பட்ட வலி இருந்து அது மருத்துவத்துக்குப் பணியாதவகையில் இருந்தால் மட்டுமே முழுமையான அறுவை மருத்துவம் செய்யப்படுகிறது. முழுமையான அறுவையைச் செய்துகொள்ளும் அனைத்து நோயாளிகளுமே வலியிலிருந்து விடுபடுவர் என்பது உறுதியில்லை.
வலி மிகுந்துள்ள நோயாளிகளுக்கு, முன்னிடுப்பெலும்பு நரம்பறுவையைச் செய்யலாம், இதில் கருப்பைக்குச் செல்லும் நரம்புகள் வெட்டப்படுகின்றன. இருப்பினும், உறுதியான மருத்துவச் சான்றுகள் இடுப்புப் பகுதி வலி நடுக்கோட்டு மையம் கொண்ட தன்மை கொண்டதாக இருக்கும்போது, முன்னிடுப்பெலும்பு நரம்பறுவை வலி நீக்கத்திற்கு மிகவும் பயனுள்ளது எனக் காண்பித்தன, ஆனால் வலி வயிற்றுப்பகுதியின் வலது, இடது பக்கப் பகுதிகளுக்கும் பரவினால் இது செயல்திறன் மிக்கதல்ல என்றும் அவ்வாய்வு காண்பித்தது. இந்த செயலாக்கத்தில் வெட்டப்பட வேண்டிய நரம்புகள் பெண்களின் இடுப்புப் பகுதியின் நடுக்கோட்டின் மையப் பகுதியைக் கடந்தே செல்கின்றன என்பதே இதற்குக் காரணமாகும். இதற்கும் மேல், முன்னிடுப்பெலும்பு நரம்பறுவை செய்துகொண்ட பெண்களுக்கு இடுப்பகக் குருதிக்கட்டி ஏற்படலாம்; நாள்பட்ட மலச்சிக்கலும் சிறுநீர்ச் சிக்கலும் கூட இருக்கும்; இவை மருந்து எடுத்துக்கொண்டாலும் சரியாவதில்லை; ஏனெனில் இந்த அறுவையின்போது அப்பகுதியில் இருக்கும் இணைபரிவு நரம்பில் ஏதேனும் சிதைவு ஏற்பட்டிருக்கலாம்.[71]
நோய் மீளாக்கம்[தொகு]
அறுவை அல்லது மருத்துவ இடையீட்டுக்குப் பிறகு இடமகல் கருப்பை அகணி உருவாக்கும் அடிப்படைச் செயல்முறைகள் தம் செயறுவதில்லை. ஓராய்வு வயிற்றகநோக்கியியல் அறுவைக்குப் பிறகு, ஓராண்டுக்குள் 30% வீதத்தில் dysmenorrhea மீளத் தோன்றுகிறது. அறுவையின்போது முழுமையாக காயத்தழும்புகள் நீக்கபட்டிராவிட்டால் அவை அதே இடத்தில் மூளுயிர்ப்பு பெறுகின்றன. இடமகல் கருப்பைக்கட்டி நீக்கத்தோடு ஒப்பிடுகையில், ஒருங்கொளி மட்டுப்படுத்தல் இடத்தில் தொடக்கநிலை வீதத்திலோ அல்லது மேலும் உயர்வான வீதத்திலோ நோய் மீளாக்கம் ஏற்படுவதாக அய்வுகள் காட்டுகின்றன; முதல் அறுவைக்குப் பிறகு நேர்ந்ததைப் போலவே, நோய் மீளாக்கம் மீளச் செய்யப்படும் வயிற்றகநோக்கியியல் அறுவைக்குப் பிறகும் நேர்கிறது. இடமகல் கருப்பை அகணி கருப்பையற்றத்துக்குப் பிறகும் இருபுறப் பலோப்பியக்குழல்-அண்டக அகற்றத்துக்குப் பிறகும் கூட மீளவரலாம். இதன் மீளாக்க வீதம் 10% ஆக அமைகிறது.[126]
பேணுகைநிலை அறுவைக்குப் பிறகான ஆழ்நிலை இடமகல் கருப்பை அகணியின் மீளாக்க வீதம் இரண்டாண்டுகளில் 21.5% ஆகவும் ஐந்தாண்டுகளில் 40-50% ஆகவும் அமைகிறது.[127]
அறுவைக்குப் பிறகான ஆழ்நிலை இடமகல் கருப்பை அகணியின் மீளாக்க வீதம் 1% அளவினும் குறைவாக அமையும்.[128]
மேலும் அடுத்ததாக கருப்பையகற்றம் செய்யப்படாவிட்டால் அல்லது மாதவிடாய் நிற்காவிட்டால் நோய் மீளாக்க வீத மதிப்பு 40 % ஆக உயர்கிறது.[123] நோயாளிகளின் கண்காணிப்பில் குறிப்பிட்ட காலத்திற்கொரு முறை செய்யும் மருத்துவ ஓர்வும் புறஒலி அலகீடும் உள்ளடங்கும். இடமகல் கருப்பை அகப்படல நோயாளிகளைக் கண்காணிக்க, CA 125 எனும் ஊனீர் எதிர்பொருள்முறியும் பயன்படுத்தப்பட்டு வருகின்றன.
இடுப்பக அறுவையின் இடர்களும் பாதுகாப்பும்[தொகு]
அறுவைக்குப் பின் உருவாகும் சிக்கல்களின் இடர், அறுவையின்போது செய்யப்பட்ட காயத் தழும்புகளின் வகைகளைப் பொறுத்தது.[122]
இடுப்பக அறுவைக்குப் பிறகு 55% முதல் 100% பேருக்கு இடுப்பக ஒட்டுதல்கள் ஏற்படுகின்றன;[129]இதனால், கருவுறாமை, நாட்பட்ட அடிவயிற்று, இடுப்பக வலி, மீள அறுவை மேற்கொள்வதில் சிக்கல் ஆகியன விளையும். திரெகானின் தாற்காலிக அண்டகத் தொங்கவிடல்( அறுவைக்குப் பிறகு, ஒருவாரம் வரை அண்டகங்களைத் தொங்கவிடும் நுட்பம்) நுட்பத்தைப் பயன்படுத்தி, இடமகல் கருப்பை அகணி அறுவைக்குப் பின் ஒட்டுதல்கள் தோன்ற்வதைக் குறைக்கலாம்.[130][131]
அண்டகத்தை நீக்காமல், அண்டகக் கட்டியை நீக்குவது பாதுகாப்பானாறுவைச் செயல்முறையாகும்.[122]
இயக்குநீர் மருத்துவம்[தொகு]
- இயக்குநீர் கருத்தடைக் கோட்பாடு: வாய்வழி கருத்தடை மருந்துகள் இடமகல் கருப்பை அகப்படலத்துடன் தொடர்புடைய மாதவிடாய் வலியைக் குறைக்கிறது. மேலும் உடன் இடமகல் கருப்பை அகணிக்கான மரபுவழி அறுவைவழி கருப்பை அகணிக் கட்டிகளின் மீள்வரவு வீதத்தையும் குறைக்கிறது.[132] பிளேசெபோவுடன் கூட்டு வாய்வழி கருத்தடை மாத்திரை ஒப்பீட்டுக்கு இரு ஆய்வுகள் மட்டுமே உள்ளதால், அதாவது தரவு பகுப்பாய்வு செய்ய போதுமான இரண்டையும் உள்ளடக்கிய வேறு ஆய்வுகள் இல்லாமையால், ஓர் 2018ஆம் அண்டைய முறையான கோச்சிரான் மீளாய்வு, இடமகல் கருப்பை அகணி மருத்துவத்துக்குப் பிளேசெபோவுடன் கூட்டு வாய்வழி கருத்தடை மாத்திரை பயன்படுத்தும்போது வலியைக் கையாளும் விளைவுறுதிறனை மதிப்பிட போதுமான சான்றில்லை எனக் காட்டியது .[133] அண்மையில் சீசனால் ஓர் ஆண்டுக்கு 4 என்ற அளவிற்குத் தரும்போது மாதவிடாயைக் குறைக்கிறது என அறியப்பட்டுள்ளது.
- கருவளர்ப்பிகள்: இவை இயல்பான மாதவிடாய் அகசுரப்பு வகை வேதிமங்களாகும்; இவை பெண்மைச் சுரப்பியோடு எதிர்வினை புரிந்து இடமகல் கருப்பை அகணியாக்கத்தைத் தடுக்கின்றன. இம்மருத்துவத்தால் மாதவிடாய் நிகழ்வை கட்டுப்படுத்தப்பட்ட வீதத்தில் அல்லது எதிர்நிகழ்வு முறையில் குறைக்கவோ அல்லது அகற்றவோ முடியும். [134]டெனாசோல் (டெனோக்ரின்), கெஸ்ட்ரினோன் ஆகியவை ஒடுக்குத் திறன் கொண்ட பருவகங்களாகும், அவை ஆண்மைச் சுரப்பூக்கச் செயல்பாடுகளைச் செய்து நோயைத் தணிக்கின்றன. [119]இரண்டு மருந்துகளுமே இடமகல் கருப்பை அகணி வளர்ச்சியைத் தடுக்கின்றன,ஆனால் அவை மயிர் மிகைப்பு அல்லது குரல் மாற்றங்களை ஏற்படுத்தலாம் என்பதால் அவற்றை கட்டுப்படுத்தப்பட்ட அளவிலேயே பயன்படுத்த வேண்டும்.[135]ஓர் ஒருங்கிணைந்த ஆய்வு, ஆழ்நிலை உடுருவு இடமகல் கருஓஐ அகணி நோயாளிகளின் வலியை நீக்க டையெனோஜெசுட்டும் நோரெத்திசுட்டெரோனும் உதவுகின்றன எனத் தற்காலிக சான்றுள்ளதாகக் கூறுகிறது.[136]அல்குல் டெனாசோல் ஆழ்நிலை உடுருவு இடமகல் கருப்பை அகணி நோயாளிகளின் வலியை குறைக்கசான்று உள்ளதென ஓர் விரிவான ஆய்வு கூறுகிறது.[136]
- இருபாலினச் சுரப்பு விடுவிப்பு ஒழுங்குபடுத்திகள் (GnRH): இந்த மருந்துகளில் இலியூப்பூரெலின் (உலூப்ரான்) போன்ற GnRH தடுப்பிகள், எலகோலிக்சு ( ஓரிலிசா) போன்ற GnRH தடுப்புமுறிகள் ஆகியன உள்ளடங்கும். இவை பெண்மைச் சுரப்பு மட்டங்களைக் குறைத்து நோயாற்றுவதில் பணிபுரிகின்றன.[137]ஓர் 2010 கோச்சிரேன் குழும ஆய்வு, இருபாலினச்சுரப்பு விடுவிப்பு ஒழுங்குபடுத்திகள் (GnRH), இடமகல் கருப்பை அகணி வலியை தீர்ப்பதில் பிலேசொபோ மருந்தைவிட கூடுதல் விளைவை வலிநீக்கத்தில் காட்டுவதை நிறுவியுள்ளது; என்றாலும் இவை டெனாசோலை அல்லது கருப்பைவழி பெண்மைச் சுரப்பியை விட சிறந்தனவல்ல என்பதோடு டெனாசோலை விட கூடுதலான பக்கவிளைவுகளையும் கொண்டுள்ளது.[137] ஓர் முறையான 2018 ஆம் ஆண்டு சுவீடிய மீளாய்வு GnRH ஒழுங்குபடுத்திகள் கெசுட்டாஜெனை ஒத்த வலிநீக்க விளைவுகளைப் பெற்றிருந்தாலும், எலும்பு அடர்த்தியைக் குறைக்கிறது எனக் காட்டியுள்ளது.[75] இருபாலினச் சுரப்பு ஏற்பி ஒழுங்குபடுத்திகளான மிபெப்பிரிசுட்டோனும் கெசுட்டிர்னோனும் இடமகல் கருப்பை அகணி உருவாக்கும் வலியைக் கையாளும் மருத்துவத்துக்குப் பயனாகும் வல்லமையைப் பெற்றுள்ளன.[138]
- அரோமட்டேசு தடுப்பிகள் பெண்மைச் சுரப்பு உருவாக்கத்தைத் தடுத்து நிறுத்தும் மருந்துகளாகும்; எனவே, இடமகல் கருப்பை அகணி மருத்துவ ஆய்வாளர்களின் கவனத்தை ஈர்த்துவருகின்றன.[139] அரோமட்டேசு தடுப்பிகளாக, அனாசுட்டிரோசோல், இலெட்டிரோசோல் ஆகியன அமைகின்றன. பல கட்டுபடுத்திய ஆய்வுகளால் அரோமட்டேசு தடுப்பிகள் வலியைக் கட்டுபடுத்தி, கெசுட்டாஜென்கள் அல்லது நோரெத்திசுட்டிரோன் அசெட்டேட்டு போன்ற கருத்தடை மருந்துகளுடன் உட்கொள்ளும் போது வாழ்க்கைத் தரத்தையும் குறைவான பக்கவிளைவுகளுடன் கூட்டுவது உறுதிபட நிறுவப்பட்டுள்ளது.[140] வழக்கமாக இவை செயல்முனைவான கட்டிகளை தூண்டி உருவாக்கும் எதிர்விளைவைக் கொண்டிருப்பதால், பல நன்மைகள் இருந்தாலும்,ஈடமகல் கருப்பை அகணி நோயாற்ற அரோமேட்டிகத் தடுப்பிகளைப் பயன்படுத்தும்போது பல கருத்துகளைக் கருதிப் பார்க்க வேண்டியுள்ளது. மேலும், மருந்தளவுகள், நோயாற்றக் கால அளவு, தகுந்த கூடுதல் மருத்துவ முன்னேற்பாடுகள், மேலாளும் முறைமை ஆகியன இன்னமும் ஆய்விலேயே உள்ளன.[141]
பிற மாற்று மருத்துவ முறைகள்[தொகு]
- இயக்குநீர் சமனிலையைப் பேணுவதற்கும் வலியைக் கட்டுப்பாட்டில் வைப்பதற்கும் கடுகுக் குடும்பக் காய்கறிகள் போன்ற இண்டோல்-3-கார்பனோல் உள்ள உணவுகளை உட்கொள்வது உதவியாக இருப்பதாகத் தெரிகிறது,[142] இதே விளைவுகளையே ஒமேகா 3 கொழுப்பு அமிலங்கள் கொடுக்கின்றன, குறிப்பாக ஐக்கோசா பென்ட்டனோயிக அமிலம் (EPA) கொடுக்கிறது.[143] சோயாவின் பயன்பாட்டால் வலி குறையும் அதேவேளையில் அறிகுறிகள் கடுமையாவதால் அதன் பயன்பாடு கேள்விக்குள்ளாகியுள்ளது.[144]
- இடமகல் கருப்பை அகப்படலத்தின் வலிக் கட்டுப்பாட்டுக்கான உடல்நலப் பயிற்சியும் நன்மைகளைக் கொடுப்பதாக ஒரு வெள்ளோட்ட ஆய்வில் கண்டறியப்பட்டுள்ளது.[145] தூக்குதல், நீண்ட நேரம் நிற்றல் அல்லது ஓடுதல் போன்ற உடல் இயக்கங்கள் இடுப்பு வலியை கடுமையாக்கலாம். அடிமுதுகுப் பகுதிகளில் வெப்பமூட்டும் அட்டைகளைப் பயன்படுத்துவதால் தற்காலிகமாக வலி குறையலாம்.
பிற மருந்துகள்[தொகு]
- மெலட்டோனின்: 10 மிகி அளவு மெலட்டோனின் பயன்பாடு இடமகல் கருப்பை அகணி ஏற்படுத்தும் வலியை குறைப்பதாக ஓரளவு சான்று.[146]
- அபினிகள்: மார்பைன் சல்பேட்டு மாத்திரைகளும் பிற அபினி வலிநீக்கிகளும் இயற்கையான வலிநீக்கிகளான எண்டார்பின் வேதிமங்களைப் போலிசெய்து வலியைக் கட்டுபடுத்துகின்றன. மேலும், உகந்தபடி வலியைக் கட்டுபடுத்த பல்வேறு நெடுநேர, குறுநேரச் செயபாட்டு மருந்துகளும் தனியாகவோ கூட்டாகவோ பயன்படுத்தப்படுகின்றன.
- சீன மூலிகை மருந்து அடிவயிற்று அறுவைக்குப் பிறகு கெசுட்டிரினோன், டனாசோலை விட ஒப்பீட்டளவில் கூடுதல் நலம்பயப்பதாக அறிவிக்கப்பட்டுள்ளது; என்றாலும், முறையியலாக தரங்குறைந்த இரு சிறுமுயற்சிகள் குறித்த ஒரு மீளாய்வு, முடிவுகளை விழிப்புடன் விளக்கப்படவேண்டும் எனவும் மேலும் தரமிக்க ஆய்வுகள் மேற்கொள்ளப்பட வேண்டும் எனவும் கருத்துரைக்கிறது.[147]
- செராபெப்டேசு எனும் செரிப்புநொதி பட்டுப்புழுக்களிம் குடலில் காணப்படுகிறது. இது யப்பானிலும் ஐரோப்பாவிலும் அழற்சித் தடுப்பு மருந்தாக பரவலாகப் பயன்படுகிறது.[148] More research is needed but serrapeptase may be used by endometriosis patients to reduce inflammation.[149]
- குருதிக்குழலாக்கத் தடுப்பிகள் இடமகல் கருப்பை அகணி நோய்தீர்க்கும் விளைவு மிக்கதாக மருத்துமனைச் சான்றேதும் இல்லை.[150] ஆய்வக, களச் செய்முறை நிலைமைகளில்லிடமகல் கருப்பை அ௸அணிச் சிதைவுகளைத் தடுக்கும் விளைவுள்ள சேர்மங்களாக, வளர்ச்சிக் காரணித் தடுப்பிகள், களக் குருதிக்குழலாக்கத் தடுப்பிகள், புமாகில்லின் நிகரிகள், சுட்டாட்டின்கள், சுழற்சி உயிரகநொதி-2 தடுப்பிகள், தாவர வேதிச் சேர்மங்கள், இயற்காப்புக் குறிமுறையேற்றிக்கள், டோப்பாமைன்முறிகள், பெரோஆக்சிசோம் விரவி ஊக்கிய ஏற்பிமுறிகள், கருவளர்ப்பிகள், டனாசோல், இருபாலின இயக்குநீர் விடுவிப்புத் தடுப்பிகள் ஆகியன அமைகின்றன.[150]என்றாலும், இந்த மகமைப் பொருட்களில் பல தேவையற்ற பக்கவிளைவுகளைக் கொண்டுள்ளன; எனவே கூடுதலான ஆராய்ச்சி தேவைப்படுகிறது. ஒரு சிறந்த மருத்துவம் க்கருத்தடையில்லாமல் அழற்சியைக் குறைத்து நோய் அறிகுறிகளையும் குறைத்தல் நல்லது.[151][152]
- பென்ட்டாக்சிபில்லைன் எனும் இயற்காப்பு ஒழுங்குபடுத்தி, இடமகல் கருப்பை அகணி நோயாளிகளின் வலி தீர்ப்பதையும் கருவுறல் வீதத்தையும் மேம்படுத்துவதாகக் கோட்பாட்டியலாகக் கூறப்படுகிறது. இருவகைப் பயன்பாடுகளிலும் இதன் விளைவுறுதிறத்தையும் பாதுகாப்பையும் நிறுவும் போதுமான சான்றேதும் இதுவரை இல்லை.[153]நடப்பு அமெரிக்க மகப்பேறியலாளர் பேராய(ACOG) வழிகாட்டுதல்களின் செந்தர வரன்முறைக்களில் பென்ட்டாக்சிபில்லைன் போன்ற இயற்காப்பு ஒழுங்குபடுத்திகள் உள்ளடக்கப்படவில்லை.[154]
- பருவகஞ்சாரா அழற்சிமுறி மருந்துகள் வழக்கமாக இடமகல் கருப்பை அகணி நோய்தீர்க்கும் அழற்சித் தடுப்பு மருந்துகளாகும். இவை தேவையில்லாத பக்கவிளைவுகளைத் தருவதோடு இவற்றின் நோய்த்தீர்ப்பு விளைவுக்கு இதுவரை சான்றேதும் இல்லை.[155]
- நரம்பொழுங்குபடுத்திகள், இடமகல் கருப்பை அகணி உருவாக்கும் வலியைக் கையாள்வதில் பிலேசெபோவை விட கெபாபென்ட்டின்களைப் போல சிறந்தனவாக நிறுவப்படவில்லை.[156]
- டிக்லோஃபெனாக் செருகு மருந்தாக அல்லது மாத்திரை வடிவில். இது அழற்சியைக் குறைக்கவும் வலி நீக்கியாகவும் பயன்படுத்தப்படுகிறது.
இடமகல் கருப்பை அகணிக்கான வ்புறநிலை மருத்துவ முறைகளின் ஒட்டுமொத்த விளைவுறுதிறம் இதுவரை இனங்காணப்படவில்லை.[157]
மருத்துவ இடையீடுகளின் ஒப்பீடு[தொகு]
ஓர் 2021 உயராய்வு GnRH நிகரிகளும் கூட்டு இயக்குநீர் கருத்தடை மருந்துகளும் வலிப்புணர்வு, மாதவிடாய், மாதவிடாய் சாராத காரணி தரும் இடுப்புவலியைக் குறைப்பதாகக் காட்டியது .[158] ஒரு சுவீடிய முறையான மீளாய்வு பெரும்பாலான மருத்துவ முறைகளுக்கான அறிவியல் சான்றேதும் பொதுவாக இல்லாமையைப் பல ஆய்வுகளில் இருந்து தெரிய வருவதாகக் காட்டியுள்ளது.[75] அறுவை, அறுவை சாராத மருத்துவங்களின் போதுமான தரம், பொருத்தப்பாடு குறித்து ஒப்பிட்டு ஓராய்வு மட்டும் ஆய்ந்துள்ளது.[159] ஒருங்கிணைவான ஆய்வுகள் வலியைக் குறைப்பத்தில் அறுவைமுறை விளைவு மிக்கத்தாக உள்ளதைக் காட்டியுள்ளன.[159] பெரும்பாலான சிக்கல்கள் கீழ்ச் சிறுகுடல் குருதிக்குழல் பின்னல்களால் தோன்றியுள்ளது; கூட்டு அடிவயிற்று, அல்குல் அறுவைகளில் fistula இடர் ஏற்பட்டுள்ளது; சிறுகுடல் அறுவைகளில் சிறுநீர்த் தடவழி சிக்கல்கள் வழக்கமாக உருவாகியுள்ளன.[159] The evidence was found to be insufficient regarding surgical intervention.[159]
புறநிலை மருத்துவ நுட்பங்களின் மேம்பாடு செலவு குறைதலும் பாரிய பக்க விளைவுகள் இன்மையும் ஆகும்; இவை கருவுறலுடன் குறுக்கிடுவதில்லை; பொதுவாக பாலியற் செயல்பாடு பெரிதும் உயர்கிறது.[160] குறைபாடாக, இவற்றின் பயன்பாடு வலியை ஆள்வதிலும் இடமகல் கருப்பை அகணி சார்ந்த கருவுறல் குறித்தும் பேரளவிலான நெடுங்கால ஆய்வுகள் ஏதும் மேற்கொள்ளப்படாமையே.[160]
கருவுறலை மேம்படுத்தல்[தொகு]
இது வலியை நீக்கலைப் பொறுத்தமட்டில் ஓரளவு மருந்து தரும் முறையை ஒத்ததாகவே இருக்கிறது, ஆனால் கருவுறாமைக்கான அறுவை மருத்துவத்தின் விளைதிறன் குறிப்பிடத்தக்கதாக உள்ளது. [1] அறுவை இடமகல் கருப்பை அகணியின் இழையச் சிதைவை, இயல்பான இழையத்தை மாற்றாமல், நீக்குகிறது. [10] இடமகல் கருப்பை அகணி அறுவையால் கருவுறுத்திறனை (கருவுறுதல் வீதம்) இரட்டிப்பாகியதாக ஓர் ஆய்வு காட்டியது.[161]அறுவைக்குப் பிறகு, இயக்குநீர் ஒடுக்கும் மருத்துவ முறையைப் பயன்படுத்துவது கருவுறலை உறுதிபடுத்துவதிலும் நோய் மீளாக்கத்தைத் தவிர்ப்பதிலும் நேர்முக விளைவு மிக்கதாக அமைகிறது.[162] அண்ட விடுப்பைத் தூண்டும் இயக்குநீர்கள் (குளோமிஃபைன் சிட்ரேட்டு, கோணடோட்ரோபின் ஆகியன) கருவுறாமைக்கான மருந்துகளை கருப்பையக விந்து செலுத்தல் (IUI) முறையுடன் சேர்த்துப் பயன்படுத்துவதால் இந்த நோயாளிகளில் கருவுறுதலுக்கான வாய்ப்பு கூடுகிறது.[26]
இடமகல் கருப்பை அகணி உள்ள பல பெண்களுக்குக் கருவுறுத் திறனை மேம்படுத்துவதில் செயற்கைக் கருத்தரிப்பு முறை(IVF) செயல்திறன் மிக்கவையாக உள்ளன. ஆய்வகத்தில் விந்தணுவையும் முட்டைகளையும் சேர்த்து அதன்வழி உருவாகும் கருமுட்டையைப் பெண்ணின் கருப்பையில் செலுத்துவது செயற்கைக் கருத்தரிப்பால் சாத்தியமாகிறது. இடமகல் கருப்பை அகணியுடன் தொடர்புடைய கருவுறாமைக் குறைபாட்டின்போது செயற்கைக் கருத்தரிப்பு முறையை எப்போது பயன்படுத்த வேண்டும் என்பதை முடிவு செய்யும்போது, நோயாளியின் அகவை, இடமகல் கருப்பை அகணியின் கடுமைநிலை பிற கருவுறாமைக் காரணிகள், கடந்தகால் மருத்துவ முடிவுகள், மருத்துவத்துக்கு எடுத்துக்கொண்ட கால அளவுகள் ஆகியவற்றைக் கருத்தில்கொள்வது கட்டாயமாகும்.
கருவுறலை மேம்படுத்தும் மருத்துவத்தின்போது, GnRH-முறியைப் பயன்படுத்தி மிக நெடுங்கால முன் ஆயத்தம் செய்வது குறுங்கால முன் ஆயத்தத்தை விட இடமகல் கருப்பை அகணியுள்ள தனியரில் கருவுறலை வென்றெடுக்கும் உயர்வாய்ப்பு நிலவுகிறது.[75]
ஆராய்ச்சி[தொகு]
எலிகளில் செய்த தொடக்கநிலை ஆராய்ச்சி ஒருபடியாக்க எதிர்பொருட்களும் MyD88 கீழ்ப்பாய்வு குறிகைத் தடவழித் தடுப்பிகளும் சிதைவுப் பருமனளவை குறைக்கின்றன எனக் காட்டுகிறது. எனவே, மருத்தவமனை ஆய்வு முயற்சிகள் IL-33 க்கு எதிராக ஒருபடியாக்க எதிர்பொருட்களைப் பயன்படுத்தியும் , IL-1 ஏற்பிமுறியான அனாக்கினிராவைப் பயன்படுத்தியும் செய்யப்படுகின்றன.[156] மருத்துவ மனைக்கு முந்தைய ஆய்வுகளின் உறுதியாக ஏற்கமுடிந்த முடிவுகளால், இந்தியக் கல்வாழை (ஒரு சணல் வகை) சாறுகளையும் டைக்குளோரோ அசெட்டிக அமிலத்தையும் குர்க்குமா குளிகைகளையும் பயன்படுத்தி மருத்துவமனை ஆய்வு முயற்சிகள் மேற்கொள்ளப்பட்டு வருகின்றன.[156]
ஆண்களில் இடமகல் கருப்பை அகணி[தொகு]
ஆண்மைச் சுரப்பிப் புற்றுநோய்க்கான மருவத்தின் கூறாக, கூடுதல் பெண்மைச் சுரப்பு மருந்துகள் (TACE) எடுத்துக்கொள்ளும் ஆண்களுக்கு இடமகல் கருப்பை அகணி இருப்பதாக விவரிக்கப்பட்டுள்ளது.[163]
நோய்ப்பரவல்[தொகு]
வயிற்றறுவை வழி வயிற்றகநோக்கியால் நோக்கீடு செய்தே இடமகல் கருப்பை அகணி நோயை அறியவேண்டிய நிலைமையால் எத்தனை பேருக்கு இந்நோய் அமைந்துள்ளது என்பதை மதிப்பிடுவது அறைகூவலாகவே விளங்குகிறது.[14] இந்நோயறிய தகுந்த வரன்முறைகளாக, இடுப்பு வலி, கருத்தரிக்கவியலாமை, அறுவைவழி மதிப்பீடு, சில நேர்வுகளில் காந்த ஒத்திசைவு படிமமாக்கம் ஆகியன விளங்கின. இடமகல் கருப்பை அகணி வாய்ப்புள்ள இழையச் சிதைவுத் திரட்சிகளையும் அண்டகக் கட்டிகளையும் புறவொலி அலகீடுகளால் இனங்காணலாம்; ஆனால் இது அனைத்து நொய்யாளிகளிலும் இயலாது; குறிப்பாக, சிறிய, மேலீடான சிதைவுகளைக் கண்டரிய முடியாது.[164]
இடமகல் கருப்பை அகணி பொதுவாக மக்கள்திரளில் 11% மகளிரில் தாக்கம் செலுத்துகிறது என ஆய்வுகள் காட்டுகின்றன.[14][2] இடமகல் கருப்பை அகணி மிகப் பரவலாக முப்பதுகளிலும் நாற்பதுகளிலும் உள்ளமகளிரில் உள்ளது; என்றாலும்மிது அவரது எட்டாம் அகவையிலேயே தொடங்கிவிடலாம்.[2][3] Endometriosis is estimated to affect over 190 million women in their reproductive years.[165]
இது இனத்தையோ இனக்குழுவையோ சாராமல், குழந்தை பெற்றவருக்கும் பெறாதவருக்கும் இடமகல் கருப்பை அகப்படலம் பூப்பெய்தலுக்கு முந்தைய பருவமுள்ளவர்கள் முதல் பூப்பெய்தியதற்குப் பிந்தைய பருவமுடையவர்கள் வரை எந்த அகவைப் பெண்களையும் தாக்கலாம். இது முதன்மையாக இனப்பெருக்க காலத்தில் வரும் நோயாகவே உள்ளது. இதன் நோய்ப்பரவல் வீதம் பற்றிய மதிப்பீடுகள் மாறுபடுகின்றன, ஆனால், கிட்டத்தட்ட 5–10% அளவு நோய்ப்பரவல் வீதம் சரியான மதிப்பாகக் கருதப்படலாம், கருவுறாமைக் குறைபாடுள்ள பெண்களில் பரவலாகக் காணப்படுகிறது (20–50%); மேலும் நாள்பட்ட இடுப்பு வலி உள்ளவர்களுக்கும் அதிகமாகக் காணப்படுகிறது ( 80%).[166]பெண்மைச் சுரப்பு சார்ந்த செயலாக்கமாக உள்ள இது, மாதவிடாய் நிலையாக நின்ற பிறகும் தொடரலாம். மேலும் கருப்பையகற்றம் செய்தவர்களுக்கு 40 % வரை இது இருக்கிறது.[167]
பெண்களில் மாதவிடாய் நிறுத்தத்திற்குப் பின்னர் இடமகல் கருப்பை அகப்படலம் ஏற்படுகிறது, மேலும் அது மிகவும் கடுமையான நோயாக விவரிக்கப்படுகிறது. இது இருக்கும் போது முழு கருவளர் இயக்குநீர் எதிர்ப்போடு, நறுமணநொதி வெளிப்பாட்டின் அளவுகள் மிக உயர்வாகவும் காணப்படும்.[168]மிகவும் குறைந்த நிகழ்வுகளில், இளம்பெண்களில் பூப்பெய்துதலுக்கு முன்பும் இடமகல் கருப்பை அகப்படலம் ஏற்படுகிறது.[169][170]
ஐந்து அகவைக்கும் மேலான முதியோரில் இடமகல் கருப்பை அகணி உருவாகும் வீதம் 40-50% என மதிப்பிடப்பட்டுள்ளது.[171] நோயின் மீள்நிகழ்வு அறுவை எய்த பிறகான கால இடைவெளி பொறுத்துள்ளது; ஆனால், நோயின் கட்டத்தையோ தொடக்க நோய் இருப்பிடத்தையோ பயன்கொண்ட அருவை முறையையோ அறுவைக்குப் பிந்தைய மருத்துவ முறையையோ சார்ந்தமைவதில்லை.[171]
இணை நோயாக[தொகு]
இடமகல் கருப்பை அகணிக்கும் கருப்பை அகணிப் புற்றுநோய்க்கும் எந்தத் தொடர்பும் இல்லை என்றாலும், தற்போதைய ஆராய்ச்சி இடமகல் கருப்பை அகணிக்கும் சில வகை புற்று நோய்களுக்கும் ஒரு தொடர்பிருப்பதை விளக்கிக் காட்டியுள்ளது. குறிப்பாக, இது அண்டகப் புற்று நோய், ஆட்கின்சு சாரா நிணநீர்ப்புற்று, மூளைப் புற்று நோய் ஆகியவற்றுடன் இது இணைநோயாக அமைகிறது.[172][173][174] இடமகல் கருப்பை அகணி பெரும்பாலும் தசைத்திசுக்கட்டியுடன் அல்லது கருப்பைச் சுரப்புத் திசுக்கட்டியுடன் இணை நோயாகக் காணப்படுகிறது. அதே போல் தன்னுடல் தாங்கு திறன் குறைபாடுகளுடனும் சேர்ந்து காணப்படுகிறது. அமெரிக்காவில் எடுக்கப்பட்ட 1988 ஆம் ஆண்டின் ஒரு கணக்கெடுப்பின் படி, இடமகல் கருப்பை அகணி இல்லாத பெண்களுடன் ஒப்பிடுகையில் அது உள்ள பெண்களுக்குக் கேடயச் சுரப்புக்குறை, மூட்டுத் தசை வலி, நாள்பட்ட சோர்வு நோய்த் தொகை, இயல்க்காப்புத் திறன் குறைபாடுகள், ஒவ்வாமைகள், ஈளைநோய் ஆகியவை இணைநோயாக இருந்தமை கண்டறியப்பட்டது.[175]
வரலாறு[தொகு]
இடமகல் கருப்பை அகணி நுண்ணோக்கி வழியாக 1860 இல் முதன்முதலாக கார்ல் வான் உரோக்கிட்டான்சுகியால் கண்டுபிடிக்கப்பட்டது;[176] என்றாலும் 4000 ஆண்டுகளுக்கு முன்பே மிக முந்தைய முன்னிகழ்வுகள்பற்றிய எண்ணக்கருக்கள் வெளியிடப்பட்டுள்ளன.[177]இப்போக்கிரேட்டிக ஆவணங்கள் கருத்தரிக்க இயலாம, கருப்பைப் புண்கள், ஒட்டுதல்கள் பற்றிய அறிகுறிகளோடு இடமகல் கருப்பை அகணி ஒத்த அறிகுறிகளையும் விவரிக்கின்றன.[177] வரலாற்றியலாக, இந்த அறிகுறிகள் உள்ள மகளிரின் நோயாற்ற, அட்டைகள் வழி குருதியுறிஞ்சல், கூட்டு உடலுறைகள், குருதி வெளியேற்றல், வேதிமுறையால் உடலைக் கழுவுதல்s, பெண்குறிச் சிதைவு, கருத்தரித்தல் ( ஒருமருத்துவமுறையாக), கோதண்டங்கட்டல், அறுவை இடையீடு, ஆவிபிடித்துள்ள ஐயத்தால் கொல்லுதல் போன்ற முறைகள் மேற்கொள்ளப்பட்டன.[177]நாட்பட்ட இடுப்பு வலியை இப்போக்கிரேட்டிக மருத்துவர்கள் உடல் ஒழுங்கின்மை தான் என உணர்ந்து 2500 ஆண்டுகளுக்கு முன்பே மருத்தவம் செய்துள்ளனர். ஆனால், இடைக் காலத்தில், மகளிரின் இடுப்பு வலியை பற்றிய நம்பிக்கையில் மாற்றம் ஏற்பட்டு, அதை பித்துபிடித்த நிலையாகவும் அறவறுமையாகவும் கற்பனை வாய்பட்டதாகவும் அல்லது மிக எளிமையாக தவறான நடத்தையாகவும் கருதியுள்ளனர்.[177] விளக்கவியலாத நாட்பட்ட இடுப்பு வலியின் அறிகுறிகள், கற்பனைவயப் பித்துநிலை, மகளிரின் வலுவீனம், அச்சவெறித் துடிப்புகள், promiscuity ஆகியவற்றைச் சார்ந்தனவாகக் கருதியுள்ளனர்.[177] வரலாற்றியலாக ஓர் உளவியல் நோயாகக் கருதப்பட்ட அச்சவெறித்த் துடிப்பு ஒருவேளை உண்மையில் இடமகல் கருப்பை நோயாக இருந்திருக்கலாம்.[177] இருபதாம் நூற்றாண்டு முழுவதிலும் ஏன் இருபத்தொன்றாம் நூற்றாண்டிலுங்கூட, நாட்பட்ட இடுப்பு வலி ஓர் உளவியல் நோயாகக் கருதிய கருத்துப்படிமம், தனி ஒருவரின் இடமகல் கருப்பை அகணி பற்றிய மனப்பான்மைகளில் தாக்கம் செலுத்தி, நோயாளியின் உண்மையான வலியைக் கண்டறிதலில் காலந்தாழ்த்தவும் அவ்வலியைப் புறந்தள்ளவும் வழிவகுத்துள்ளது.[177]
இப்போக்கிரேட்டிக மருத்துவர்கள் மகப்பேறு தள்ளிபோடுவதால், கருப்பை நோய்கள் உருவாவதாகவும் இவையே இடமகல் கருப்பை அகணியொத்த அறிகுறிகளை உருவாக்குவதாகவும் நம்பினர். மாத விடாய் வலியுள்ள பெண்களை விரைவாக திருமணம் செய்துகொண்டு, இளமையிலேயே குழந்தை பெற்றுகொள்ளுமாறு அறிவுறுத்தினர்.[177] திருமணத்தில் மாற்றங்களைப் பரிந்துரைக்கும் இந்த நடைமுறைகள் அக்காலத்தில் இந்நோய் பரவல்லக இருந்துள்ளதை, குறிப்பாக 5-15% அளவுக்கும் உயர்வாக நிலவியதை இன்று சுட்டிக் காட்டப்படுகின்றன.[177] வரலாற்றில் உண்மையாகவே இந்நோய் அவ்வளவு பரவலாக இருந்த நிலைமை, இடமகல் கருப்பை அகணி நோய் ஈருயிரகச் சேர்ம வேதிமங்களோடும் PCBக்களோடும் பிற வேதிமங்களோடும் உறவுள்ளது எனும் புத்தியல் கோட்பாடுகளைப் பொய்ப்பிக்கின்றன.[177] இடமகல் கருப்பை அகணி நோய் தீர்க்க தொடக்கத்தில் அறுவை மருத்துவமே பயன்படுத்தப்பட்டுள்ளது. இதற்காக, அண்டகநீக்க அறுவையும் கருப்பைநீக்க அறுவையும் மேற்கொள்ளப்பட்டன.[178]
இடமகல் கருப்பை அகணி நோயைத் தீர்ப்பதற்கு இயக்குநீர் செலுத்த முறைகள் மட்டுமே 1940 களில் நிலவின; இதற்கு உயரளவு ஆண்மைச் சுரப்பும் உயரளவு பெண்மைச் சுரப்பும் செலுத்தும் மருத்துவம் மட்டுமே மேற்கொள்ளப்பட்டன.[179]இடமகல் கருப்பை அகணி நோயைத் தீர்ப்பதற்கு உயரளவு பெண்மைச் சுரப்புடன் டைஎத்தில்பெசுட்டுரோல் மருந்து 1948 இல் முதன்முதலில் பயன்படுத்தியதைக் கார்னகி அறிவித்துள்ளார். இம்முறையே 1950 களின் தொடக்கத்திலும் மருத்துவ முறையாக இருந்துள்ளது.[180][181][182]
பொய்க்கருத்தரிப்பு முறை ( உயரளவு பெண்மை சுரப்பும் கருவளர் சுரப்பும் தரும் மருத்துவம்) முதன்முதலில் 1950 களில் இடமகல் கருப்பை நோதீர்க்க மேற்கொள்ளப்பட்டதை கிசுட்டினர் விவரித்துள்ளார்.[180][181] பொய்க்கருத்தரிப்பு முறையும் கருவளர் சுரப்பு தனியாகத் தருவதும் இடமகல் கருப்பை நோய்தீர்க்கும் முறைகளாக, 1960 களிலும் 1970 களிலும் ஓங்கலாக வழங்கின.[182] இவை விளைவு மிக்கனவாக இருந்தாலும் தங்கவியலாத பல பக்கஇளைகளையும் கொண்டிருந்தன. டனாசோல் மருந்து இடமகல் கருப்பை நோய்க்கு 1971 இல் முதலில் அறிமுகப்படுத்தப்பட்டு, முதன்மை மருத்துவமாக 1970 களிலும் 1980 களிலும் விளங்கியது.[180][181][182] இடமகல் கருப்பை நோய்க்கு முதன்மை மருத்துவமாக 1980 களில் GnRH எதிர்ப்பிகள் 1990 களில் பரலாகியது.[181][182] எலகோலிக்சு போன்ற வாய்வழி GnRH எதிர்ப்பிகள் 2018 இல் இடமகல் கருப்பை நோய்க்கு மருத்துவமாலறிமுகமானது.[183]
சமூகமும் பண்பாடும்[தொகு]
பொது ஆளுமைகள்[தொகு]
இடமகல் கருப்பை அணியைப் பற்றிப் பல பொது ஆளுமைகளது பட்டறிவு சார்ந்த பேச்சுகள் சிலவற்றில் பின்வருவன அடங்கும்:
- எம்மா பார்னெட்[184]
- எம்மா பன்ட்டன்[185]
- தானியேல்லி காலின்சு[186]
- அபி பின்கேனவுவேர்[187]
- வூப் கோல்டுபெர்கு[188]
- மேல் கிரெய்கு[189]
- கால்சே (பாடகி)[190]
- எம்மா காயேசு[191]
- ஜூலியான்னி அஃகு[192]
- பிரிட்ஜெட் கசுட்டுவைட்[193]
- பத்மா இலட்சுமி[194]
- தாலி பார்ட்டன்[195]
- [[தாய்சி இரிடிலே[196]
- எம்மா இராப்ர்ட்சு[197]
- கிர்சுட்டென் சுட்டார்ம்சு[198]
- கிறிசி தேய்கென்[199]
- எம்மா வாட்கின்சு[200]
- இலியா வில்லியம்சன்[201]
பொருளியல் சுமை[தொகு]
இடமகல் கருப்பை அகணியின் பொருளியல் சுமை பரவலானதும் பன்முகப்பட்டதும் ஆகும்.[202] இடமகல் கருப்பை அகணி ஒரு நாட்பட்ட நோய்; இதனால், நேரடியாகவும் மறைமுகமாகவும் செலவுகள் ஏர்படுகின்றன. மறைமுகச் செலவாக பணிநாள் இழப்பு அமைகிறது. நேரடியான செலவாக மருத்துவச் செலவு, அறிகுறி மேலாண்மை, மன இறுக்கம், நாட்பட்ட வலி போன்ற நோய்சார்ந்த மருத்துவ நிலைகலுக்கான மருத்துவச் செலவு ஆகியன அமையும்.[202] மிகுந்த உயர்செலவினத்தை உருவாக்கு காரணியாக அறிகுறி தோன்றுதலுக்கும் நோயை அறிதலுக்குமான கால வீணாக்கம் அமைகிறது.
நோய்க்கான செலவினங்கள் நாட்டு நாடு வேறுபடுகிறது.[203] பொருளியல் சுமையை உருவாக்கும் இரண்டு காரணிகளாக நலவாழ்வுச் செலவுகளும் செயலாக்கத் திறன் இழப்புகளும் அமைகின்றன.இடமகல் கருப்பை அகணி நோயாளிகளில் செய்த ஒரு சுவீடிய ஆய்வு " இதனால், 32% பேர் மகளிர் வேலைக்கே பொக இயலவில்லை என்றும் 36% பேர் மகளிரால் பணியின்போது நோய்யல் குறைவான நேரமே பஈபுரிய முடிந்தது என்றும்" எனக் கண்டுபிடித்து அறிக்கை வெளியிட்டது.[204]பியூயெர்ட்டோ இரீகோ மகளிரில் நடத்திய மற்றொரு குறுக்குவெட்டாய்வு, " இடமகல் கருப்பை சார்ந்த, இணைநோயாக அமைந்த அறிகுறியுள்ளோரின் அன்றாட வாழ்வின் அனைத்துக் கூறுபாடுகளும் குலைவுற்று, தம் உடல்வளக் குறைவால் அன்றாட வீட்டுப்பணிகளையும் செய்யவியலாமல் தவித்ததோடு, சமபள வேலை எதற்கும் செல்லமுடியவில்லை என்றும் பெண்களில் பெரும்பாலானோர் (85%) தங்களின் பணியின் தரம் குறைந்ததாக உணர்ந்தனர் என்றும் 20% பேர் வலியால் பணிக்கே செல்ல முடியவில்லை என்றும் வலி இருந்தாலும் ஆய்வுப் பதக்கூறில் மூன்றில் இருவர் பணியைத் தொடர்ந்தனர் என்றும்" கண்டுபிடித்தது.[205]
மருத்துவப் பண்பாடு[தொகு]
இடமகல் கருப்பை அகணி நோய் தாக்கமுற்றோர் அதற்கான நோய் அறிகுறிகள் வழியாக நோயறிந்து உரிய மறுத்துவம் மேற்கொள்ள பல தடையரண்கள் நிலவுகின்றன. இவற்றுள் வயிற்றறை நோக்கலின் வழக்கிறந்த செந்தரங்கள், மாத விடாய், பாலுறவு குறித்த விவாதத்துக்கான மனத்தயக்கங்கள், நோயைப் பற்றிய புரிதலின்மை, தொடக்கநிலை மருத்துவவப் பணியாளர் அறிவின் போதாமை, மாத விடாய் வலி குறித்த சொந்தக் கற்பிதங்கள் ஆகியன அடங்கும்.[206] மேலும், நோயறிகுறிகளுக்கும் நோயறிந்து மருத்துவம் பெறுதலுக்கும் இடையிலான 2.3 ஆண்டுகள் வரையிலான சராசரிக் காத்திருப்பும் நோய்க்கு முன்பு நான்கில் மூவர் தவறாக நோயறியப்படலும் இவற்றுள் அடங்குகின்றன.[207]மருத்துவ நடைமுறைப் பணியாளர் இடமகல் கருப்பை அகணி நோயை மகளிருக்கான வாய்ப்புள்ள நோயாக கருதாமையலேயே, நோயறிதலில் காலத் தாமதம் ஏற்படுவதாக தன்னனுதவிக் குழுக்கள் கூறுகின்றன. தனியரில் நோய் தோன்றிய அறிகுறிகள் தலைப்பட்ட காலத்தில் இருந்து தொழில்முறையில் நோயறிய 7 முதல் 12 ஆண்டுகள் வழக்கமாகக் கடந்துபோகின்றன.[208]தொடக்கநிலை நலவாழ்வு மருத்துவரிடையே இடமகல் கருப்பை அகணி குறித்த மருத்துவ அறிவுக் குறைபாடு உள்ளது. தொடக்கநிலைப் பணியாளரில் 2013 நடத்திய கள ஆய்வில் அவர்களில் பாதிபேருக்கு இடமகல் கருப்பை அகணி சார்ந்த மூன்று நோய் அறிகுறிகளைகூட பெயரிடத் தெரியவில்லை என்பது தெரியவந்தது.[209]நலவாழ்வுப் பணியாளர் பலர் நோய் அறிகுறிகளை மாத விடாய் சார்ந்த அறிகுறிகளென மயங்குகின்றனர்.[210] இளம் நோயாளிகள் மருத்துவருடன் நோய் அறிகுறிகளைப் பற்றி கலந்துரையாட தயங்குகின்றனர்.[210]
இனமும் இனக்குழு வகைமையும்[தொகு]
தனி ஒருவரின் வாழ்வில் இடமகல் கருப்பைஅகணி தாக்க்ம செலுத்துவதில் இனமும் இனக்குழு வகைமையும் பெரும்பங்கு வகிக்கின்றன. கருப்பரில் இடமகல் கருப்பை அகணி சார்ந்தா ஆய்வுகள் ஆழமின்றியே மேற்கொள்ளப்பட்டுள்ளதோடு, காலாவதியான முறைகளைப் ப்யன்படுத்தியே செய்யப்பட்டுள்ளன.[211]வலி குறித்த கருப்பின மக்களின் உணர்வு பற்றிய தவறான இனவாத கருத்துப் படிமங்களால், இடமகல் கருப்பை அகணி நோயுள்ள கருப்பரின மக்கள் உடனடி மருத்துவக் கவனம் பெறுவதில் பல தடையரண்களைச் சந்திக்கின்றனர்.[212]இடமகல் கருப்பை அகணியின் முதன்மை அறிகுறியாக வலி அமைவதால், மருத்துவர் தம் நோயாளியாக கருப்பர் உள்ளபோது வலியைப் புறக்கணிக்கும் வாய்ப்புக் கூடுகிறது.[213][212] கருப்பை நார்க்கட்டி போன்ற உயரிடர் மருத்துவ நில்லைமைகள் கருப்பின மகளிருக்கு அமையும்போது துல்லியமற்ற நோயறிதலுக்கும் கூடுதல் வாய்ப்புள்ளது.[213]
இனக்குழு மக்களுக்கிடையில் உள்ள பண்பாட்டு வேறுபாடுகளும் கூட, இடமகல் கருப்பை அகணி குறித்த மனப்பான்மையிலும் மருத்துவத்திலும் பங்களிக்கின்றன; குறிப்பாக, இசுப்பானியரிலும் இலத்தின அமெரிக்கச் சமூகங்களிலும் இந்நிலை அமைகிறது. மனத்தயக்கமும் (பண்பாட்டு விளைவு) கூட, நண்பரிடையிலும்குடும்பங்களிடையிலும் நடக்கும் இடமகல் கருப்பை அகணி சார்ந்த நலவாழ்வுக் கவன உடாட்டங்களின் விவாதங்களில் தாக்கம் செலுத்துகிறது என பியூயெர்ட்டோ இரீகொவில் 2020 நடத்திய கள ஆய்வில் கண்டுபிடிக்கப்பட்டுள்ளது.[214]இடமகல் கருப்பை அகணி சார்ந்த வலியை விவரிக்க, மிகப்பொதுவாகப் பயன்படும் பியூயெர்ட்டோ இரீகோ சொற்களாக "சாங்குவேரியா(changuería)" அல்லது "சாங்காசு(changas)" ஆகியன பயன்படுத்தப்படுகின்றன; இவை அம்மொழி வழக்கில் அக்கடி குழந்தைகளை நோக்கி வீசப்படும் பொறுப்பற்ற மருகலையும் முறையீட்டுக் கதறலையும் குறிப்பனவாகும்.[214]
மேற்கோள்கள்[தொகு]
- ↑ 1.00 1.01 1.02 1.03 1.04 1.05 1.06 1.07 1.08 1.09 1.10 1.11 1.12 1.13 1.14 1.15 1.16 "Endometriosis and infertility". Journal of Assisted Reproduction and Genetics 27 (8): 441–7. August 2010. doi:10.1007/s10815-010-9436-1. பப்மெட்:20574791.
- ↑ 2.00 2.01 2.02 2.03 2.04 2.05 2.06 2.07 2.08 2.09 2.10 2.11 2.12 2.13 2.14 2.15 2.16 2.17 2.18 2.19 2.20 2.21 2.22 2.23 2.24 2.25 "Endometriosis". womenshealth.gov. 13 February 2017. Archived from the original on 13 May 2017. பார்க்கப்பட்ட நாள் 20 May 2017.
- ↑ 3.0 3.1 3.2 Oxford Textbook of Paediatric Pain. OUP Oxford. 2013. பக். 300. பன்னாட்டுத் தரப்புத்தக எண்:9780199642656. https://books.google.com/books?id=xWyrAAAAQBAJ&pg=PA300.
- ↑ 4.0 4.1 4.2 4.3 4.4 Vos, Theo et al. (October 2016). "Global, regional, and national incidence, prevalence, and years lived with disability for 310 diseases and injuries, 1990-2015: a systematic analysis for the Global Burden of Disease Study 2015". Lancet 388 (10053): 1545–1602. doi:10.1016/S0140-6736(16)31678-6. பப்மெட்:27733282.
- ↑ "Global, regional, and national life expectancy, all-cause mortality, and cause-specific mortality for 249 causes of death, 1980-2015: a systematic analysis for the Global Burden of Disease Study 2015". Lancet 388 (10053): 1459–1544. October 2016. doi:10.1016/S0140-6736(16)31012-1. பப்மெட்:27733281.
- ↑ "Endometriosis: Overview". nichd.nih.gov. Archived from the original on 18 May 2017. பார்க்கப்பட்ட நாள் 20 May 2017.
- ↑ "Endometriosis: Condition Information". nichd.nih.gov. Archived from the original on 30 April 2017. பார்க்கப்பட்ட நாள் 20 May 2017.
- ↑ "Suggestive evidence that pelvic endometriosis is a progressive disease, whereas deeply infiltrating endometriosis is associated with pelvic pain". Fertility and Sterility 55 (4): 759–65. April 1991. doi:10.1016/s0015-0282(16)54244-7. பப்மெட்:2010001.
- ↑ 9.0 9.1 "The social and psychological impact of endometriosis on women's lives: a critical narrative review". Human Reproduction Update 19 (6): 625–39. 1 November 2013. doi:10.1093/humupd/dmt027. பப்மெட்:23884896.
- ↑ 10.0 10.1 10.2 10.3 10.4 10.5 10.6 "Endometriosis". The New England Journal of Medicine 382 (13): 1244–1256. March 2020. doi:10.1056/NEJMra1810764. பப்மெட்:32212520.
- ↑ "Impact of endometriosis on quality of life and work productivity: a multicenter study across ten countries". Fertility and Sterility 96 (2): 366–373.e8. August 2011. doi:10.1016/j.fertnstert.2011.05.090. பப்மெட்:21718982.
- ↑ 12.0 12.1 "Oral contraceptives and risk of endometriosis: a systematic review and meta-analysis". Human Reproduction Update 17 (2): 159–70. 1 March 2011. doi:10.1093/humupd/dmq042. பப்மெட்:20833638.
- ↑ "Incidence of endometriosis by study population and diagnostic method: the ENDO study". Fertil. Steril. 96 (2): 360–5. August 2011. doi:10.1016/j.fertnstert.2011.05.087. பப்மெட்:21719000.
- ↑ 14.0 14.1 14.2 "Risk for and consequences of endometriosis: A critical epidemiologic review". Best Practice & Research. Clinical Obstetrics & Gynaecology 51: 1–15. August 2018. doi:10.1016/j.bpobgyn.2018.06.001. பப்மெட்:30017581. https://ora.ox.ac.uk/objects/uuid:39cf959c-3942-4d04-b99f-7be23c31217f.
- ↑ 15.0 15.1 15.2 Endometriosis: Science and Practice. John Wiley & Sons. 2012. பக். 3. பன்னாட்டுத் தரப்புத்தக எண்:9781444398496. https://books.google.com/books?id=Wu0gfwFUfz8C&pg=PA3.
- ↑ "Endometriosis Can Cause Pain at a Distance". Journal of Obstetrics and Gynaecology Canada (Elsevier BV) 43 (9): 1035–1036. September 2021. doi:10.1016/j.jogc.2021.06.002. பப்மெட்:34481578.
- ↑ 17.0 17.1 "Chronic pelvic pain and endometriosis: translational evidence of the relationship and implications". Human Reproduction Update 17 (3): 327–46. 2011. doi:10.1093/humupd/dmq050. பப்மெட்:21106492.
- ↑ "Are aromatase inhibitors effective in endometriosis treatment?". Expert Opinion on Investigational Drugs 20 (7): 917–31. July 2011. doi:10.1517/13543784.2011.581226. பப்மெட்:21529311.
- ↑ 19.0 19.1 19.2 "Ovarian endometrioma - a possible finding in adolescent girls and young women: a mini-review". Journal of Ovarian Research 12 (1): 104. November 2019. doi:10.1186/s13048-019-0582-5. பப்மெட்:31699129.
 Text was copied from this source, which is available under a Creative Commons Attribution 4.0 International License.
Text was copied from this source, which is available under a Creative Commons Attribution 4.0 International License.
- ↑ 20.0 20.1 20.2 "What are the symptoms of endometriosis?". National Institutes of Health. பார்க்கப்பட்ட நாள் 2018-10-04.
- ↑ "Endometriosis: an overview of Cochrane Reviews". The Cochrane Database of Systematic Reviews 2014 (3): CD009590. March 2014. doi:10.1002/14651858.cd009590.pub2. பப்மெட்:24610050.
- ↑ 22.0 22.1 "Can specific pain symptoms help in the diagnosis of endometriosis? A cohort study of women with chronic pelvic pain". Fertility and Sterility 94 (1): 20–7. June 2010. doi:10.1016/j.fertnstert.2009.01.164. பப்மெட்:19342028.
- ↑ [page needed] The Encyclopedia of Natural Medicine (3rd ). New York, NY: Simon and Schuster. 2012.
- ↑ "Endometriosis: the role of neuroangiogenesis". Annual Review of Physiology 73: 163–82. 2011. doi:10.1146/annurev-physiol-012110-142158. பப்மெட்:21054165.
- ↑ "Treatment of infertility in women with endometriosis". uptodate.com. பார்க்கப்பட்ட நாள் 2017-12-18.
- ↑ 26.0 26.1 Buyalos RP, Agarwal SK (October 2000). "Endometriosis-associated infertility". Current Opinion in Obstetrics & Gynecology 12 (5): 377–81. doi:10.1097/00001703-200010000-00006. பன்னாட்டுத் தர தொடர் எண்:1040-872X. பப்மெட்:11111879. http://meta.wkhealth.com/pt/pt-core/template-journal/lwwgateway/media/landingpage.htm?issn=1040-872X&volume=12&issue=5&spage=377.
- ↑ "Bowel endometriosis: colorectal surgeon's perspective in a multidisciplinary surgical team". World Journal of Gastroenterology 20 (42): 15616–23. November 2014. doi:10.3748/wjg.v20.i42.15616. பப்மெட்:25400445.
- ↑ "Endometriosis can evade diagnosis". Rn 71 (9): 28–32; quiz 33. September 2008. பப்மெட்:18833741. https://archive.org/details/sim_rn_2008-09_71_9/page/28.
- ↑ "Association between endometriosis and risk of histological subtypes of ovarian cancer: a pooled analysis of case-control studies". The Lancet. Oncology 13 (4): 385–94. April 2012. doi:10.1016/S1470-2045(11)70404-1. பப்மெட்:22361336.
- ↑ Nezhat F. Article by Prof. Farr Nezhat, MD, FACOG, FACS, University of Columbia, May 1, 2012 பரணிடப்பட்டது நவம்பர் 2, 2012 at the வந்தவழி இயந்திரம்
- ↑ "[Women with endometriosis: are they different from others?]" (in fr). Gynécologie, Obstétrique & Fertilité 33 (4): 239–46. April 2005. doi:10.1016/j.gyobfe.2005.03.010. பப்மெட்:15894210.
- ↑ "Gynecological conditions and the risk of endometrial cancer". Gynecologic Oncology 123 (3): 537–41. December 2011. doi:10.1016/j.ygyno.2011.08.022. பப்மெட்:21925719.
- ↑ "Thoracic endometriosis syndrome: CT and MRI features". Clinical Radiology 69 (3): 323–30. March 2014. doi:10.1016/j.crad.2013.10.014. பப்மெட்:24331768. https://archive.org/details/sim_clinical-radiology_2014-03_69_3/page/323.
- ↑ Sarofim, Mina; Attwell‐Heap, Abigail; Trautman, Jodie; Kwok, Allan; Still, Andrew (November 2019). "Unusual case of acute large bowel obstruction: endometriosis mimicking sigmoid malignancy" (in en). ANZ Journal of Surgery 89 (11). doi:10.1111/ans.14869. பன்னாட்டுத் தர தொடர் எண்:1445-1433. https://onlinelibrary.wiley.com/doi/10.1111/ans.14869.
- ↑ "Is Stress a Cause or a Consequence of Endometriosis?". Reproductive Sciences 27 (1): 39–45. January 2020. doi:10.1007/s43032-019-00053-0. பப்மெட்:32046437.
- ↑ "[A case report. Endometriosis caused colonic ileus, ureteral obstruction and hypertension"] (in sv). Läkartidningen 98 (18): 2208–12. May 2001. பப்மெட்:11402601. http://lup.lub.lu.se/record/1121619.
- ↑ "A retrospective analysis of ovarian endometriosis during pregnancy". Fertility and Sterility 94 (1): 78–84. June 2010. doi:10.1016/j.fertnstert.2009.02.092. பப்மெட்:19356751.
- ↑ "Catamenial pneumothorax". Journal of Thoracic Disease 6 (Suppl 4): S448-60. October 2014. doi:10.3978/j.issn.2072-1439.2014.08.49. பப்மெட்:25337402.
- ↑ 39.0 39.1 39.2 "Thoracic endometriosis presenting as a catamenial hemothorax with discordant video-assisted thoracoscopic surgery". Radiol Case Rep 15 (9): 1419–1422. September 2020. doi:10.1016/j.radcr.2020.05.064. பப்மெட்:32642009.
- ↑ "Women with endometriosis show higher risk for heart disease". BMJ 353: i1851. April 2016. doi:10.1136/bmj.i1851. பப்மெட்:27036948.
- ↑ "Women with endometriosis at higher risk for heart disease | American Heart Association". newsroom.heart.org. பார்க்கப்பட்ட நாள் 2018-07-03.
- ↑ "Endometriosis and cancer: a systematic review and meta-analysis". Human Reproduction Update (Oxford University Press (OUP)) 27 (2): 393–420. February 2021. doi:10.1093/humupd/dmaa045. பப்மெட்:33202017.
- ↑ Gandhi, Jason; Wilson, Anthony L; Liang, Raymond; Weissbart, Steven J; Khan, Sardar Ali (2020-11-11). "Sciatic endometriosis: A narrative review of an unusual neurogynecologic condition". Journal of Endometriosis and Pelvic Pain Disorders (SAGE Publications) 13 (1): 3–9. doi:10.1177/2284026520970813. பன்னாட்டுத் தர தொடர் எண்:2284-0265.
- ↑ Jia, Shuang-zheng; Leng, Jin-hua; Shi, Jing-hua; Sun, Peng-ran; Lang, Jing-he (December 2012). "Health-related quality of life in women with endometriosis: a systematic review" (in en). Journal of Ovarian Research 5 (1): 29. doi:10.1186/1757-2215-5-29. பன்னாட்டுத் தர தொடர் எண்:1757-2215. பப்மெட்:23078813.
- ↑ Low, Wah Yun; Edelmann, Robert J.; Sutton, Christopher (February 1993). "A psychological profile of endometriosis patients in comparison to patients with pelvic pain of other origins" (in en). Journal of Psychosomatic Research 37 (2): 111–116. doi:10.1016/0022-3999(93)90077-S. பப்மெட்:8463987. https://linkinghub.elsevier.com/retrieve/pii/002239999390077S.
- ↑ 46.0 46.1 46.2 46.3 46.4 46.5 46.6 "Contemporary genetic technologies and female reproduction". Human Reproduction Update 17 (6): 829–47. 2011. doi:10.1093/humupd/dmr033. பப்மெட்:21896560.
- ↑ Kapoor D, Davila W (2005). Endometriosis, பரணிடப்பட்டது 2007-11-11 at the வந்தவழி இயந்திரம் eMedicine.
- ↑ "Endometriosis". Lancet 364 (9447): 1789–99. 2004. doi:10.1016/S0140-6736(04)17403-5. பப்மெட்:15541453.
- ↑ "Genetic variants underlying risk of endometriosis: insights from meta-analysis of eight genome-wide association and replication datasets". Human Reproduction Update 20 (5): 702–16. September 2014. doi:10.1093/humupd/dmu015. பப்மெட்:24676469.
- ↑ "MUC16 mucin 16, cell surface associated [Homo sapiens (human)] - Gene - NCBI". ncbi.nlm.nih.gov. பார்க்கப்பட்ட நாள் 2018-11-13.
- ↑ "FN1 fibronectin 1 [Homo sapiens (human)] - Gene - NCBI". ncbi.nlm.nih.gov. பார்க்கப்பட்ட நாள் 2018-11-13.
- ↑ Sapkota, Yadav; Steinthorsdottir, Valgerdur; Morris, Andrew P.; Fassbender, Amelie; Rahmioglu, Nilufer; De Vivo, Immaculata; Buring, Julie E.; Zhang, Futao et al. (2017-05-24). "Meta-analysis identifies five novel loci associated with endometriosis highlighting key genes involved in hormone metabolism". Nature Communications (Springer Science and Business Media LLC) 8 (1): 15539. doi:10.1038/ncomms15539. பன்னாட்டுத் தர தொடர் எண்:2041-1723. பப்மெட்:28537267. Bibcode: 2017NatCo...815539S.
- ↑ 53.0 53.1 "Clinical practice. Endometriosis". The New England Journal of Medicine 362 (25): 2389–98. June 2010. doi:10.1056/NEJMcp1000274. பப்மெட்:20573927.
- ↑ "Early menstrual characteristics associated with subsequent diagnosis of endometriosis". American Journal of Obstetrics and Gynecology 202 (6): 534.e1–6. June 2010. doi:10.1016/j.ajog.2009.10.857. பப்மெட்:20022587. http://hdl.cqu.edu.au/10018/58278.
- ↑ "Is early age at menarche a risk factor for endometriosis? A systematic review and meta-analysis of case-control studies". Fertility and Sterility 98 (3): 702–712.e6. September 2012. doi:10.1016/j.fertnstert.2012.05.035. பப்மெட்:22728052.
- ↑ "The link between environmental toxicant exposure and endometriosis". Frontiers in Bioscience 13 (13): 1578–93. January 2008. doi:10.2741/2782. பப்மெட்:17981650.
- ↑ "The link between exposure to dioxin and endometriosis: a critical reappraisal of primate data". Gynecologic and Obstetric Investigation 57 (3): 157–73. 2004. doi:10.1159/000076374. பப்மெட்:14739528.
- ↑ "Reassessing the evidence for the link between dioxin and endometriosis: from molecular biology to clinical epidemiology". Molecular Human Reproduction 15 (10): 609–24. October 2009. doi:10.1093/molehr/gap075. பப்மெட்:19744969.
- ↑ "Environmental dioxins and endometriosis". Toxicological Sciences 70 (2): 161–70. December 2002. doi:10.1093/toxsci/70.2.161. பப்மெட்:12441361.
- ↑ 60.0 60.1 60.2 60.3 "Scar endometriosis: a case report of this uncommon entity and review of the literature". Case Reports in Obstetrics and Gynecology 2013: 386783. 2013. doi:10.1155/2013/386783. பப்மெட்:23762683.
- ↑ 61.0 61.1 "Ultrasound diagnosis of endometriosis and adenomyosis: State of the art". Best Practice & Research. Clinical Obstetrics & Gynaecology (Elsevier BV) 51: 16–24. August 2018. doi:10.1016/j.bpobgyn.2018.01.013. பப்மெட்:29506961. https://lirias.kuleuven.be/handle/123456789/621035.[தொடர்பிழந்த இணைப்பு]
- ↑ "Abdominal wall endometriomas". Digestive Diseases and Sciences 47 (2): 456–61. February 2002. doi:10.1023/a:1013711314870. பப்மெட்:11855568. https://archive.org/details/sim_digestive-diseases-and-sciences_2002-02_47_2/page/456.
- ↑ "Needle tract endometriosis: an unusual complication of amniocentesis". Obstetrics and Gynecology 54 (6): 753–5. December 1979. பப்மெட்:160025. https://archive.org/details/sim_obstetrics-and-gynecology_1979-12_54_6/page/753.
- ↑ "Surgical scar endometrioma". Surgery, Gynecology & Obstetrics 177 (3): 243–6. September 1993. பப்மெட்:8356497.
- ↑ "Extrapelvic Endometriosis: A Systematic Review". J Minim Invasive Gynecol 27 (2): 373–389. February 2020. doi:10.1016/j.jmig.2019.10.004. பப்மெட்:31618674.
- ↑ 66.0 66.1 "Management of endometriosis in general practice: the pathway to diagnosis". The British Journal of General Practice 57 (539): 470–6. June 2007. பப்மெட்:17550672.
- ↑ "Comparison of physical examination, ultrasound techniques and magnetic resonance imaging for the diagnosis of deep infiltrating endometriosis: A systematic review and meta-analysis of diagnostic accuracy studies". Experimental and Therapeutic Medicine (Spandidos Publications) 20 (4): 3208–3220. October 2020. doi:10.3892/etm.2020.9043. பப்மெட்:32855690.
- ↑ 68.0 68.1 68.2 68.3 68.4 "Imaging modalities for the non-invasive diagnosis of endometriosis". The Cochrane Database of Systematic Reviews 2 (2): CD009591. February 2016. doi:10.1002/14651858.cd009591.pub2. பப்மெட்:26919512.
- ↑ "Rethinking mechanisms, diagnosis and management of endometriosis". Nat Rev Endocrinol 15 (11): 666–682. November 2019. doi:10.1038/s41574-019-0245-z. பப்மெட்:31488888.
- ↑ "Reclassifying endometriosis as a syndrome would benefit patient care - The BMJ". 11 August 2020. பார்க்கப்பட்ட நாள் 17 August 2020.
- ↑ 71.0 71.1 71.2 71.3 71.4 "Consensus on current management of endometriosis". Human Reproduction 28 (6): 1552–68. June 2013. doi:10.1093/humrep/det050. பப்மெட்:23528916.
- ↑ 72.0 72.1 72.2 "Invasive and noninvasive methods for the diagnosis of endometriosis". Clin Obstet Gynecol 53 (2): 413–9. June 2010. doi:10.1097/GRF.0b013e3181db7ce8. பப்மெட்:20436318.
- ↑ "Histologic study of peritoneal endometriosis in infertile women". Fertility and Sterility 53 (6): 984–8. June 1990. doi:10.1016/s0015-0282(16)53571-7. பப்மெட்:2351237.
- ↑ Practice Committee of the American Society for Reproductive Medicine (April 2014). "Treatment of pelvic pain associated with endometriosis: a committee opinion". Fertility and Sterility 101 (4): 927–35. doi:10.1016/j.fertnstert.2014.02.012. பப்மெட்:24630080.
- ↑ 75.0 75.1 75.2 75.3 75.4 75.5 "Endometriosis – Diagnosis, treatment and patient experiences". Swedish Agency for Health Technology Assessment and Assessment of Social Services (SBU). 2018-05-04. பார்க்கப்பட்ட நாள் 2018-06-13.
- ↑ 76.0 76.1 "A step‐by‐step guide to sonographic evaluation of deep infiltrating endometriosis". Sonography 5 (2): 67–75. June 2018. doi:10.1002/sono.12149.
- ↑ 77.0 77.1 77.2 "MRI for the diagnosis and staging of deeply infiltrating endometriosis: a national survey of BSGE accredited endometriosis centres and review of the literature". Br J Radiol 93 (1114): 20200690. October 2020. doi:10.1259/bjr.20200690. பப்மெட்:32706984.
- ↑ American Society For Reproductive (May 1997). "Revised American Society for Reproductive Medicine classification of endometriosis: 1996". Fertility and Sterility 67 (5): 817–21. doi:10.1016/S0015-0282(97)81391-X. பப்மெட்:9130884.
- ↑ "Association between endometriosis stage, lesion type, patient characteristics and severity of pelvic pain symptoms: a multivariate analysis of over 1000 patients". Human Reproduction 22 (1): 266–71. January 2007. doi:10.1093/humrep/del339. பப்மெட்:16936305. https://archive.org/details/sim_human-reproduction_2007-01_22_1/page/266.
- ↑ 80.0 80.1 80.2 80.3 80.4 "Peripheral biomarkers of endometriosis: a systematic review". Human Reproduction Update 16 (6): 651–74. 2010. doi:10.1093/humupd/dmq009. பப்மெட்:20462942.
- ↑ 81.0 81.1 "Diagnostic accuracy of cancer antigen 125 for endometriosis: a systematic review and meta-analysis". BJOG 123 (11): 1761–8. October 2016. doi:10.1111/1471-0528.14055. பப்மெட்:27173590. https://ora.ox.ac.uk/objects/uuid:d413105f-9fa2-43c8-9ee8-438c77725589.
- ↑ Amaral VF, Ferriani RA, Sá MF, et al. (July 2006). "Positive correlation between serum and peritoneal fluid CA-125 levels in women with pelvic endometriosis". São Paulo Medical Journal 124 (4): 223–7. பன்னாட்டுத் தர தொடர் எண்:1516-3180. பப்மெட்:17086305. http://www.scielo.br/scielo.php?script=sci_arttext&pid=S1516-31802006000400010&lng=en&nrm=iso&tlng=en.
- ↑ [1][தொடர்பிழந்த இணைப்பு]
- ↑ "Endometrial alterations in endometriosis: a systematic review of putative biomarkers". Human Reproduction Update 17 (5): 637–53. 2011. doi:10.1093/humupd/dmr013. பப்மெட்:21672902.
- ↑ "Endometrial biomarkers for the non-invasive diagnosis of endometriosis". The Cochrane Database of Systematic Reviews 2016 (4): CD012165. April 2016. doi:10.1002/14651858.CD012165. பப்மெட்:27094925.
- ↑ "Apoptotic functions of microRNAs in pathogenesis, diagnosis, and treatment of endometriosis". Cell & Bioscience 10: 12. 2020. doi:10.1186/s13578-020-0381-0. பப்மெட்:32082539.
- ↑ Aurelia Busca, Carlos Parra-Herran. "Ovary - nontumor - Nonneoplastic cysts / other - Endometriosis". Pathology Outlines. Topic Completed: 1 August 2017. Revised: 5 March 2020
- ↑ "The Clinical Utility Of CD10 Immunohistochemical Staining In The Diagnosis Of Endometriosis.". {{{booktitle}}}.
- ↑ "Systematic review of endometriosis pain assessment: how to choose a scale?". Human Reproduction Update 21 (1): 136–52. 2014. doi:10.1093/humupd/dmu046. பப்மெட்:25180023.
- ↑ Sanaz Memarzadeh, MD, Kenneth N. Muse, Jr., MD, & Michael D. Fox, MD (2006). "Endometriosis". Differential Diagnosis and Treatment of endometriosis. Armenian Health Network, Health.am. பார்க்கப்பட்ட நாள் 2006-12-19.
{{cite web}}: Unknown parameter|month=ignored (|date=suggested) (help)CS1 maint: multiple names: authors list (link) - ↑ 91.0 91.1 91.2 91.3 "Theories on the pathogenesis of endometriosis". Human Reproduction 11 (Suppl 3): 53–65. November 1996. doi:10.1093/humrep/11.suppl_3.53. பப்மெட்:9147102.
- ↑ 92.0 92.1 92.2 "The Role of Stem Cells in the Etiology and Pathophysiology of Endometriosis". Seminars in Reproductive Medicine 33 (5): 333–40. September 2015. doi:10.1055/s-0035-1564609. பப்மெட்:26375413.
- ↑ "Implantation versus infiltration: the Sampson versus the endometriotic disease theory". Gynecologic and Obstetric Investigation 47 (Supplement 1): 3–9; discussion 9–10. 1999. doi:10.1159/000052853. பப்மெட்:10087422.
- ↑ "Endometriosis: current challenges in modeling a multifactorial disease of unknown etiology". Journal of Translational Medicine (Springer Science and Business Media LLC) 18 (1): 311. August 2020. doi:10.1186/s12967-020-02471-0. பப்மெட்:32787880.
- ↑ "Endometriosis of the urinary bladder in a man with prostatic carcinoma". Cancer 43 (4): 1562–7. April 1979. doi:10.1002/1097-0142(197904)43:4<1562::aid-cncr2820430451>3.0.co;2-w. பப்மெட்:445352. https://archive.org/details/sim_cancer_1979-04_43_4/page/1562.
- ↑ 96.0 96.1 Signorile PG, Baldi F, Bussani R, D'Armiento M, De Falco M, Baldi A (April 2009). "Ectopic endometrium in human foetuses is a common event and sustains the theory of müllerianosis in the pathogenesis of endometriosis, a disease that predisposes to cancer" (Free full text). Journal of Experimental & Clinical Cancer Research 28: 49. doi:10.1186/1756-9966-28-49. பன்னாட்டுத் தர தொடர் எண்:0392-9078. பப்மெட்:19358700. பப்மெட் சென்ட்ரல்:2671494. http://www.jeccr.com/content/28//49.
- ↑ "Endometriosis in a patient with Mayer-Rokitansky-Küster-Hauser syndrome and complete uterine agenesis: evidence to support the theory of coelomic metaplasia". Journal of Pediatric and Adolescent Gynecology 23 (1): e35-7. February 2010. doi:10.1016/j.jpag.2009.02.010. பப்மெட்:19589710.
- ↑ "Endometriosis in premenarcheal girls who do not have an associated obstructive anomaly". Fertility and Sterility 83 (3): 758–60. March 2005. doi:10.1016/j.fertnstert.2004.08.025. பப்மெட்:15749511.
- ↑ "Cerebral endometriosis. Case report". Journal of Neurosurgery 66 (4): 609–10. April 1987. doi:10.3171/jns.1987.66.4.0609. பப்மெட்:3559727. https://archive.org/details/sim_journal-of-neurosurgery_1987-04_66_4/page/609.
- ↑ "Catamenial hemoptysis due to bronchial endometriosis". The New England Journal of Medicine 266 (16): 805–8. April 1962. doi:10.1056/nejm196204192661604. பப்மெட்:14493132.
- ↑ "Endopædia". endopaedia.info. Archived from the original on 2018-05-13. பார்க்கப்பட்ட நாள் 2018-07-03.
- ↑ "Is endometriosis an autoimmune disease?". Obstetrics and Gynecology 70 (1): 115–22. July 1987. பப்மெட்:3110710. https://archive.org/details/sim_obstetrics-and-gynecology_1987-07_70_1/page/115.
- ↑ "Role of estrogens in inflammatory response: expression of estrogen receptors in peritoneal fluid macrophages from endometriosis". Annals of the New York Academy of Sciences 1069 (1): 263–7. June 2006. doi:10.1196/annals.1351.024. பப்மெட்:16855153. Bibcode: 2006NYASA1069..263C.
- ↑ 104.0 104.1 "The role of the peritoneum in the pathogenesis of endometriosis". Human Reproduction Update 19 (5): 558–69. 2013. doi:10.1093/humupd/dmt024. பப்மெட்:23720497.
- ↑ "Was Sampson wrong?". Fertility and Sterility 78 (4): 686–93. October 2002. doi:10.1016/S0015-0282(02)03329-0. பப்மெட்:12372441.
- ↑ "Metastatic or Embolic Endometriosis, due to the Menstrual Dissemination of Endometrial Tissue into the Venous Circulation". Am. J. Pathol. 3 (2): 93–110.43. March 1927. பப்மெட்:19969738.
- ↑ "Dioxin may promote inflammation-related development of endometriosis". Fertility and Sterility 89 (5 Suppl): 1287–98. May 2008. doi:10.1016/j.fertnstert.2008.02.102. பப்மெட்:18394613.
- ↑ "Nickel Allergy Is a Risk Factor for Endometriosis: An 11-Year Population-Based Nested Case-Control Study". PLOS ONE 10 (10): e0139388. 2015. doi:10.1371/journal.pone.0139388. பப்மெட்:26439741. Bibcode: 2015PLoSO..1039388Y.
- ↑ "Environment and Endometriosis: a toxic relationship". European Review for Medical and Pharmacological Sciences 19 (11): 1964–72. 2015. பப்மெட்:26125255. https://pubmed.ncbi.nlm.nih.gov/26125255/.
- ↑ "Evidence Indicates Endometriosis Could be Linked to Environment". ksl.com. 2007-11-26. பார்க்கப்பட்ட நாள் 2009-08-19.
- ↑ "Diagnosis and treatment of endometriosis". American Family Physician (American Academy of Family Physicians) 60 (6): 1753–62, 1767–8. October 1999. பப்மெட்:10537390. http://www.aafp.org/afp/991015ap/1753.html. பார்த்த நாள்: 2011-07-26.
- ↑ "Vasculogenesis: a new piece of the endometriosis puzzle". Human Reproduction Update 17 (5): 628–36. 2011. doi:10.1093/humupd/dmr023. பப்மெட்:21586449.
- ↑ "Peripheral changes in endometriosis-associated pain". Human Reproduction Update 20 (5): 717–36. 2014. doi:10.1093/humupd/dmu021. பப்மெட்:24859987.
- ↑ "Graves Disease Is Associated With Endometriosis: A 3-Year Population-Based Cross-Sectional Study". Medicine 95 (10): e2975. March 2016. doi:10.1097/MD.0000000000002975. பப்மெட்:26962803.
- ↑ "Endometriosis". Lancet 364 (9447): 1789–99. 2004. doi:10.1016/S0140-6736(04)17403-5. பப்மெட்:15541453.
- ↑ 116.0 116.1 116.2 116.3 116.4 116.5 "Oxidative Stress and Endometriosis: A Systematic Review of the Literature". Oxidative Medicine and Cellular Longevity 2017: 7265238. 2017. doi:10.1155/2017/7265238. பப்மெட்:29057034.
- ↑ "What are the treatments for endometriosis". Eunice Kennedy Shriver National Institute of Child Health and Human Development. Archived from the original on 3 August 2013. பார்க்கப்பட்ட நாள் 20 August 2013.
- ↑ "EMAS position statement: Managing the menopause in women with a past history of endometriosis". Maturitas 67 (1): 94–7. September 2010. doi:10.1016/j.maturitas.2010.04.018. பப்மெட்:20627430.
- ↑ 119.0 119.1 "Diagnosis and treatment of endometriosis". American Family Physician 60 (6): 1753–62, 1767–8. October 1999. பப்மெட்:10537390. http://www.aafp.org/afp/1999/1015/p1753.html.
- ↑ "Update on pharmacologic treatment for endometriosis- related pain". Women's Healthcare. 2020-06-07. பார்க்கப்பட்ட நாள் 2021-10-03.
- ↑ "Laparoscopic surgery for endometriosis". The Cochrane Database of Systematic Reviews (Wiley) 2020 (10): CD011031. October 2020. doi:10.1002/14651858.cd011031.pub3. பப்மெட்:33095458.
- ↑ 122.0 122.1 122.2 "Endometriosis: pathogenesis and treatment". Nature Reviews. Endocrinology (Springer Science and Business Media LLC) 10 (5): 261–75. May 2014. doi:10.1038/nrendo.2013.255. பப்மெட்:24366116.
- ↑ 123.0 123.1 Clinical Gynecologic Endocrinology and Infertility (6th ). Lippincott Willimas Wilkins. 1999. பக். 1057. பன்னாட்டுத் தரப்புத்தக எண்:0-683-30379-1. https://archive.org/details/clinicalgynecolo0000sper.
- ↑ "Endometriosis and Infertility: Can Surgery Help?" (PDF). American Society for Reproductive Medicine. 2008. Archived (PDF) from the original on 2010-10-11. பார்க்கப்பட்ட நாள் 31 Oct 2010.
- ↑ "ESHRE guideline: management of women with endometriosis". Human Reproduction (Oxford University Press (OUP)) 29 (3): 400–12. March 2014. doi:10.1093/humrep/det457. பப்மெட்:24435778.
- ↑ "Recurrence of endometriosis; risk factors, mechanisms and biomarkers; review of the literature". J Turk Ger Gynecol Assoc 14 (2): 98–103. 2013. doi:10.5152/jtgga.2013.52385. பப்மெட்:24592083.
- ↑ "Recurrence of endometriosis and its control". Human Reproduction Update 15 (4): 441–61. 2009. doi:10.1093/humupd/dmp007. பப்மெட்:19279046.
- ↑ "Evidence-Based Medicine: Pandora's Box of Medical and Surgical Treatment of Endometriosis". Journal of Minimally Invasive Gynecology (Elsevier BV) 25 (3): 360–365. 2018. doi:10.1016/j.jmig.2017.11.012. பப்மெட்:29180308.
- ↑ "Peritoneal adhesions: etiology, pathophysiology, and clinical significance. Recent advances in prevention and management". Digestive Surgery 18 (4): 260–73. 2001. doi:10.1159/000050149. பப்மெட்:11528133.
- ↑ "Temporary ovarian suspension". Gynaecological Endoscopy 11 (1): 309–314. 2002. doi:10.1046/j.1365-2508.2002.00520.x.
- ↑ "Temporary ovarian suspension at laparoscopy for prevention of adhesions". The Journal of the American Association of Gynecologic Laparoscopists 9 (1): 98–102. February 2002. doi:10.1016/S1074-3804(05)60114-4. பப்மெட்:11821616.
- ↑ "Continuous versus cyclic oral contraceptives for the treatment of endometriosis: a systematic review". Archives of Gynecology and Obstetrics 292 (1): 37–43. July 2015. doi:10.1007/s00404-015-3641-1. பப்மெட்:25644508.
- ↑ "Oral contraceptives for pain associated with endometriosis". The Cochrane Database of Systematic Reviews (Wiley) 2018 (5): CD001019. May 2018. doi:10.1002/14651858.cd001019.pub3. பப்மெட்:29786828.
- ↑ "Role of nuclear progesterone receptor isoforms in uterine pathophysiology". Human Reproduction Update 21 (2): 155–73. 2014. doi:10.1093/humupd/dmu056. பப்மெட்:25406186.
- ↑ "DANOCRINE : Brand of DANAZOL CAPSULES, USP" (PDF). Accessdata.fda.gov. பார்க்கப்பட்ட நாள் 3 March 2022.
- ↑ 136.0 136.1 "Management Challenges of Deep Infiltrating Endometriosis". International Journal of Fertility & Sterility 15 (2): 88–94. April 2021. doi:10.22074/IJFS.2020.134689. பப்மெட்:33687160.
- ↑ 137.0 137.1 "Gonadotrophin-releasing hormone analogues for pain associated with endometriosis". The Cochrane Database of Systematic Reviews 2010 (12): CD008475. December 2010. doi:10.1002/14651858.CD008475.pub2. பப்மெட்:21154398.
- ↑ "Progesterone receptor modulators for endometriosis". The Cochrane Database of Systematic Reviews (Wiley) 2017 (7): CD009881. July 2017. doi:10.1002/14651858.cd009881.pub2. பப்மெட்:28742263.
- ↑ "Aromatase inhibitors: the next generation of therapeutics for endometriosis?". Fertility and Sterility 85 (5): 1307–18. May 2006. doi:10.1016/j.fertnstert.2005.09.064. பப்மெட்:16647373.
- ↑ "Aromatase inhibitors in the treatment of endometriosis". Przeglad Menopauzalny = Menopause Review (Termedia Sp. z.o.o.) 15 (1): 43–7. March 2016. doi:10.5114/pm.2016.58773. பப்மெட்:27095958.
- ↑ "Aromatase inhibitors for the treatment of endometriosis: a systematic review about efficacy, safety and early clinical development". Expert Opinion on Investigational Drugs (Informa UK Limited) 29 (12): 1377–1388. December 2020. doi:10.1080/13543784.2020.1842356. பப்மெட்:33096011.
- ↑ "Pain, Infertility, Hormone Problems? :: Health and Disease :: Women's Health Issues :: endometriosis". Alive.com. Archived from the original on 2010-10-25. பார்க்கப்பட்ட நாள் 2009-08-19.
- ↑ Netsu S, Konno R, Odagiri K, Soma M, Fujiwara H, Suzuki M (October 2008). "Oral eicosapentaenoic acid supplementation as possible therapy for endometriosis". Fertility and Sterility 90 (4 Suppl): 1496–502. doi:10.1016/j.fertnstert.2007.08.014. பன்னாட்டுத் தர தொடர் எண்:0015-0282. பப்மெட்:18054352.
- ↑ Chandrareddy A, Muneyyirci-Delale O, McFarlane SI, Murad OM (May 2008). "Adverse effects of phytoestrogens on reproductive health: a report of three cases". Complementary Therapies in Clinical Practice 14 (2): 132–5. doi:10.1016/j.ctcp.2008.01.002. பன்னாட்டுத் தர தொடர் எண்:1744-3881. பப்மெட்:18396257.
- ↑ Wurn, L; Wurn, B; Kingiii, C; Roscow, A; Scharf, E; Shuster, J (2006). "P-343Treating endometriosis pain with a manual pelvic physical therapy". Fertility and Sterility 86: S262. doi:10.1016/j.fertnstert.2006.07.699.
- ↑ "Not always lost in translation". Pain (Ovid Technologies (Wolters Kluwer Health)) 154 (6): 775. June 2013. doi:10.1016/j.pain.2013.03.022. பப்மெட்:23582150.
- ↑ "Chinese herbal medicine for endometriosis". The Cochrane Database of Systematic Reviews (5): CD006568. May 2012. doi:10.1002/14651858.CD006568.pub3. பப்மெட்:22592712.
- ↑ "The role of serratiopeptidase in the resolution of inflammation". Asian Journal of Pharmaceutical Sciences 12 (3): 209–215. May 2017. doi:10.1016/j.ajps.2017.01.003. பப்மெட்:32104332.
- ↑ "Production, purification, characterization, immobilization, and application of Serrapeptase: a review". Frontiers in Biology 12 (5): 333–348. 2017. doi:10.1007/s11515-017-1461-3.
- ↑ 150.0 150.1 "Anti-angiogenic treatment strategies for the therapy of endometriosis". Human Reproduction Update 18 (6): 682–702. 2012. doi:10.1093/humupd/dms026. பப்மெட்:22718320.
- ↑ "The role of lipoxin A4 in endometrial biology and endometriosis". Mucosal Immunology 6 (3): 439–50. May 2013. doi:10.1038/mi.2013.9. பப்மெட்:23485944.
- ↑ "An update on the pharmacological management of endometriosis". Expert Opinion on Pharmacotherapy 14 (3): 291–305. February 2013. doi:10.1517/14656566.2013.767334. பப்மெட்:23356536.
- ↑ "Pentoxifylline for the treatment of endometriosis-associated pain and infertility". The Cochrane Database of Systematic Reviews 2021 (8): CD007677. August 2021. doi:10.1002/14651858.CD007677.pub4. பப்மெட்:34431079.
- ↑ "Practice bulletin no. 114: management of endometriosis". Obstetrics and Gynecology 116 (1): 223–36. July 2010. doi:10.1097/AOG.0b013e3181e8b073. பப்மெட்:20567196. https://archive.org/details/sim_obstetrics-and-gynecology_2010-07_116_1/page/223.
- ↑ "Nonsteroidal anti-inflammatory drugs for pain in women with endometriosis". The Cochrane Database of Systematic Reviews 1 (1): CD004753. January 2017. doi:10.1002/14651858.CD004753.pub4. பப்மெட்:28114727.
- ↑ 156.0 156.1 156.2 "Endometriosis: Etiology, pathobiology, and therapeutic prospects". Cell (Elsevier BV) 184 (11): 2807–2824. May 2021. doi:10.1016/j.cell.2021.04.041. பப்மெட்:34048704.
- ↑ "The effects of massage therapy on dysmenorrhea caused by endometriosis". Iranian Journal of Nursing and Midwifery Research 15 (4): 167–71. 2010. பப்மெட்:21589790.
- ↑ Samy, Ahmed; Taher, Ayman; Sileem, Sileem A.; Abdelhakim, Ahmed Mohamed; Fathi, Mohamed; Haggag, Hisham; Ashour, Khaled; Ahmed, Shady Abdelsattar et al. (2021). "Medical therapy options for endometriosis related pain, which is better? A systematic review and network meta-analysis of randomized controlled trials". Journal of Gynecology Obstetrics and Human Reproduction (Elsevier BV) 50 (1): 101798. doi:10.1016/j.jogoh.2020.101798. பன்னாட்டுத் தர தொடர் எண்:2468-7847. பப்மெட்:32479894.
- ↑ 159.0 159.1 159.2 159.3 "Endometrios – diagnostik, behandling och bemötande". sbu.se (in ஸ்வீடிஷ்). Statens beredning för medicinsk och social utvärdering (SBU); Swedish Agency for Health Technology Assessment and Assessment of Social Services. 2018-05-04. p. 121. பார்க்கப்பட்ட நாள் 2018-06-13.
- ↑ 160.0 160.1 வார்ப்புரு:Primary-source inline "Decreasing dyspareunia and dysmenorrhea in women with endometriosis via a manual physical therapy: Results from two independent studies". Journal of Endometriosis and Pelvic Pain Disorders 3 (4): 188–196. 2011. doi:10.5301/JE.2012.9088. பப்மெட் சென்ட்ரல்:6154826. http://www.j-endometriosis.com/article/decreasing-dyspareunia-and-dysmenorrhea-in-women-with-endometriosis-via-a-manual-physical-therapy--results-from-two-independent-studies-je-11-0029.
- ↑ Marcoux S, Maheux R, Bérubé S (July 1997). "Laparoscopic surgery in infertile women with minimal or mild endometriosis. Canadian Collaborative Group on Endometriosis". The New England Journal of Medicine 337 (4): 217–22. doi:10.1056/NEJM199707243370401. பன்னாட்டுத் தர தொடர் எண்:0028-4793. பப்மெட்:9227926.
- ↑ "Pre- and postsurgical medical therapy for endometriosis surgery". The Cochrane Database of Systematic Reviews 11 (12): CD003678. November 2020. doi:10.1002/14651858.CD003678.pub3. பப்மெட்:33206374.
- ↑ Martin JD, Hauck AE (July 1985). "Endometriosis in the male". The American Surgeon 51 (7): 426–30. பன்னாட்டுத் தர தொடர் எண்:0003-1348. பப்மெட்:4014886. https://archive.org/details/sim_american-surgeon_1985-07_51_7/page/426.
- ↑ "Endometriosis Ultrasound: Procedure, Diagnosis, & Follow Up". Cleveland Clinic. பார்க்கப்பட்ட நாள் 2022-03-07.
- ↑ "Endometriosis". www.who.int (in ஆங்கிலம்). பார்க்கப்பட்ட நாள் 2021-08-06.
- ↑ தர்மெஷ் கபூர் அன்ட் வில்லி டவிலா, 'எண்டோமெட்ரியாசிஸ்', இமெடிசின் (2005).
- ↑ "Endometriosis - Hysterectomy". Umm.edu. Archived from the original on 2009-08-23. பார்க்கப்பட்ட நாள் 2009-08-19.
{{cite web}}: Unknown parameter|=ignored (help) - ↑ Bulun SE, Zeitoun K, Sasano H, Simpson ER (1999). "Aromatase in aging women". Seminars in Reproductive Endocrinology 17 (4): 349–58. பன்னாட்டுத் தர தொடர் எண்:0734-8630. பப்மெட்:10851574.
- ↑ Batt RE, Mitwally MF (December 2003). "Endometriosis from thelarche to midteens: pathogenesis and prognosis, prevention and pedagogy". Journal of Pediatric and Adolescent Gynecology 16 (6): 337–47. doi:10.1016/j.jpag.2003.09.008. பன்னாட்டுத் தர தொடர் எண்:1083-3188. பப்மெட்:14642954.
- ↑ Marsh EE, Laufer MR (March 2005). "Endometriosis in premenarcheal girls who do not have an associated obstructive anomaly". Fertility and Sterility 83 (3): 758–60. doi:10.1016/j.fertnstert.2004.08.025. பன்னாட்டுத் தர தொடர் எண்:0015-0282. பப்மெட்:15749511.
- ↑ 171.0 171.1 "Recurrence of endometriosis and its control". Human Reproduction Update 15 (4): 441–61. 2009-03-11. doi:10.1093/humupd/dmp007. பப்மெட்:19279046.
- ↑ "Endometriosis cancer risk". medicalnewstoday.com. 5 July 2003. Archived from the original on 2006-05-15. பார்க்கப்பட்ட நாள் 2007-07-03.
- ↑ Roberts, Michelle (3 July 2007). "Endometriosis 'ups cancer risk'". BBC News. BBC / news.bbc.co.uk. பார்க்கப்பட்ட நாள் 2007-07-03.
- ↑ Audebert A (April 2005). "La femme endométriosique est-elle différente ? [Women with endometriosis: are they different from others?]" (in French). Gynécologie, Obstétrique & Fertilité 33 (4): 239–46. doi:10.1016/j.gyobfe.2005.03.010. பன்னாட்டுத் தர தொடர் எண்:1297-9589. பப்மெட்:15894210.
- ↑ Sinaii N, Cleary SD, Ballweg ML, Nieman LK, Stratton P (October 2002). "High rates of autoimmune and endocrine disorders, fibromyalgia, chronic fatigue syndrome and atopic diseases among women with endometriosis: a survey analysis" (Free full text). Human Reproduction 17 (10): 2715–24. doi:10.1093/humrep/17.10.2715. பன்னாட்டுத் தர தொடர் எண்:0268-1161. பப்மெட்:12351553. http://humrep.oxfordjournals.org/cgi/pmidlookup?view=long&pmid=12351553.
- ↑ A history of endometriosis. London: Springer. 2011. பக். 13–38. doi:10.1007/978-0-85729-585-9. பன்னாட்டுத் தரப்புத்தக எண்:978-0-85729-585-9. https://archive.org/details/historyofendomet0000batt.
- ↑ 177.00 177.01 177.02 177.03 177.04 177.05 177.06 177.07 177.08 177.09 "Endometriosis: ancient disease, ancient treatments". Fertility and Sterility 98 (6 Suppl): S1-62. December 2012. doi:10.1016/j.fertnstert.2012.08.001. பப்மெட்:23084567.
- ↑ "Endometriosis—Its Significance". Ann. Surg. 114 (5): 866–74. November 1941. doi:10.1097/00000658-194111000-00007. பப்மெட்:17857917.
- ↑ "Hormonal therapy of endometriosis". Infertility and Reproductive Medicine Clinics of North America 3 (1): 187–200. January 1992. "The hormonal therapy of endometriosis continues to evolve. In the 1940s and 1950s, high-dose testosterone and diethylstilbestrol regimens were the only hormonal agents available in the treatment of endometriosis. These agents, although efficacious, were associated with intolerable side effects. The current armamentarium of hormonal agents-the GnRH analogues, danazol, and the synthetic progestins-is efficacious and has fewer side effects.".
- ↑ 180.0 180.1 180.2 J. Aiman (6 December 2012). Infertility: Diagnosis and Management. Springer Science & Business Media. பக். 261–. பன்னாட்டுத் தரப்புத்தக எண்:978-1-4613-8265-2. https://books.google.com/books?id=D4_TBwAAQBAJ&pg=PA261.
- ↑ 181.0 181.1 181.2 181.3 J.B. Josimovich (11 November 2013). Gynecologic Endocrinology. Springer Science & Business Media. பக். 387–. பன்னாட்டுத் தரப்புத்தக எண்:978-1-4613-2157-6. https://books.google.com/books?id=9vv2BwAAQBAJ&pg=PA387.
- ↑ 182.0 182.1 182.2 182.3 Robert William Kistner (1995). Kistner's Gynecology: Principles and Practice. Mosby. பக். 263. பன்னாட்டுத் தரப்புத்தக எண்:978-0-8151-7479-0. https://books.google.com/books?id=WAdtAAAAMAAJ.
- ↑ "A comprehensive review of hormonal and biological therapies for endometriosis: latest developments". Expert Opin Biol Ther 19 (4): 343–360. April 2019. doi:10.1080/14712598.2019.1581761. பப்மெட்:30763525.
- ↑ "Endometriosis showed me we need better ways to talk about women's pain | Emma Barnett". TheGuardian.com. 22 October 2020.
- ↑ Hayden, Jade (11 May 2020). "'Nearly broke me' Spice Girls' Emma Bunton describes struggling to conceive with endometriosis". Her.ie. பார்க்கப்பட்ட நாள் May 28, 2021.
- ↑ "Champions Corner: Collins unleashes the best tennis of her career after life-changing surgery". Women's Tennis Association. பார்க்கப்பட்ட நாள் 3 March 2022.
- ↑ "Congresswoman Abby Finkenauer Opens Up About Her Struggle With Endometriosis". Glamour (in அமெரிக்க ஆங்கிலம்). 2020-03-05. பார்க்கப்பட்ட நாள் 2021-12-17.
- ↑ "Blossom Ball 2009 – Whoopi Goldberg". Endometriosis Foundation of America. November 27, 2007. பார்க்கப்பட்ட நாள் January 21, 2021.
- ↑ "Radio presenter Mel Greig's shocking photo shows reality of living with endometriosis". News.com.au. March 28, 2018. https://www.news.com.au/lifestyle/health/health-problems/radio-presenter-mel-greigs-shocking-photo-shows-reality-of-living-with-endometriosis/news-story/4638a8c8899928d4ebb8dfd82ef820a7.
- ↑ Iasimone, Ashley (January 7, 2017). "Halsey undergoes surgery to treat endometriosis". Billboard. பார்க்கப்பட்ட நாள் November 27, 2018.
- ↑ "Emma Hayes: Chelsea manager has emergency hysterectomy because of endometriosis". BBC Sport. BBC. 13 October 2022. பார்க்கப்பட்ட நாள் 28 December 2022.
- ↑ Murray, Rheana (September 9, 2017). "Julianne Hough opens up about endometriosis: 'I just thought it was normal'". Today. பார்க்கப்பட்ட நாள் January 21, 2021.
- ↑ Hustwaite, Bridget (August 14, 2018). "Endometriosis: The pain sucks, but so does just getting a diagnosis". Hack on Triple J. பார்க்கப்பட்ட நாள் January 21, 2021.
- ↑ "Padma Lakshmi shares her struggle with endometriosis". Redbook. October 17, 2011. Archived from the original on 2 November 2020. பார்க்கப்பட்ட நாள் March 9, 2021 – via YouTube.
- ↑ Vargas A. "12 celebrities who have opened up about having endometriosis". Insider (in அமெரிக்க ஆங்கிலம்). பார்க்கப்பட்ட நாள் 2021-08-06.
- ↑ Scott, Ellen (June 12, 2016). "Daisy Ridley opened up about her struggle with endometriosis". Cosmopolitan. பார்க்கப்பட்ட நாள் June 29, 2021.
- ↑ Nast, Condé (November 11, 2020). "Emma Roberts shares how her undiagnosed endometriosis affected her pregnancy journey". Self. பார்க்கப்பட்ட நாள் July 15, 2021.
- ↑ "'General Hospital': Kirsten Storms opens up about return – The TV Guy – Orlando Sentinel". 2012-12-25. Archived from the original on 2012-12-25. பார்க்கப்பட்ட நாள் 2021-10-18.
- ↑ Mazziotta, Julie (February 5, 2021). "Chrissy Teigen says endometriosis surgery was 'a toughie' but better than 'the pain of endo'". People. பார்க்கப்பட்ட நாள் July 15, 2021.
- ↑ "Yellow Wiggle Emma Watkins opens up about the agony of endometriosis". PerthNow. March 16, 2019. பார்க்கப்பட்ட நாள் January 21, 2021.
- ↑ Dervish-O'Kane, Roisin (27 December 2022). "Leah Williamson, captain of the Lionesses, is our January cover star". Women's Health. Hearst UK. பார்க்கப்பட்ட நாள் 28 December 2022.
- ↑ 202.0 202.1 "Economic burden of endometriosis". Fertility and Sterility 86 (6): 1561–72. December 2006. doi:10.1016/j.fertnstert.2006.06.015. பப்மெட்:17056043.
- ↑ "Economic Burden of Endometriosis: A Systematic Review". Ann Reprod Med Treat 2 (2m): 1015. 2017.
- ↑ "Healthcare Consumption and Cost Estimates Concerning Swedish Women with Endometriosis" (in english). Gynecologic and Obstetric Investigation 85 (3): 237–244. 2020. doi:10.1159/000507326. பப்மெட்:32248191.
- ↑ "The Effect of Endometriosis Symptoms on Absenteeism and Presenteeism in the Workplace and at Home". Journal of Managed Care & Specialty Pharmacy 23 (7): 745–754. July 2017. doi:10.18553/jmcp.2017.23.7.745. பப்மெட்:28650252.
- ↑ "Assessing research gaps and unmet needs in endometriosis". American Journal of Obstetrics and Gynecology 221 (2): 86–94. August 2019. doi:10.1016/j.ajog.2019.02.033. பப்மெட்:30790565.
- ↑ "Diagnostic delay for endometriosis in Austria and Germany: causes and possible consequences". Human Reproduction 27 (12): 3412–6. December 2012. doi:10.1093/humrep/des316. பப்மெட்:22990516.
- ↑ "Test d'auto-évaluation du JOGC". Journal of Obstetrics and Gynaecology Canada 25 (12): 1046–1051. December 2003. doi:10.1016/s1701-2163(16)30350-4. பன்னாட்டுத் தர தொடர் எண்:1701-2163. http://dx.doi.org/10.1016/s1701-2163(16)30350-4.
- ↑ "[General practitioners and the challenge of endometriosis screening and care: results of a survey]". Gynécologie, Obstétrique & Fertilité 41 (6): 372–80. June 2013. doi:10.1016/j.gyobfe.2012.02.024. பப்மெட்:22521982.
- ↑ 210.0 210.1 "Time elapsed from onset of symptoms to diagnosis of endometriosis in a cohort study of Brazilian women". Human Reproduction 18 (4): 756–9. April 2003. doi:10.1093/humrep/deg136. பப்மெட்:12660267. https://archive.org/details/sim_human-reproduction_2003-04_18_4/page/756.
- ↑ "Endometriosis in the African American woman—racially, a different entity?". Gynecological Surgery 9: 59–62. 24 June 2011. doi:10.1007/s10397-011-0685-5.
- ↑ 212.0 212.1 "Racial bias in pain assessment and treatment recommendations, and false beliefs about biological differences between blacks and whites". Proceedings of the National Academy of Sciences of the United States of America 113 (16): 4296–301. April 2016. doi:10.1073/pnas.1516047113. பப்மெட்:27044069. Bibcode: 2016PNAS..113.4296H.
- ↑ 213.0 213.1 "How Being a Black Woman Impacts My Endometriosis". Healthline (in ஆங்கிலம்). 2019-06-26. பார்க்கப்பட்ட நாள் 2021-02-20.
- ↑ 214.0 214.1 ""Es que tú eres una changa": stigma experiences among Latina women living with endometriosis". Journal of Psychosomatic Obstetrics and Gynaecology 42 (1): 67–74. March 2021. doi:10.1080/0167482X.2020.1822807. பப்மெட்:32964770.
வெளி இணைப்புகள்[தொகு]
- இடமகல் கருப்பை அகப்படலம் குர்லியில்
- Endometriosis fact sheet from womenshealth.gov
- Fact Sheet Endometriosis Fact Sheet[தொடர்பிழந்த இணைப்பு] from the World Health Organization
- இடமகல் கருப்பை அகப்படலம் திறந்த ஆவணத் திட்டத்தில்